Миелография – это метод диагностики, осуществляемый путем введения в подпаутинное пространство спинного мозга контрастного вещества с последующим проведением рентгеноскопии. Эта методика позволяет диагностировать ряд заболеваний нервной системы, невидимых при проведении простого рентгенологического исследования. Обычная рентгенография позвоночника показывает лишь костные его структуры, а оценить состояние спинного мозга, его оболочек и корешков на рентгенограмме не представляется возможным. Именно эти структуры и покажет миелография.
Конечно, более современным методом визуализации, позволяющим увидеть не только спинной мозг, но и все структуры вокруг него, является компьютерная или магнитно-резонансная томография, однако к этому исследованию существует ряд противопоказаний, да и не каждому пациенту оно доступно. Вот в этих случаях и приходит на помощь врачу и пациенту миелография. О том, что это за исследование, какие показания к его проведению, нужна ли особая подготовка к нему, возможны ли после него осложнения, и пойдет речь в данной статье.
Когда показана миелография
Данное исследование назначают в следующих случаях:
- с целью обнаружения причин боли, слабости, онемения конечностей;
- при подозрении на наличие новообразований в области канала спинного мозга или задней черепной ямки;
- для диагностики межпозвонковых грыж;
- с целью обнаружения патологических изменений сосудов позвоночного канала;
- для диагностики повреждений корешков спинного мозга;
- для выявления признаков воспаления в области спинного мозга и его оболочек;
- при подозрении на сужение (стеноз) канала спинного мозга.
При помощи миелографии могут быть подтверждены следующие заболевания:
- сирингомиелия (в спинном мозге обнаруживаются полости);
- менингоцеле (выпячивание твердой мозговой оболочки);
- травматические повреждения спинного мозга;
- воспаление паутинной оболочки спинного мозга, или спинальный арахноидит;
- инфекции спинного мозга и окружающих его тканей;
- опухоли органов центральной нервной системы.
Кроме того, миелография может быть назначена больному до и после операции на позвоночнике и спинном мозге с целью определения эффективности лечения.
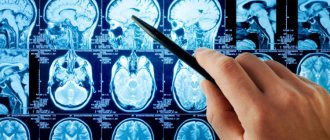
Расшифровка снимка МРТ позвоночника с миелографией
Миелограммы интерпретирует врач-рентгенолог. После изучения снимков позвоночника специалист формирует заключение с подробной информацией об обнаруженных изменениях. Окончательный диагноз ставит клиницист на основании данных анамнеза, результатов магнитно-резонансной томографии и других методов исследования.
Изучением снимков МРТ занимается врач-рентгенолог
В Санкт-Петербурге исследование любого отдела позвоночника с дополнительной миелографией на аппарате экспертного класса Siemens Symphony 1,5 Тл можно пройти в клинике “Магнит”. Записывайтесь на МРТ по номеру!
Противопоказания к исследованию
Существует ряд состояний, когда проведение миелографии необходимо временно отсрочить или вовсе отменить. Таковыми являются:
- заболевания сердца, почек, печени в стадии декомпенсации;
- беременность (если врач и будущая мама принимают решение все-таки провести исследование, необходимо предпринять меры по защите плода от рентгеновского излучения);
- острые инфекционные заболевания с выраженной лихорадкой;
- анатомические или посттравматические дефекты позвоночника, замедляющие введение контрастного вещества;
- неспособность находиться в неподвижном положении;
- гнойничковые высыпания на коже в области пункции;
- внутричерепная гипертензия;
- аллергические реакции на компоненты рентгеноконтрастного вещества.
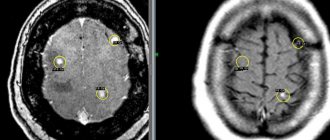
Что показывают снимки
Расшифровывают снимки рентгенолог или врач функциональной диагностики. 3D изображения сравнивают с предыдущими снимками позвоночника пациента или здорового человека. Таким методом выявляют патологические изменения: остеохондроз, грыжу и другие. Определяют стадию развития заболевания, подбирают методики терапии.
МРТ отделов позвоночника допускается выполнять неограниченное количество раз для уточнения диагноза. На снимках четко различаются кости и мягкие ткани — темный цвет, спинной мозг — светлые оттенки. Томограмма помогает врачу:
- определить степень поражения позвоночника, выявить патологии развития на ранних стадиях;
- опознать воспаления и новообразования в мягких тканях;
- обнаружить нарушения работы спинномозговых оболочек, определить стадию остеохондроза;
- выявить состояние нервов и сосудов в диагностируемой области;
- распознать грыжу позвоночника, выпячивание продольных связок, мышц, межпозвоночных дисков;
- определить характер и размер травмы.
Как подготовиться к миелографии
Перед исследованием врач подробно расспросит пациента о принимаемых им лекарственных препаратах. Опасность для обследуемого во время миелографии представляют такие группы препаратов, как сахароснижающие (в частности, метформин), разжижающие кровь (например, варфарин), противосудорожные и антидепрессанты. За несколько дней до диагностики прием этих лекарственных средств следует прекратить и заменить их другими препаратами подобного действия, рекомендованными врачом.
Пациенту стоит подробно проинформировать врача обо всех случавшихся у него эпизодах аллергии. Особое значение имеет аллергия на йод и барий, поскольку многие контрастные вещества в своей основе имеют именно эти микроэлементы.
Врач также должен знать обо всех имеющихся у пациента хронических заболеваниях. Во-первых, при некоторых их них миелография вовсе противопоказана, а во-вторых, зная об этих заболеваниях, специалисты, проводящие исследование, могут предвидеть развитие тех или иных осложнений и своевременно, а главное – адекватно отреагировать на них.
Женщинам крайне важно уведомить врача о возможной или уже существующей беременности, поскольку рентгеновское излучение может оказать негативное воздействие на здоровье и развитие плода.
За 2-3 дня до исследования пациенту следует исключить из своего рациона продукты, вызывающие брожение и повышенное газообразование в кишечнике (капусту, сдобу и прочее) – наличие в нем большого количества газа может «смазать» картинку при проведении исследования. Количество потребляемой жидкости, напротив, следует увеличить. За 8 часов до миелографии не рекомендуется употреблять никакую пищу, но пить при возникновении чувства жажды все же следует.
Перед проведением пункции впечатлительным пациентам могут быть назначены седативные препараты, кроме того, всем обследуемым проводят очистительную клизму.
Во время исследования пациент снимает свою одежду частично или полностью, и надевает специальную больничную рубашку. Также он снимает очки, украшения, зубные протезы, часы и прочие предметы, которые могут исказить изображение.
Могут ли быть осложнения после миелографии
В подавляющем большинстве случаев миелография переносится хорошо. Несмотря на инвазивность, сама процедура не является болезненной. Во время введения контрастного вещества больной может чувствовать укол, затем распирание, тепло, иногда легкое жжение. Однако иногда люди ощущают головокружение. Примерно у 20% пациентов бывают тошнота или рвота, головная боль. Поэтому так важно следить за выведением контраста из организма.
У некоторых людей наблюдается нарушение работы почек. Для них особенно важно следить за правильным режимом потребления жидкости и мочеиспускания. Если больному не удалось помочиться в течение 6-8 часов после процедуры, нужно сообщить об этом врачу.
Лишь изредка, в отдельных случаях, у больных отмечается повреждение спинномозгового канала во время введения препарата в спинномозговой канал. Кроме того, среди возможных осложнений – развитие серозного менингита, энцефалопатии. Известны также случаи появления судорог. Это обусловлено тем, что контрастное вещество плохо выводится и попадает с током ликвора в пространство между оболочками головного мозга.
Предварительная подготовка пациента, анализ состояния его здоровья лечащим врачом, проведение процедуры миелографии профессионалами сводят к минимуму возможность осложнений и побочных эффектов.
В целом метод миелографии безопасен. Он оказывает врачам неоценимую помощь, поскольку помогает получить ценную информацию – как для правильной постановки диагноза, так и для контроля проводимой терапии. Оперативность и точность данного метода диагностики помогают множеству людей вовремя избавиться от болезней и вернуть здоровье.
Диагностическое оборудование
Для проведения миелографии необходим специальный стол, способный менять угол наклона, рентгеновскую трубку, монитор, на который будет поступать изображение при рентгеноскопии. Преобразует рентгеновское излучение в видеоизображение специальный прибор – флюороскоп. Чтобы улучшить качество картинки монитора, используют усилитель.
Также понадобится пункционная игла с мандреном (съемным стержнем, закупоривающим просвет иглы, для предотвращения преждевременного истечения спинномозговой жидкости), раствор антисептика (йода, спирта или другого), растворы обезболивающих препаратов (1% раствор лидокаина), контрастное вещество. В качестве последнего, как правило, используют газ (закись азота или кислород) или специальные рентгеноконтрастные препараты.
Для выявления гиперчувствительности к контрастному веществу обследуемому проводят аллергическую пробу: вводят внутривенно 2 мл этого препарата. При возникновении симптомов, свидетельствующих о непереносимости, миелографию не проводят или проводят, используя тот контраст, который пациент переносит хорошо.
Суть обследования методом миелографии
Метод миелографии постоянно совершенствуется. Кроме рентгеновского аппарата или флюорографа, для получения снимка могут также использоваться компьютерный или магнитно-резонансный томографы (КТ- или МРТ-миелография).
В последние годы и МРТ нередко заменяют рентген, поскольку для некоторых категорий пациентов они более безопасны. Однако исследование с помощью рентгена по-прежнему остается наиболее доступным способом обследования для большинства пациентов.
Сущность миелографии состоит в том, что при пропускании рентгеновских лучей через исследуемые ткани контрастное вещество высвечивает пораженные участки. Хорошая видимость границ этих участков дает возможность сделать их четкие фотографии. Новейшая разновидность данного метода исследования – миелография с трехмерной реконструкцией.
На полученных изображениях отчетливо просматриваются спинной мозг и прилегающие к нему ткани.
Техника проведения исследования
В большинстве случаев миелография проводится амбулаторно. При наличии у пациента серьезной соматической патологии ее проводят в условиях стационара с обязательным наблюдением неврологом в течение суток после исследования.
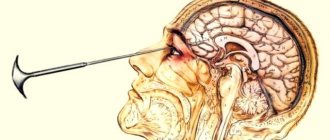
Контраст вводится в субарахноидальное пространство при помощи шприца, подсоединенного к пункционной игле.
В зависимости от направления распространения контраста различают 2 вида миелографии: восходящую и нисходящую. В первом случае спинномозговую пункцию проводят в поясничном отделе позвоночника, во втором – в шейном его отделе.
Во время проведения пункции обследуемый находится в положении лежа на боку с наклоненным к груди подбородком и ногами, согнутыми в коленных и тазобедренных суставах и прижатыми к животу. Реже пункцию проводят в положении больного сидя, облокотившись локтями на впереди стоящий стол.
Кожу в области предполагаемого прокола троекратно обрабатывают растворами антисептиков, после чего послойно обкалывают этот участок раствором анестетика. Пункционную иглу под контролем флюороскопа вводят взрослому на уровне между остистыми отростками 3 и 4 поясничных позвонков по срединной линии спины под небольшим углом кверху (параллельно остистым отросткам). Когда игла пройдет все структуры, проколет паутинную оболочку и окажется в субарахноидальном пространстве, врач, осуществляющий пункцию, ощутит как бы провал. После этого из иглы достают мандрен и наблюдают выделение по каплям спинномозговой жидкости. Несколько мл этой жидкости сразу же направляют в лабораторию на анализ, после чего подсоединяют к игле шприц и вводят контрастное вещество. Затем иглу вынимают, кожу повторно дезинфицируют, и пациент меняет положение на столе – ложится на живот лицом вниз.
И снова под контролем флюороскопа рентгенолог медленно наклоняет стол – при осуществлении поясничного прокола он наклоняет головной конец, а при пункции шейного отдела позвоночника – опускает ноги. Угол наклона небольшой – он составляет не более 10°С.
В процессе выполнения наклона на мониторе рентгенолог наблюдает распространение контрастного вещества по спинномозговому каналу – обтекание им спинного мозга и других структур. Врач обращает внимание на малейшие отклонения от нормы и при необходимости делает снимки того или иного участка. Для получения качественных снимков пациент должен лежать на боку и не двигаться в момент снимка. Даже небольшое вздрагивание повысит вероятность размытия изображения.
При высоком риске развития нежелательных реакций на введение контраста после выполнения снимков больному может быть введен раствор тиосульфата натрия.
Когда обследование завершено, врач возвращает стол в исходное (горизонтальное) положение и позволяет обследуемому перевернуться на спину.
В ряде случаев, пока контрастное вещество находится в канале спинного мозга, пациенту проводят компьютерную томографию (в этом варианте она носит название «КТ-миелография»).
Если при проведении миелографии использовалось контрастное вещество, растворимое в жирах, по окончании исследования врач эвакуирует его из спинномозгового канала. В течение суток после этого больной должен соблюдать постельный режим, находясь на твердой ровной поверхности (это важно!).
Время проведения исследования колеблется в пределах получаса-часа. КТ-миелография занимает еще 20-30 минут.
Некоторое время рентгенолог описывает и анализирует полученные рентгенограммы. После этого он отдает описание, а иногда и сами снимки пациенту. Результаты исследования обычно обсуждает с больным не рентгенолог, а лечащий врач.
По окончании исследования пациент в течение от 12 часов до суток должен находиться в положении лежа с немного приподнятым головным концом. Для ускорения процессов выведения контраста из организма пациенту рекомендуют употреблять большое количество воды. Если после отдыха он не остается в отделении, а отправляется домой, необходимо, чтобы его кто-то сопровождал.
Где можно сделать?
Миелография отдела позвоночника – это сложная процедура, которая делается не во всех клиниках. Записаться на прохождение исследования можно в следующих медучреждениях.
| Название учреждения | Адрес клиники | Телефон регистратуры |
| ОАО «Медицина» | г. Москва, ул. Маяковского, пер. 2 Тверской-Ямской 10 | +7 |
| Медицинский | г. Москва, ул. Аллея Жемчуговой 5/4 | +7 |
| Научный клинический | г. Москва, Волоколамское шоссе, 84 | +7 |
| г. Санкт-Петербург, ул. Марата, 6а | +7 | |
| Нейрохирургический институт | г. Санкт-Петербург, ул. Маяковского, 12 | +7 |
Ощущения пациента
Наверняка читателя волнует вопрос «а что же ощущает обследуемый во время проведения миелографии?» При выполнении пункции человек чувствует легкое давление в области поясницы. В момент введения контраста – кратковременное чувство жжения, тепло, головную боль и головокружение. Некоторые пациенты отмечают появление соленого привкуса во рту. В момент прекращения введения препарата у обследуемого может возникнуть тошнота и/или рвота. В отдельных случаях во время проведения исследования больные предъявляют жалобы на неинтенсивную боль.
Восстановительный период
После проведения миелографии пациента направляют в палату, перевозят его на каталке для сохранения горизонтального положения. В течение первых четырех часов больной находится под присмотром медицинского персонала. Для более быстрого выведения контраста ему увеличивают питьевой режим, а также поднимают спинку кровати на 30–45 градусов. Если конструкция обычная, то достаточно подложить большую подушку. По мере нормализации состояния человека выписывают.
Если после процедуры появляется головная боль, тошнота, головокружение, уменьшение подвижности или онемение конечностей, это говорит о начале воспалительного процесса. Насторожить также должен сниженный объем мочи и запор. В этом случае больному оказывается незамедлительная медицинская помощь.
После проведения процедуры рекомендуется в первые несколько суток избегать интенсивных физических упражнений, к примеру, подъем тяжестей, резкие движения, бег на дальние дистанции. Через неделю при хорошем самочувствии допускается выполнения комплекса ЛФК.
Как проводится подготовка
Врач проводит пункцию спинного мозга
Процедура миелографии позвоночника требует определенной подготовки, которая заключается в воздержании от приема пищи на протяжении восьми часов до проведения исследования. От питья также желательно отказаться. Если процедура назначена на вторую половину дня, то утром в день исследования можно выпить небольшое количество жидкости. Из области облучения необходимо удалить все предметы из металла (украшения из любых материалов, способных задерживать рентгеновские лучи).
В подготовке к исследованию также должны участвовать медики, задача которых состоит в осуществлении премедикации. При проведении поясничной пункции необходимо сделать очистительную клизму. Для подавления глотательного рефлекса на период проведения миелографии позвоночника необходимо принять седативный препарат.
Преимущества и риски проведения миелографии
Преимущества:
- Миелография представляет собой относительно безопасное и безболезненное исследование.
- При введении контрастного материала в субарахноидальное пространство врач получает возможность увидеть контуры спинного мозга и нервных корешков, которые при обычном рентгенологическом исследовании не видны или крайне плохо различимы.
- После завершения обследования никакого излучения в организме пациента не остается.
- При использовании в диагностических целях рентгеновские лучи не вызывают каких-либо побочных эффектов.
Риски:
- При избыточном воздействии рентгеновского излучения на организм всегда есть крайне небольшой риск развития злокачественных опухолей. Тем не менее, преимущества точной диагностики существенно данный риск превышают.
- Эффективная доза излучения при проведении миелографии для всех пациентов различна.
- Проведение миелографии связано с риском появления головных болей, хотя и редко. Головные боли появляются после возвращения пациента в вертикальное или сидячее положение. Одной из характерных черт данного состояния является исчезновение головных болей в горизонтальном положении. Обычно боли начинаются спустя 2-3 дня после проведения миелографии. Легкие приступы облегчаются приемом жидкости или в положении лежа на спине, однако сильные головные боли могут потребовать медикаментозного лечения. В редких ситуациях головные боли у пациентов сохраняются, что требует проведения особой, но в целом простой процедуры, которая подразумевает остановку утечки спинномозговой жидкости из места прокола.
- Нежелательные реакции на контрастный материал, используемый при миелографии, возникают редко и обычно слабо выражены. К ним относится зуд, кожная сыпь, тошнота и чувство тревоги. Развитие выраженной крапивницы и затруднение дыхания отмечается редко, однако может потребовать лекарственной терапии. Более тяжелые реакции с вовлечением легких или сердца развиваются еще реже.
- К другим редким осложнениям миелографии относится повреждение нервной ткани при введении иглы и кровоизлияние вокруг нервных корешков. Кроме этого, возможно воспаление или инфицирование оболочек, покрывающих спинной мозг. Крайне редким осложнением миелографии являются судороги. При введении иглы в субарахноидальное пространство ниже места обструкции оттока спинномозговой жидкости (например, опухолью) в крайне редких случаях отмечается увеличение давления в спинномозговом канале, что может потребовать неотложного хирургического лечения.
- Женщине всегда следует сообщать лечащему врачу или рентгенологу о возможности беременности.
Несколько слов о снижении воздействия излучения на организм
В ходе рентгенологического обследования врач принимает особые меры по минимизации облучения организма, одновременно стараясь получить изображение наилучшего качества. Специалисты международных советов по радиологической безопасности регулярно проводят обзоры стандартов рентгенологического обследования и составляют новые технические рекомендации для рентгенологов.
Ультрасовременные рентгенологические аппараты позволяют контролировать дозу рентгеновского излучения и обеспечивают его фильтрацию, что минимизирует рассеивание пучка. При этом органы и системы пациента, которые не подвергаются обследованию, получают минимальную дозу излучения.
Вверх