Мигрень это очень распространенное, многофакторное, рецидивирующее наследственное нервно-сосудистое расстройство головной боли. Им страдает более миллиарда человек на Земле.
Приступы мигрени часто начинаются с условной первой фазы – предупреждающих признаков (продромы), затем переходит в условную вторую фазу – ауры (преходящие очаговые неврологические симптомы), происхождение которых, как полагают, связано с гипоталамусом, стволом мозга и корой. Третья фаза – это, собственно говоря, фаза головной боли. Ее пульсирующий характер усиливается с увеличением внутричерепного давления, что проявляется тошнотой, рвотой и ненормальной чувствительностью к свету, шуму и запаху.
Мигрень также может сопровождаться аномальной чувствительностью кожи (аллодиния) и мышечной болезненностью. Таким образом, прослеживая всю симптоматику от фазы до фазы, можно сделать вывод, что при мигренозном приступе целый комплекс нейронных систем головного мозга функционируют ненормально.
Можно с уверенностью сказать, что мозг человека с мигренью отличается от мозга человека без мигрени. Детальному разбору этого тезиса посвящена статья журнала Journal of Neuroscience за 2015 год под авторством Рами Бурштейна и его соавторов.О ней и пойдет речь в нашем пересказе. Мы отдаем себе отчет, что эта статья — в первую очередь, для врачей, но просвещением врачебного сообщества мы тоже хотим заниматься по мере сил. Посему и вводим соответствующий тэг.
Общее описание
Мигрень без ауры (G43.0) — это хроническое рецидивирующее заболевание, характеризующееся внезапно возникающими приступами интенсивной боли в голове, чаще пульсирующего характера в одной части головы.
Распространенность: 3,4 на 100 тысяч человек. Мигрень чаще дебютирует в 20–35 лет.
Различают одностороннюю (до 99%) и, редко, двустороннюю локализации головной боли. По ходу болезни сторона головной боли может изменяться.
Приступ мигрени провоцируется стрессом, изменением погоды, недосыпанием или избытком сна, употреблением некоторых продуктов (шоколад, орехи, сыр), приемом алкоголя, голоданием. У женщин приступы головной боли могут быть связаны с менструальным циклом. Возможна наследственная отягощенность по головной боли.
Механизм заболевания
Механистический поиск общего знаменателя в симптоматике и характеристиках мигрени в значительной степени указывает на генетическую предрасположенность к генерализованной нейрональной гипервозбудимости. Увеличение количества доказательств об изменении в структуре и функциях мозга вследствие повторяющихся приступов мигрени, может объяснить прогрессирование заболевания.
Продрома
Продрома – это симптомы, которые предшествуют ауре и головной боли (у некоторых людей мигренозные приступы проявляются продромой и головной болью). Изучение симптомов, которые чаще всего описывают пациенты, указывает на потенциальное вовлечение гипоталамуса (усталость, депрессия, раздражительность, пристрастие к еде и зевание), ствола мозга (болезненность мышц и ригидность затылочных мышц), коры головного мозга (аномальная чувствительность к свету, звуку, и запах), а также лимбической системы (депрессия и ангедония) в продромальной фазе приступа мигрени. Учитывая, что такие симптомы, как усталость, зевание, тяга к еде и преходящие изменения настроения происходят естественным образом у всех людей, очень важно, чтобы мы понимали, как их возникновение вызывает головную боль у пациентов с мигренью и не вызывает ее у здоровых.
В последнее время большое внимание уделяется гипоталамусу, поскольку он играет ключевую роль во многих аспектах циркадных ритмов человека (цикл бодрствования-сна, температура тела, потребление пищи и гормональные колебания) и гомеостаза.
Поскольку мозг человека с мигренью чрезвычайно чувствителен к отклонениям от гомеостаза, раскрытие механизмов, с помощью которых нейроны гипоталамуса и ствола мозга могут вызывать головную боль, является центральным для нашей способности разрабатывать методы лечения, которые могут перехватывать головную боль во время продромальной фазы. Есть предположение, что нейроны гипоталамуса, которые реагируют на изменения физиологического и эмоционального гомеостаза, могут активировать менингеальные ноцицепторы (ноцицептор –нейрон, несущий болевые ощущения), изменяя баланс между парасимпатическим и симпатическим тонусом в мозговых оболочках.
Другое предположение подразумевает, что нейроны гипоталамуса и ствола мозга (регуляторы ответов на отклонения гомеостаза), могут снизить порог для передачи входящих сигналов тригеминоваскулярного нервного пути через таламус в кору. Это предложение основано на понимании того, как таламус отбирает, усиливает и расставляет приоритеты информации, которую он в конечном итоге передает в кору, и как ядра гипоталамуса и ствола мозга регулируют релейные (прямые, без коллатералей) таламокортикальные нейроны.
Основные пути распространения сигналов к таламическим тригеминальным нейронам, по-видимому, запускающим мигрень
Корковая распространяющаяся депрессия
Клинические и доклинические исследования показывают, что аура мигрени вызвана распространяющейся депрессией коры (CSD) – медленно распространяющейся волной деполяризации/возбуждения, сопровождаемой гиперполяризацией/торможением в корковых нейронах и глиальных клетках.
Хотя конкретные процессы, которые инициируют CSD у людей, не известны, механизмы, которые вызывают воспалительные молекулы в результате эмоционального или физиологического стресса, такого как недостаток сна, могут играть важную роль. В коре начальная деполяризация мембраны связана с большим оттоком калия; притоком натрия и кальция; выделение глутамата, АТФ и ионов водорода, а также запуском каскада провоспалительных реакций. Работа провоспалительных молекул в мозговых оболочках, а также пептида, связанного с геном кальцитонина (CGRP) и оксида азота может быть связующим звеном между аурой и головная болью.
Клиническая картина
Приступу мигрени могут предшествовать ухудшение настроения, раздражительность, беспокойство, снижение работоспособности, слезливость, сонливость, изменение аппетита, повышение чувствительности к громкому звуку, повышенной освещенности. Длительность приступа односторонней интенсивной головной боли пульсирующего характера — 4–72 часа. Чаще боль появляется сначала в области затылка и распространяется вперед, в лобную область (70%).
Боль в голове мешает выполнению привычной деятельности, усиливается при адекватных физических нагрузках (ходьба). Во время приступа мигрени у больных появляется высокая чувствительность к яркому свету, шуму, резким запахам. Типичное болевое поведение — больные стараются спрятаться, принять неподвижное положение в затемненной спокойной комнате. Отмечаются тошнота (70%), рвота (30%). Приступы головной боли иногда сопровождаются отечностью лица, бледностью кожи, слезотечением, учащенным сердцебиением. Прием анальгетиков не купирует головную боль. Ремиссии наступают после лечения в течение нескольких недель или месяцев.
При объективном осмотре пациента выявляют общую гиперестезию, фотофобию/фонофобию/осмофобию, общемозговой синдром, напряжение и болезненность перикраниальных мышц, эмоционально-волевые расстройства и вегетативную дисфункцию.
Почему возникает мигрень
Причины, по которым появляется мигрень с аурой, а также механизм развития патологического состояния до конца не изучены. Специалисты выдвинули ряд предположений, каждое из которых имеет основания и право на существование.
Основные причины мигрени с аурой – теории:
- снижение функциональности сосудов – внезапное сужение или спазм кровеносных каналов в головном мозге провоцируют ишемию, на фоне которой развивается аура. Последующее расширение сосудов вызывает цефалгию;
- изменение состава крови – из-за измененных свойств тромбоцитов происходит склеивание кровеносных клеток. Это способствует выработке гормона серотонина и спазму сосудов, что провоцирует ауру. По мере уменьшения объема вещества каналы расширяются, из-за чего возникает боль;
- снижение нервной активности – ползучая депрессия становится причиной ишемических и сосудистых изменений в головном мозге. Сужение и дальнейшее расширение кровеносных каналов приводит к появлению ауры и последующих головных болей;
- нарушение взаимосвязи между сосудами и нервами – доминирующая теория, согласно которой мигрень с аурой становится следствием сбоя связей между тройничным нервом и кровеносными каналами головного мозга;
- наследственная предрасположенность – статистические исследования показывают, что риски появления мигрени у людей, в семье которых уже имеются случаи заболевания, очень высоки.
К началу мигрени может привести воздействие внешних раздражителей на организм человека с диагнозом. В каждом конкретном случае они индивидуальны. Специалисты выделяют ряд основных моментов, на которые надо обратить внимание. В 5-10% случаев провокаторы специфичны и даже необычны. Еще в 5% случаев обострение развивается без видимых причин.
Провоцирующие факторы – триггеры – мигренозного приступа:
- воздействие внешних причин – смена погоды, яркий свет, сильные запахи, громкие звуки, сигаретный дым;
- особенности образа жизни – стресс, переутомление, дневной сон, смена часовых поясов, вредные привычки, отсутствие физических нагрузок или слишком интенсивные занятия при отсутствии подготовки, обезвоживание;
- напитки и продукты питания – любые консерванты или пищевые добавки, кофеин, маринады и копчености, шоколад, цитрусы, морские деликатесы;
- прием лекарств – это может быть любой медикамент, но чаще всего приступы провоцирует прием оральных контрацептивов и других гормонов;
- травмы головного мозга – срок давности не имеет значения;
- изменение гормонального фона – патологические и физиологические (беременность, климакс, месячные) процессы;
- приступ «выходного дня» обострение может начаться после отпуска, в первый рабочий день.
Перечисленные моменты не обязательно становятся причиной приступа даже в тех случаях, когда они уже его провоцировали. Точно так же нет гарантии, что триггер не сработает, если до этого организм нормально реагировал на раздражитель. Профилактика подразумевает минимизирование воздействия всех перечисленных моментов.
Почему возникает заболевание у мужчин читайте здесь.
Диагностика мигрени без ауры
- Компьютерная и магнитно-резонансная томография головного мозга (дополнительно в сосудистом режиме).
- Электроэнцефалография необходима для исключения органического поражения головного мозга.
Дифференциальный диагноз:
- Головная боль напряжения.
- Кластерная головная боль.
- Хроническая пароксизмальная гемикрaния.
- Головная боль при сосудистых поражениях головного мозга (сосудистые мальформации, ишемические и геморрагические инсульты), опухолях и инфекционных поражениях центральной нервной системы.
Боль без причины
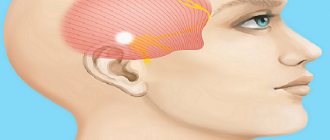
Мигрень – это нарушение в работе участков головного мозга, которые отвечают за восприятие боли. Например, при воспалительном процессе в незалеченном зубе происходит раздражение окончаний тройничного нерва. Болевые импульсы попадают в ядро тройничного нерва, которое находится в головном мозге, а оттуда – в серое вещество коры мозга, где и происходит осознание того, что источник проблем – дырявый зуб. Все боли, возникающие в области головы, проходят именно такой путь.
При мигрени происходит активация ядра тройничного нерва, которое начинает посылать в кору импульсы боли, несмотря на то, что нервные окончания в полном порядке. Получается, что голова болит как бы сама по себе, ведь источника боли (пережатых нервных волокон, спазма сосудов, воспаления) нет.
Статья по теме
Почему болит лицо? Какой врач поставит правильный диагноз
Точная причина таких нарушений пока не установлена. Хотя известно, что мигрень имеет наследственную природу (болезнь обычно передаётся по женской линии), конкретного гена или набора генов, отвечающих за развитие мигрени, пока не обнаружили.
Лечение мигрени без ауры
- Препараты, действие которых направлено на купирование приступа (анальгетики, противорвотные средства, триптаны, эрготаминсодержащие препараты) и профилактику приступов (b-блокаторы, антиконвульсанты, антидепрессанты, блокаторы Са-вых каналов).
- Немедикаментозные методы: психотерапия, методика биологической обратной связи, акупунктура; постизометрическая релаксация, массаж, мануальная терапия.
- Предотвращение воздействия провоцирующих факторов.
Лечение назначается только после подтверждения диагноза врачом-специалистом.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Суматриптан (препарат с противомигренозной активностью). Режим дозирования: внутрь для купирования острых приступов мигрени взрослым назначают в дозе 50 мг, в некоторых случаях — 100 мг. Таблетки следует проглатывать целиком, запивая водой.
- Наратриптан (препарат с противомигренозной активностью). Режим дозирования: внутрь, во время приступа, однократно 2,5 мг. При возобновлении симптомов мигрени — повторно не ранее чем через 4 ч. Максимальная суточная доза — 5 мг.
- Парацетамол (анальгезирующее, жаропонижающее средство). Режим дозирования: взрослым для купирования болевого синдрома внутрь в дозе 500 мг — 1000 мг до 4 раз в день.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: при приступах мигрени в/м в дозе 75 мг, как можно раньше после начала приступа, с последующим применением суппозиториев в дозе до 100 мг в этот же день, если требуется. Суммарная суточная доза не должна превышать 175 мг в первый день.
- Мотилиум (противорвотный препарат центрального действия). Режим дозирования: внутрь до еды, взрослым и подросткам старше 12 лет по 10-20 мг 3 или 4 раза в сутки. Максимальная суточная доза — 80 мг.
Общие сведения
Мигрень с аурой — это одна из форм первичной цефалгии (головной боли), т. е. она возникает совершенно автономно, а не как один из симптомов какого-либо заболевания. По данным специалистов в области клинической неврологии, мигрень встречается у 18% женщин и 6% мужчин. Примерно четверть случаев мигрени составляет мигрень с аурой. Аура представляет собой возникающие за 10-60 мин. до приступа мигренозной цефалгии временные зрительные, чувствительные, речевые нарушения, изменения вкуса, обоняния или слухового восприятия. Как правило, мигренозная аура длится не более 60 мин. Иногда она не приводит к возникновению головной боли.
Среди классических случаев мигрени с аурой могут наблюдаться приступы мигрени с так называемой удлиненной аурой. Об удлиненной ауре говорят, когда хотя бы один ее симптом продолжается более 60 мин., но при этом данные неврологического обследования и методов нейровизуализации не выявляют никакой патологии. Если мигренозная аура длится более 7 суток, то с большой вероятностью можно предположить развитие такого осложнения, как мигренозный инфаркт, наличие которого подтверждается с помощью методов нейровизуализации.
Рекомендации
Рекомендуется консультация невролога, магнитно-резонансная томография головного мозга.
| • | Ведущие специалисты и учреждения по лечению данного заболевания в России: |
| доктор медицинских наук, заведующий кафедрой РГМУ, профессор, академик РАМН Гусев Е.И. | |
| • | Ведущие специалисты и учреждения по лечению данного заболевания в мире: |
| G. AVANZINI, Италия. |
Особенности развития ауры
Для состояния характерно внезапное развитие. По продолжительности время ауры длится от нескольких секунд до нескольких минут. Иногда окружающие даже не замечают изменений в состоянии человека. Связь с окружающим миром в большинстве случаев сохраняется, хотя на внешние раздражители реакции может и не быть. При этом больной помнит содержание своего состояния.
Затем развивается приступ: к судорогам присоединяется утрата сознания. Либо, иногда, у человека наступает обычное состояние, минуя приступ.
Таким образом, появление ауры не всегда свидетельствует о развитии припадка. А началу приступа при эпилепсии, в свою очередь, не всегда предшествует аура. Чаще всего состояние возникает при генерализованных судорожных приступах, когда патология поражает области мозга обоих полушариев.
Диагностировать ауру при эпилепсии невропатолог может при помощи ЭЭГ. Дополнительную информацию врач получает, наблюдая за рефлекторными действиями пациента.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.01 | 0.01 | 0.01 | 100 | 250 | 250 | 250 | 0.03 | 0.03 | 0.03 | 400 | 1000 | 1000 | 1000 |
Типы и категории ауры
В зависимости от расположения очага эпилепсии, у ауры бывают разные формы. Различают 3 основных типа:
Каждый из типов, в свою очередь, подразделяется на несколько собственных подкатегорий.
Сенсорная аура
При эпилептической ауре сенсорного типа отмечаются нарушения со стороны зрения, слуха, вкуса, обоняния. К ним также присоединяются соматосенсорные, вегетативные, абдоминальные расстройства.
В зависимости от вызываемых нарушений, аура может быть:
- Зрительная. Встречается наиболее часто. Перед глазами появляются слепые участки, огоньки, разноцветные пятна.
- Слуховая. Больной слышит звон, голоса, музыку, скрежет.
- Обонятельная. Подразумевает повышенную чувствительность к ароматам, ощущение неприятных запахов, которое появляется внезапно.
- Вкусовая. Постоянное ощущение во рту горького, кислого, соленого вкуса.
- Соматосенсорная. В определенной части тела возникает чувство жжения, онемения, зуда.
- Абдоминальная. Проявляется чувством сдавленности между горлом и животом.
- Вегетативная. Ее симптомы – учащенное сердцебиение, ощущение удушья, сильная жажда. Важно отличить вегетативные симптомы перед началом припадка при эпилепсии от обычных проявлений стресса.
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Выраженная головная боль, распространяющаяся на всю голову | 100% |
| Головная боль внезапная интенсивная | 100% |
| Повышенная раздражительность (нервность, психованность) | 100% |
| Бледность кожи | 90% |
| Апатия (безразличие, равнодушие) | 80% |
| Другие различные формы нарушения сна | 70% |
| Головная боль в лобной области (мигрень) | 50% |
| Мелькание «мушек» перед глазами | 50% |
| Тошнота | 50% |
| Слезотечение | 20% |
| Рвота разного характера, в том числе неукротимая | 10% |
Разновидности мигренозной ауры
Под аурой понимается перечень неврологических симптомов, которые отличаются обратимостью и возникают одновременно с болевым приступом или перед ним. Сочетание этих факторов имеет название ассоциированная мигрень.
Отдельно специалисты выделяют состояние, при котором появляется аура без головной боли. У пациента отмечаются преходящие визуальные, двигательные, сенсорные или поведенческие нарушения, которые длятся 20-30 минут и проходят. Для мигренозной ауры без головной боли характерно отсутствие цефалгии. От нее чаще страдают мужчины зрелого возраста. Симптоматика патологии схожа с клинической картиной ишемии головного мозга, поэтому нуждается в оценке врача и проведении диагностики.
Мигренозная аура может быть:
- зрительная – самая частая форма, при которой страдает визуальное восприятие мира. Способна проявляться в виде появления точек, линий, «слепых» пятен, зигзагов. Пациентам со зрительной аурой может казаться, что они ослепли на один или оба глаза, у них возникают проблемы с чтением текстов;
- с нарушением чувствительности – поражается одна сторона туловища, преимущественно его верхняя часть. Аура характеризуется появлением «мурашек», покалывания, онемения. Симптомы обычно появляются в кисти, поднимаются вверх по руке, достигают головы и даже затрагивают язык;
- с нарушением движения – клиническая картина характеризуется мышечной слабостью одной руки или ноги, иногда поражается вся половина тела. Редко случаются обратимые парезы конечностей;
- с расстройством речи – пациенту сложно говорить и составлять осмысленные предложения, он с трудом подбирает слова. Нарушения речи часто дополняются снижением способности к запоминанию и повторению слов, различению цифр и букв;
- смешанная – сочетает две формы ауры или более.
В некоторых случаях симптомы ауры доставляют пациенту даже больший дискомфорт, чем сами приступы боли. Если они длятся всего несколько минут, специалисты рекомендуют пережидать их или заранее принимать препараты от цефалгии при мигрени. При значительной выраженности симптомов может проводиться дополнительная терапия на усмотрение врача.
Больше о симптомах глазной мигрени вы узнаете здесь.
Причины и факторы-провокаторы
В 99% случаев появление болезни связано с образом жизни человека и его физиологическими особенностями.
Сюда относятся:
- генетическая предрасположенность;
- состояние нервной системы;
- стрессы, неврозы, депрессивные расстройства;
- гормональные нарушения.
В 90% случаев болезнь могут спровоцировать сосудистые заболевания: кислородное голодание, сужение или расширение сосудов.
На болезнь также влияют такие факторы, как:
- плохая экология;
- умственные нагрузки;
- неблагоприятные метеоусловия;
- курение;
- работа в шумных цехах;
- длительное пребывание в метро, на дискотеках, на общественных мероприятиях.
Аура в неврологии это
Аура (др.-греч. αὔρα — легкий ветерок, дуновение) («парциальный» (фокальный, не развёрнутый) эпилептический приступ) — любое ощущение или переживание, регулярно предшествующее эпилептическому приступу или являющееся самостоятельным приступом. Является симптомом эпилепсии.
Проявления ауры очень разнообразны и зависят от расположения участка мозга, функция которого нарушена (судорожного очага). Это может быть и повышение температуры тела, и чувство тревожности и беспокойства, звук, странный вкус, запах, изменение зрительного восприятия, неприятное ощущения в животе, головокружение, состояния «уже виденного» (deja vu) или «никогда не виденного» (jamais vu), ощущение внутреннего блаженства или тоски, и другие ощущения или переживания.
Плюсы и минусы ауры
Сам приступ не откладывается в памяти больного. Но приход предвестника припадка – ауры, фиксируется его сознанием. Чаще всего появление ауры вызывает у больных негативные эмоции. Физический и эмоциональный дискомфорт доставляют различные неприятные ощущения, галлюцинации, понимание невозможности управлять своими действиями. Многие больные за несколько часов до появления ауры ощущают головные боли, подавленное настроение.
Однако, как странно бы это не звучало, в ауре есть и положительные моменты:
- зная о приближающемся приступе, больной может принять удобное положение, освободить руки от предметов, и, таким образом, обезопасить себя от травм;
- есть время предупредить о надвигающемся припадке близких. Это дает возможность оказать первую помощь в максимально короткий срок;
- многие пациенты, находясь в состоянии ауры, успевают перекрыть газ, отключить приборы.
Нередко эпилепсия длительное время может проявляться только изолированными аурами. Однако их частое появление свидетельствует о высокой вероятности развития эпилептического приступа. Поэтому при любых подобных нарушениях нужно немедленно получить консультацию специалиста.