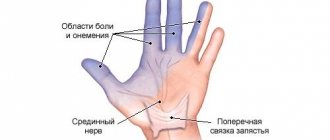
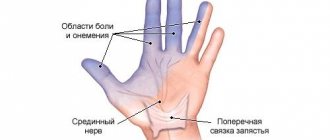
Среди неврологических нарушений часто диагностируются разного рода нейропатии, связанные с ишемическим, воспалительным или компрессионным (туннельным) повреждением нервного волокна. Нейропатия срединного нерва является распространенной патологий у современных людей. Это связано с определённым образом жизни и преимущественно ручным трудом без сопутствующего развития мышечных групп верхней конечности. Речь идет о профессиях, связанных с использованием компьютерной техники.
Если повреждается срединный нерв руки, то возникает сегментарное нарушение чувствительности в области ладони и нескорых пальцев кисти. Анатомически n. Medianus отвечает за обеспечение двигательной активности и кожной чувствительности в области первых трех пальцев кисти. При невропатии срединного нерва руки может возникать воспалительная реакция в области запястного сустава, нарушается двигательная активность большого пальца кисти.
Анатомические особенности этого сплетения аксонов заключаются в том, что их образуют сразу две группы пучков, отходящих в виде корешковых нервов от спинного мозга. Сегмент С5–Th1 дает начало двум парам корешковых нервов: вентральных и дорзальных. Первые отвечают за движение, вторые – за кожную чувствительность. Если воспаление или поражение начинается на уровне межпозвоночного диска С5–Th1, то может наблюдаться «выпадение» только одной функции срединного нерва. При компрессии, ишемии или воспалении срединного нерва в области предплечья, плеча или запястья, возникает сочетание клинических симптомов неврологического и двигательного неблагополучия.
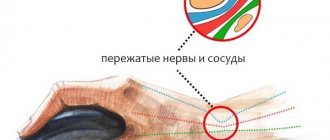
Повреждение нервного волокна может наблюдаться на всей протяжённости его пути к кисти руки. Сначала срединный нерв спускается в область подмышечной впадины и проходит до начала плечевой кости. Здесь травмирование может происходить за счет ношения тесной и неудобной одежды. По предплечью нерв проходит глубоко в толще мышечного и слоя и надежно защищён от травмы. Следующий опасный участок – карпальный запястный канал, который может подвергаться деформации. Компрессия срединного нерва в этом анатомическом узле встречается практически у 80% программистов и представителей других профессий, связанных с ручным трудом, основанным на выполнении монотонных однотипных движений.
Как лечить защемление?
При определении лечения врач учитывает источник возникновения защемления и место локализации повреждения. Лечение защемления, вызванного инфекционным заболеванием или интоксикацией, проводится с помощью медикаментов. Если защемление вызвано травмой, например, переломом, проводят иммобилизацию руки и другие мероприятия по ее устранению. Если перелом сопровождается разрывом нерва, врач проводит его сшивание.
Вылечить повреждение нерва, вызванное внешним фактором, например, сном в неудобном положении, использованием костылей, активностью мышц, можно с помощью исключения провоцирующего недуг фактора. Как правило, лечение в этом случае амбулаторное. Госпитализируют человека лишь тогда, когда по показаниям необходимо введение сильнодействующих препаратов.
При лечении защемления необходимо придерживаться всех рекомендаций врача, особенно тех, которые касаются приема медикаментов. Так, назначают прием нестероидных (чтобы устранить боль и воспаление), противоотечных, сосудорасширяющих средств (чтобы улучшить приток крови к нерву), витаминных препаратов и биостимуляторов.
Кроме медикаментов, показано проведение лечебной физкультуры, массажа, физиотерапии (например, излучение лазера на пораженные участки). Также может пригодиться повязка или платок, на который можно подвесить руку для облегчения состояния пациента.
Методы диагностики
Диагностику и определение дальнейшей схемы лечения проводит врач-невропатолог. Специалист собирает анамнез и записывает основные жалобы пациента в историю болезни. После этого невропатолог проводит визуальный осмотр.
При неврите локтевого нерва кисть приобретает вид птичьей лапы: III и IV пальцы согнуты, мизинец отводится в сторону. Врач отмечает цианоз, выпадение волосяного покрова, ломкость ногтей, похудение пораженной конечности.
После осмотра невропатолог проводят ряд неврологических тестов на определение мышечной силы, степени онемения и потери рефлексов и ставит предварительный диагноз.
Для подтверждения первичного заключения специалист назначает лабораторные и инструментальные обследования, которые позволяют выяснить причину возникновения неврита:
- Общий и биохимический анализ крови. Необходимы для выявления патогенных возбудителей инфекционного заболевания, наличия выработанных антител и лейкоцитов.
- Рентгенография с применением контраста. Позволяет оценить состояние сосудов, питающих локтевой нерв.
Также рентген позволяет учесть анатомические особенности локтевого сустава, кубитального канала, выявить степень повреждения костно-мышечного тоннеля при получении травмы. - УЗИ и МРТ. Ультразвуковое и магнитно-резонансное исследование помогают оценить состояние сосудов, мягких тканей и костной структуры при переломах, защемлении нерва и других повреждениях.
- Электронейромиография. Процедура помогает установить степень повреждения скелетной мускулатуры.
Особые диагностические критерии для определения заболевания
Неврологические тесты, позволяющие поставить предварительный диагноз неврит локтевого нерва, часто включают следующие методики:
- Тест Питра. Для его проведения пациент должен положить ладонь на стол, и попытаться развести и свести пальцы. При неврите больной не может привести безымянный палец и мизинец к срединной линии.
- После врач просит попробовать пациента поцарапать мизинцем поверхность стола. Из-за воспаления нервной ткани он не способен этого сделать.
- При неврите больной не может сжать руку кулак, а также держать лист двумя пальцами. При сжатии руки в кулак средний палец, безымянный и мизинец не сгибаются.
- Если пациент крепко прижимает кисть к столу, мизинец отходит в сторону. В этом положении больной не может совершить горизонтальные движения III, IV, V пальцем.
От каких болезней следует отличать?
После фиксации жалоб пациента в истории болезни проводится дифференциальная диагностика с невритом лучевого нерва. В отличие от поражения локтевого нерва в такой ситуации кисть свисает, наблюдается сильный мышечный спазм.
При повреждении лучевого нерва пациент не может разогнуть кисть самостоятельно, большой палец сводится к указательному. Нарушается чувствительность I, II, III пальцев пораженной конечности.
Трудно отличить неврит локтевого нерва от повреждений нервного корешка С8 в области шеи на фоне радикулопатии. При корешковом синдроме наблюдается онемение на локтевой поверхности предплечья, что нехарактерно для неврита. При воспалении локтевого нерва наблюдается только онемение кисти.
При проведении дифдиагностики невропатолог обращает внимание на наличие специфического симптома неврита локтевого нерва — онемение лучевой поверхности безымянного пальца. При поражении нервных корешков позвоночника, спинного мозга, сплетения наблюдается потеря чувствительности на всем пальце
При поражении нервных корешков позвоночника, спинного мозга, сплетения наблюдается потеря чувствительности на всем пальце.
Диагностика
- После неврологического осмотра выполняются электрофизиологические методы, которые помогают уточнить тяжесть дефекта, подобрать эффективный лечебный подход и получить данные о динамике восстановления:
- электронейромиография для оценки скорости и объема проходящих импульсов, обнаружения поврежденного места;
- игольчатая электромиография (ЭМГ) для исследования состояния мышечных волокон, динамики процессов ухудшения или возобновления;
- рентгенография и компьютерная томография для обнаружения первопричины, вызвавшей дисфункцию.
Для проведения исследований необходимо записаться на прием к функциональному диагносту.
Клиническая картина: симптомы и проявления
Неврит срединного нерва характеризуется выраженными симптомами раздражения нервно-мышечных структур:
- Сильный болевой синдром. Интенсивная жгучая боль распространяется от внутренней стороны предплечья к кисти, захватывая I, II, III пальцы.
Появление болевого синдрома сопровождается возникновением вегетативно-трофических расстройств: кожу жжет, предплечье отекает, на нем появляются красные пятна.Запястье и тыльная сторона ладони становятся холодными и бледными.
- Затруднение двигательной активности, паралич. Пациент не может сжать кулак, оттопырить или согнуть большой палец, согнуть указательный палец. Средний палец сгибается с трудом. Когда больной пытается согнуть кисть, она отклоняется влево.
Со временем при отсутствии лечения мышцы большого пальца атрофируются, из-за чего он перестает двигаться и становится в один ряд с другими. Такой симптом называется обезьяньей лапой. - Сенсорные нарушения. Расстройство иннервации срединного нерва приводит к потере чувствительности и гипестезии кожного покрова на ладонях, с тыльной стороны последних фаланг I-IV пальцев с тыльной стороны. Возможно развитие парестезий концевых фаланг.
При неврите срединного нерва в области запястного канала боль усиливается при поднятии рук вверх, при прикосновении к связкам и в горизонтальном положении.
Если неврит возникает выше лучезапястного сустава, то нарушается только двигательная активность. Онемение кисти не наступает. Это обусловлено тем, что ветвь чувствительных нейронов срединного нерва до входа в запястный канал проходит отдельно от двигательной ветви.
Возможные жалобы пациентов
Больные жалуются на онемение руки от предплечья и первых 3-х пальцев, жгучую боль в области поражения нерва. Если врач начинает пальпировать связки, пациенты одергивают руку из-за усиливающегося болевого синдрома.
Боль отдает в кончики пальцев, в область плеча и шеи. Из-за паралича мышц-сгибателей кисти и пальцев пациенты не могут совершить хватательное движение, оттопырить большой палец.
Больные не могут поднять ладонь вверх, нарушаются движения плеча и предплечья. При затяжном течении заболевания появляются жалобы на мышечную слабость кисти.
Пациентов беспокоят визуально различимые вегетативно-трофические расстройства:
- синюшность кожи;
- отек предплечья, кисти, пальцев;
- отсутствие потоотделения;
- шелушение кожи, повышенная ломкость ногтей.
Травмы периферических нервов
Повреждения периферических нервов разделяют на два типа: закрытые и открытые травмы нервов. По степени тяжести травмы различают: сотрясение, ушиб, сдавление, анатомический перерыв.
Анатомический перерыв может быть полным, частичным и внутриствольным.
По характеру повреждения периферических нервов различают: колотые, резаные, рубленые, ушибленные; по типу сдавления — тракционные, химические, ожоговые и радиационные.
Патогенез и патоморфология.
Периферические нервы человека представляют собой продолжение спинномозговых корешков. В состав нервов входят аксоны двигательных клеток передних рогов спинного мозга, дендриты чувствительных клеток спинномозговых узлов и волокна вегетативных нейронов. Снаружи нерв покрыт эпиневрием. В просвете нерва проходят волокна, покрытые эндоневрием. Эти волокна могут соединяться в пучки. С помощью эндоневрия волокна и их пучки отделяются друг от друга. Третьей оболочкой, участвующей в строении нерва, является периневрий. Это соединительная ткань, которая окружает пучки нервных волокон, сосуды и выполняет фиксирующую функцию. Периневральные футляры на протяжении нерва могут разделяться, соединяться и вновь делиться, образуя пучковые сплетения нерва. Количество и взаимное расположение пучков в нервном стволе изменчиво через каждые 1-2 см, поскольку ход нервных волокон не является прямолинейным. Артериальные веточки подходят к крупным нервам через каждые 2-10 см. Вены располагаются в эпи-, эндо- и периневрий. Волокна в периферическом нерве бывают мякотные и безмякотные в зависимости от наличия миелина (в безмякотных он отсутствует). Скорость проведения импульса по мякотному волокну в 2-4 раза больше (60-70 м/с), чем в безмякотном.
В мякотном нервном волокне в центре располагается аксон. На его поверхности имеются шванновские клетки, внутри которых имеется миелин. Перехваты между шванновскими клетками носят название перехватов Ранвье. Питание волокна осуществляется в основном в этих местах.
Нервная клетка в процессе своего развития и дифференциации со временем теряет способность к регенерации, но может восстанавливать свои утраченные отростки или периферические окончания. Это восстановление морфологической структуры нервной клетки может происходить, если тело клетки сохраняет свою жизнеспособность, а на пути прорастания поврежденного нерва нет препятствий для роста регенерирующего аксона.
При повреждении периферического нерва происходят изменения как в его проксимальном отрезке, так и в дистальном. В проксимальном направлении этот участок примерно от нескольких миллиметров до 2-3 см от места повреждения, а в дистальном — в процесс вовлекается весь периферический отрезок поврежденного нерва и нервные окончания (моторные пластинки, тельца Фатера-Пачини, Мейсснера, Догеля).
Процессы дегенерации и регенерации в поврежденном нерве происходят параллельно, причем дегенеративные изменения преобладают в начальном периоде этого процесса, а регенеративные начинают нарастать после ликвидации острого периода. Дегенеративные проявления начинают выявляться через 3 ч после травмы и представлены фрагментацией осевых цилиндров, аксона и миелина. Образуются гранулы, теряется непрерывность осевых цилиндров. Этот период длится 4-7 дней в мякотных волокнах и на 1-2 дня больше — в безмякотных. Шванновские клетки начинают быстро делиться, увеличивается их количество, они захватывают зерна, глыбки распадающегося миелина, аксонов и рассасывают их. В течение этого процесса периферический отрезок нерва подвергается гипотрофическим изменениям. Его поперечный срез уменьшается на 15-20%. В этот же период происходят дегенеративные изменения не только в периферическом, но и в центральном отделе нерва. К концу трех недель периферический отрезок нерва представляет собой туннель из шванновских клеток, который носит название бюнгнеровской ленты. Поврежденные аксоны проксимального отрезка периферического нерва утолщаются, появляются выросты аксоплазмы, имеющие различное направление. Те из них, которые проникают в просвет периферического конца поврежденного нерва (в бюнгнеровскую ленту), остаются жизнеспособными и прорастают дальше на периферию. Те, которые не смогли попасть в периферический конец поврежденного нерва, рассасываются.
После того как выросты аксоплазмы проросли до периферических окончаний, последние создаются вновь. Одновременно регенерируют шванновские клетки периферического и центрального концов нерва. К идеальных условиях скорость прорастания аксона по нерву составляет 1 мм в сутки.
Если невозможно прорастание аксоплазмы в периферический конец из-за имеющихся препятствий (гематома, рубец, инородное тело, смещенная мышца, большое расхождение концов поврежденного нерва), на центральном конце образуется колбообразное утолщение (неврома). Поколачивание по ней нередко очень болезненно. Боль обычно иррадиирует в зону иннервации поврежденного нерва (симптом поколачивания Д.Г.Гольдберга позволяет определить уровень повреждения нерва и его регенерации).
Установлено, что после шва нерва в периферический отрезок через 3 мес. прорастает 35-60% волокон, через 6 мес. — 40-85%, а через год — около 100%. Восстановление функции нерва зависит от восстановления прежней толщины аксона, количества миелина в шванновских клетках и формирования периферических нервных окончаний. Регенерирующие аксоны не обладают способностью прорастать именно туда, где они находились до повреждения. В связи с этим регенерация нервных волокон происходит гетеротопно. Аксоны врастают не точно туда, где они были ранее, и подходят не к тем участкам кожи и мышц, которые они иннервировали раньше. Гетерогенная регенерация — когда чувствительные проводники прорастают на место двигательных, и наоборот. Пока не будут выполнены вышеназванные условия, не приходится ожидать восстановления проводимости по поврежденному нерву. Гетерогенный тип регенерации не приводит к восстановлению функции нерва. Контроль за регенерацией поврежденного нерва может быть осуществлен с помощью исследования электропроводимости по нерву. До 3 нед. после травмы электрическая активность пораженных мышц отсутствует, поэтому раньше этого срока исследовать электроактивность таких мышц нецелесообразно. Электрические потенциалы реиннервации обнаруживаются за 2-4 мес. до появления клинических признаков их восстановления.
Клиническая картина
повреждения отдельных нервов складывается из двигательных, чувствительных, вазомоторных, секреторных, трофических расстройств. Выделяют следующие синдромы повреждения периферических нервов.
Синдром полного нарушения проводимости нерва
проявляется сразу после повреждения. У больного нарушается функция нерва, развиваются двигательные и чувствительные расстройства, исчезают рефлексы, появляются вазомоторные нарушения. Боль отсутствует. Спустя 2-3 нед. выявляются атрофия и атония мышц невротома, трофические нарушения.
Синдром частичного нарушения проводимости
по поврежденному нерву заключается в различной степени выраженности нарушения чувствительности — анестезии, гиперпатии, гипестезии, парестезии. Спустя некоторое время после травмы могут появиться гипотрофия и гипотония мышц. Глубокие рефлексы утрачиваются или снижаются. Болевой синдром может быть выраженным или отсутствовать. Признаки трофических или вегетативных расстройств выражены умеренно.
Синдром раздражения
наблюдается на различных этапах повреждения периферического нерва. Ведущими в этом синдроме являются боли различной интенсивности, вегетативные и трофические нарушения.
Симптомы повреждения плечевого сплетения
. При травме первичных стволов плечевого сплетения возникает
паралич Дюшенн-Эрба
— слабость проксимальных отделов руки. Он развивается при поражении верхнего ствола плечевого сплетения или корешков СV и СVI. Страдают подмышечный, мышечно-кожный, частично лучевой, лопаточный и срединный нервы. При этом невозможны отведение плеча, его ротация и выпадает сгибание предплечья. Рука висит как плеть. Расстроена поверхностная чувствительность по наружной поверхности плеча и предплечья.
Поражение нижнего ствола плечевого сплетения или корешков СVII-ThI приводит к параличу Дежерина-Клюмпке
— парезу дистальных отделов руки. Нарушается функция локтевого, внутренних кожных нервов плеча, предплечья и частично срединного. Синдром характеризуется параличом мелких мышц, сгибателей кисти и пальцев. Имеются расстройства чувствительности по внутреннему краю плеча, предплечья, кисти. Часто выявляется синдром Бернара-Горнера.
Симптомы поражения подмышечного (подкрыльцового) нерва
. Невозможно поднять плечо во фронтальной плоскости до горизонтального уровня. Выявляются атрофия и атония дельтовидной мышцы. Нарушена чувствительность на коже наружной области плеча.
Симптомы поражения кожно-мышечного нерва
. Нарушено сгибание предплечья, выявляются атрофия и атония двуглавой мышцы плеча, отсутствует рефлекс с сухожилия этой мышцы, выявляется анестезия на наружной поверхности предплечья.
Неврит локтевого нерва
Невритом называется воспаление периферического нерва, которое проявляется болью по его ходу, снижением или отсутствием чувствительности, мышечной слабостью в зоне иннервации, при поражении нескольких нервов такое воспаление называется полиневритом.
Неврит локтевого нерва – один из самых распространенных видов неврита, по частоте заболевания он занимает второе место после неврита лицевого нерва. Локтевой нерв – один из главных нервов плечевого сплетения, отвечающий за подвижность и чувствительность. В области локтевого сустава он наиболее уязвим, поэтому даже простое его сдавливание, например, при привычке опираться локтями на стол, может вызвать его повреждение и воспаление.
Предрасполагающие факторы и причины появления неврита локтевого нерва:
- Инфекционные заболевания (малярия, дифтерия, герпес, корь, брюшной тиф и т.д.);
- Переохлаждение организма;
- Ушибы, переломы, огнестрельные ранения и повреждения верхних конечностей режущими предметами;
- Интоксикация организма при алкоголизме, хронических отравлениях (ртуть, мышьяк, свинец и др.);
- Хронические заболевания (при нарушениях функции щитовидной железы, сахарном диабете);
- Недостаток минеральных веществ и витаминов.
Часто неврит локтевого нерва развивается при длительном нахождении локтей в согнутом положении (например, у офисных работников). А если к тому же в рабочем помещении плохая вентиляция, холод и сырость, то риск возникновения неврита возрастает.
Основные симптомы неврита локтевого нерва:
- Болезненные ощущения и онемение между мизинцем и безымянным пальцем руки, а также в области локтевого края кисти до запястья, из-за чего больной не может разгибать и сгибать пальцы на пораженной конечности (симптом «когтистой» лапы);
- Розовато-синюшный оттенок кожи, ее истончение и сухость, возможно появление небольших нарывов или язвочек, неполное исчезновение волосяного покрова;
- Слабость кисти, то вызывает затруднение или невозможность сжатия пальцев в кулак, удерживания предметов пальцами;
- Свисание кисти;
- Местное снижение температуры кожи в области воспаленного нерва.
Проверка работы локтевого нерва
- Прижмите ладонь к столу или коленям и пошевелите мизинцем.
- В этом же положении кисти разведите пальцы в сторону.
- Возьмите тонкий лист бумаги и зажмите его между двумя пальцами.
Если эти несложные движения вызывают боль или не удаются, то у вас наблюдаются все симптомы неврита локтевого нерва. Так как он может вызвать полную атрофию мышц, при которой пациенты не могут сгибать пальцы в кулак, то необходимо как можно раньше начинать адекватное лечение неврита локтевого нерва. Его начинают после определения вызвавшей воспаление причины. При инфекционных заболеваниях применяют комплексную антибиотикотерапию, при вирусных – назначают противовирусные средства. Устраняют предрасполагающие факторы (привычку опираться локтями на подлокотники кресла или стол, переохлаждение).
Вне зависимости от причин появления воспаления лечение неврита локтевого нерва включает в себя обезболивающие средства, витамины группы В, препараты для расширения сосудов и улучшения кровообращения в конечностях. На предплечье и кисть накладывают лонгету для предотвращения перерастяжения мышц. Пальцы при этом должны быть в полусогнутом состоянии, кисть фиксируется в лучезапястном суставе в положении крайнего выпрямления. Кисть и предплечье подвешивают на косынке.
Хорошим эффектом обладают физиотерапевтические процедуры, иглотерапию, массаж, грязевые ванны и специальные физические упражнения. При отсутствии улучшения может потребоваться хирургическое вмешательство (например, невролиз локтевого нерва или же сшивание нервного ствола).
Рекомендуем к прочтению
Патологическое состояние, при котором в тканях головного мозга формируется ограниченный гнойный очаг воспаления, называется абсцесс головного мозга.
Невритом называется воспаление периферического нерва, которое проявляется болью по его ходу, снижением или отсутствием чувствительности, мышечной слабостью в зоне иннервации, при поражении нескольких нервов такое воспаление называется.
Офтальмоплегия может возникать при врожденных или приобретенных поражениях нервной системы в области нервных корешков или стволов, в зоне ядер черепных нервов. Например, врожденная офтальмоплегия возникает в результате аплазии ядер.
Фуникулярный миелоз – дегенеративное заболевание боковых и задних канатиков спинного мозга, развитие которого чаще всего связано с наличием у пациента В12- и фолиево-дефицитной анемий. Также у этого заболевания есть и.
Защемление нерва на пальце руки симптомы и лечение
Защемление локтевого нерва — широко распространенное нарушение, обычно не представляющее большой угрозы. Однако оно может вызывать тяжелые осложнения при отсутствии лечения — например, паралич и потерю чувствительности пораженной руки или ладони. Своевременная диагностика и лечение в большинстве случаев приводят к полному восстановлению.
Локтевой нерв — это длинный нерв плечевого сплетения, обеспечивающий чувствительность 4-го и 5-го пальцев и подвижность кисти и пальцев. Нерв получил свое название благодаря расположению возле локтевой кости. Локтевой нерв начинается в области шеи и проходит через всю руку до пальцев, иннервируя сгибающие мышцы руки.
Поскольку локтевой нерв проходит по всей длине руки, есть несколько участков на его пути, где он может повреждаться. Сдавливание и раздражение называют защемлением локтевого нерва. Это 2-е по распространенности болезненное защемление нерва в верхней части туловища, утверждают ученые.
Локтевой нерв может защемиться в каком-либо участке его пролегания, но чаще всего это происходит на сгибе локтя или близко к этой точке. Такое нарушение известно как синдром кубитального туннеля. Реже локтевой нерв защемляется в зоне запястья.
Наиболее распространенная причина защемления локтевого нерва — его сдавливание, утверждают исследователи. Оно может происходить, когда человек длительно опирается на локоть, при соскальзывании нерва со своего места при сгибании локтя, при скоплении жидкости в локтевом суставе, травмах и костных шпорах локтя, при артрозе либо отеке локтя или запястья, а также при повторном продолжительном сгибании и разгибании руки в локтевом суставе.
Некоторые симптомы защемления локтевого нерва могут проявляться в области локтевого сустава, однако большинство признаков охватывают ладонь и пальцы. Многие симптомы более выражены, когда рука согнута в локтевом суставе.
Симптомы защемления локтевого нерва включают онемение и покалывание в безымянном пальце и мизинце, слабый контроль руки, затрудненный контроль пальцев при выполнении заданий (например при наборе текста на клавиатуре или игре на инструментах), чувствительность к холоду, боль или слабость в локтевом суставе, а на поздних стадиях заболевания — мышечную атрофию.
Своевременная диагностика защемления локтевого нерва обычно помогает избежать долгосрочной потери функциональности и чувствительности руки и пальцев, утверждают ученые. Если симптомы нарушения проявляются в течение нескольких недель, необходимо обратиться за медицинской помощью.
Терапия защемления локтевого нерва зависит от тяжести нарушения. В случае легкого течения заболевания рекомендуют применять следующие способы лечения: противовоспалительные препараты для уменьшения отека, ортодонтические скобы или шины для фиксирования локтевого сустава в прямом положении в течение ночи и физическая терапия. В тяжелых случаях защемления локтевого нерва показано хирургическое вмешательство.
Для профилактики защемления локтевого нерва ученые рекомендуют избегать любой активности, предполагающей повторное сгибание и разгибание локтя, принимать правильную позу при работе за компьютером, держать локтевой сустав выпрямленным ночью, не опираться на локоть и избегать давления на него. Соблюдая эти правила, большинство людей могут избежать появления неприятных симптомов, утверждают специалисты.
По материалам www.medicalnewstoday.com
Источник
Лечение
Выбор метода лечения невропатий локтевого нерва во многом определяется причинами их развития. При разрывах нерва в результате переломов проводится операция по его сшиванию. После этого больному необходима реабилитация, которая может занимать около полугода. Если же компрессия нерва вызывается другим причинами, то больному назначается консервативная терапия, а хирургическое вмешательство рекомендуется только при неэффективности медикаментозного и физиотерапевтического лечения.
Консервативная терапия
При компрессии локтевого нерва рекомендуется ношение фиксирующих приспособлений, позволяющих ограничить сдавление при движениях. Для этого могут применяться специальные ортезы, повязки или шины. Некоторые их них могут использоваться только ночью.
Если сдавление нервных волокон провоцируется привычками или движениями, которые необходимо выполнять из-за своей профессиональной деятельности, то больному следует полностью отказаться от них. Кроме этого, во время лечения необходимо избегать движений, которые вызывают усиление болей или других симптомов.
Для устранения болей и признаков воспаления в начале заболевания назначаются нестероидные противовоспалительные средства:
- Индометацин;
- Диклофенак;
- Нимесулид;
- Ибупрофен;
- Мелоксикам и др.
Для местного обезболивания может применяться лекарственный пластырь Версатис, содержащий Лидокаин.
При выраженном отеке для уменьшения сдавления используются диуретические препараты (Фуросемид), средства с противоотечным и противовоспалительным действием (L-лизина эсцинат) и капилляростабилизирующие средства (Цикло-3-форт).
Для улучшения питания нерва применяются витамины группы В:
- Комбилипен;
- Нейрорубин;
- Мильгамма;
- Нейровитан и др.
При отсутствии признаков устранения воспалительной реакции вместо нестероидных противовоспалительных средств назначается введение при помощи инъекции в кубитальный канал или канал Гийона смеси из раствора Гидрокортизона и местного анестетика (Лидокаина или Новокаина). В большинстве случаев такая процедура устраняет симптомы невропатии и оказывает продолжительный терапевтический эффект.
Медикаментозное лечение невропатий дополняется физиотерапевтическими процедурами:
- иглорефлексотерапия;
- электрофорез с лекарственными средствами;
- ультразвук;
- массаж;
- лечебная физкультура;
- электромиостимуляция.
Хирургическое лечение
При неэффективности консервативной терапии и выраженных рубцовых изменениях в области прохождения нерва по каналам рекомендуется проведение хирургического вмешательства. Цель таких операций направлена на устранение (рассечение и удаление) структур, которые сдавливают локтевой нерв.
При компрессии в кубитальном канале выполняется его пластика, удаление части надмыщелка и создание нового канала для перемещения нерва. В случаях синдрома канала Гийона проводится рассечение ладонной связки запястья над каналом.
Выполнение хирургической операции позволяет освободить нерв от компрессии, но для полного восстановления всех его утраченных функций назначается дополнительное лечение:
- лекарственные средства – анальгетики, препараты для улучшения питания нерва и его проводимости, витамины, диуретики;
- физиотерапевтические процедуры;
- лечебная гимнастика.
После завершения операции руку больного обездвиживают при помощи лонгета или шины на 7-10 дней. После ее снятия пациенту разрешается выполнять пассивные движения. Спустя 3-4 недели допускается совершение активных движений и только через 2 месяца могут выполняться упражнения с нагрузкой и броски.
Длительность реабилитации больного после таких хирургических вмешательств составляет около 3-6 месяцев. Полнота восстановления функций нерва во многом зависит от своевременности начатого лечения. В запущенных случаях даже хирургическое вмешательство не позволяет провести полную реабилитацию и некоторые нарушения чувствительности и движений будут сопровождать больного на протяжении всей жизни.
Невропатии локтевого нерва могут провоцироваться разными причинами, которые определяют дальнейшую тактику лечения заболевания. Основные проявления этих неврологических патологий заключаются в появлении болей, парестезий и нарушений чувствительности. А эффективность их лечения во многом определяется своевременностью обращения к врачу.
Причины невритов
Воспаление нерва может быть вызвано самыми разными причинами, являясь реакцией организма на внешнее повреждающее воздействие.
- Переохлаждение приводит к снижению сопротивляемости тканей, запуску в них воспалительных реакций.
- Инфекции – одна из самых частых причин невритов. Они могут быть бактериальными или вирусными. Обычно возбудитель проникает к нерву из очага инфекции, расположенного поблизости, например, неврит лицевого нерва часто становится осложнением отита или синусита.
- Демиелинизирующие заболевания нервной системы.
- Сосудистые нарушения, которые могут быть связаны с атеросклерозом или другими патологическими изменениями сосудов, например, диабетическая ангиопатия.
- Действие токсических веществ (алкоголь, тяжелые металлы и другие токсины).
- Травматические повреждения, особенно те, которые носят постоянный характер – при неудобном вынужденном положении, сдавлении.
- Различные заболевания внутренних органов (эндокринные болезни (чаще всего сахарный диабет), ревматические болезни, нарушения обмена, иммунные процессы).
- Заболевания позвоночника часто приводят к развитию неврита в результате сдавления корешков (остеохондроз, грыжи межпозвонковых дисков).
Строение и функции периферических нервов
Клиническая картина неврита обусловлена нарушением функций периферических нервов и их локализацией. Сеть нервных волокон охватывает весь организм и обеспечивает чувствительность кожи и двигательную активность мышц. Именно по периферическим нервам поступают сигналы в виде нервных импульсов с периферии в центр, обеспечивающие чувствительность, и из центральной нервной системы к мышечным волокнам, вызывая их сокращение, необходимое для совершения движения. Кроме того, существует вегетативная нервная система, которая регулирует работу всех органов и систем автономно, обеспечивая витальные функции. Все периферические нервы связаны с центральной нервной системой (головной и спинной мозг), которая осуществляет регуляцию всех процессов жизнедеятельности.
Компрессионная и ишемическая нейропатия срединного нерва: симптомы невропатии
В практике врача невролога компрессионная нейропатия срединного нерва встречается чаще, чем проявления ишемического процесса на фоне нарушения капиллярного кровоснабжения мягких тканей верхней конечности. Среди потенциальных пациентов можно отметить людей, находящихся в самом расцвете сил и профессиональных возможностей. Это возрастная категория от 25 до 45 лет. Именно у её представителей чаще всего диагностируется компрессионная невропатия срединного нерва, связанная с профессиональной деятельностью или неправильно распределяемыми физическими нагрузками во время занятий спортом.
Заболевание чаще упоминается в специализированной литературе как туннельный синдром карпального канала. Лечение возможно только с помощью мануальной терапии. В сложных случаях, когда драгоценное время упущено и патология перешла в финальную стадию, потребуется хирургическая операция.
Ишемическая нейропатия срединного нерва также может быть следствием сужения запястного канала. Но чаще ишемия наблюдается у лиц с нарушенным кровообращением. Это может быть следствием сердечно-сосудистой или эндокринной патологии. В большинстве случаев ишемическая невропатия срединного нерва сопровождает сахарный диабет, гипотиреоз и подагру.
Клинически симптомы нейропатии срединного нерва руки могут включать в себя следующие проявления:
- сильная боль в области запястья, переходящая на ладонь, первые три пальца кисти;
- изменение окраски мягких наружных тканей (покраснение или, напротив, неестественный бледный и синюшный оттенок);
- ограничение двигательной активности (пациент не может сжать ладонь в кулак, отвести большой палец в сторону);
- с течением времени становится заметная дистрофия некоторых групп мышц ладонной зоны с потерей их тургора, эластичности и объема;
- страдает чувствительность (пациент не может отличить горячее и холодное, твёрдое и мягкое).
Диагностика может проводится с помощью рентгенографического снимка, МРТ, КТ и УЗИ. Для врача важно установить место, в котором происходит ущемление или нарушение проходимости срединного нерва. Для исключения шейного остеохондроза как потенциальной причины данного заболевания необходимо делать рентгенографию этого отдела позвоночника.
Симптомы и лечение невралгии
Происхождение локтевой невралгии может быть различным – соматические и инфекционные патологии, травмы, длительное сдавление.
Воспалительный процесс поражает волокна периферических нервов и проявляется:
- болевым синдромом;
- онемением верхней конечности (нарушением прохождения нервного импульса к головному мозгу);
- нарушением функциональной деятельности мышц руки.
Лечение невралгии локтевого сустава комплексное и состоит из применения медикаментозных и физиотерапевтических методов:
- с помощью гипсовой лангеты фиксируют руку в полусогнутом положении и подвешивают в специальном бандаже – таким образом чаще всего устраняется причина, вызвавшая невралгию;
- при воспалительной реакции назначаются антибактериальные средства, при остром инфекционном заболевании – противовирусные;
- для снятия отечности необходимо принимать мочегонные калийсберегающие препараты;
- эффективным средством для улучшения клеточного метаболизма считаются витамины группы В;
- для улучшения трофики и кровообращения в тканях настоятельно рекомендуется Папаверин;
- для поддержания физиологического напряжения нервных и мышечных тканей назначается электрофорез, ампли-пульс и УВЧ;
- сеансы массажа пациент может проводить самостоятельно, начиная с растирания кончиков пальцев, сгибания и разгибания суставов фаланг и кисти.
Массаж
Массажные процедуры — важная часть комплексной терапии при лечении НТН. Они помогают восстановить чувствительность и способствуют скорейшему восстановлению пораженных тканей.
Но назначают массаж только в подострый период, когда интенсивные боли отступили.
Техника массажа:
- в первые дни можно только разминать и поглаживать мышцы и кожу лица;
- после двух дней начинают применять приемы легкого растирания и вибрации;
- на пятый день в процедуру включают разминание надбровной дуги и нижнего края глазницы. Затем захватывают подбородочный нерв, массируя точки ниже уголков рта на нижней челюсти.
Массаж не должен усугублять болевые ощущения. Процедуры длятся 5-7 минут, курс — 10-12 сеансов.
Лечение
Лечение невропатии срединного нерва в первую очередь проводится квалификационными специалистами. Может проходить дренирование гематомы при поражении нервного окончания в том, случае, если медикаменты не помогают. Операция проводится при помощи вскрытия пораженного места и промывания антисептиком.
Может назначаться удаление опухоли, если происходит сильное давление на нервы. Перед операцией обязательно необходимо пройти консультацию онколога, для того чтобы исключить злокачественные новообразования.
Различные травмы лечатся при помощи восстановления костей, связок, сухожилий и снятия отека в травмированной зоне. Если пациент болеет сахарным диабетом, то ему постоянно нужно следить за уровнем сахара в крови. Это необходимо для того чтобы избежать осложнения диабетической ангиопатии и полинейропатии.
Также обязательно проводится медикаментозная терапия, чтобы устранить воспалительный процесс и болевые ощущения. Не стоит заниматься самолечением, так как это может привести к последствиям. Лучше всего обратиться при первых проявлений неврита к врачу.
Применяются следующие лекарственные препараты:
Нестероидные противовоспалительные средства. Диклофенак помогает снять воспаление и унять боль. Препарат может приобрести в виде мазей, инъекций, таблеток. Чаще всего назначается средство для внутримышечного введения. Применять препарат нужно аккуратно так как имеются противопоказания. Для того чтобы НПВС не приносили вреда для слизистой, рекомендуется употреблять средства после еды. Ибупрофен снижает воспалительный процесс и считается болеутоляющим препаратом. Чаще всего применяется в виде гелей и мазей
Стоит обратить внимание на противопоказания и побочные действия
Глюкокортикостероидные средства их часто используют вместе с нестероидными противовоспалительными препаратами. Преднизолон помогает справиться с воспалительным процессом и сужает сосуды. Чаще всего препарат вводится в пораженное место. Существуют также и противопоказания, нельзя использовать инъекции при инфекциях в больном участке.
Блокаду применяют в том, случае, когда необходимо снять в быстрые сроки сильные болевые ощущения. Такой метод приносит положительный результат, но проводить это должен только опытный специалист. Как правило, делается около двух блокад и этого становится достаточно. Новокаин имеет небольшую токсичность и действует не долгое время. Противопоказанием является непереносимость компонента. Маркаин намного дольше действует, чем другие обезболивающие, но имеет большую токсичность.
Средства, которые оказывают восстанавливающий эффект для нервных окончаний. Мильгамма помогает снять воспалительные процесс и болевой синдром. При этом имеет в составе витамины В и лидокаин. Восстанавливает нервные узлы и применяется в начале в виде инъекций, а потом переходит в лечение таблетками. Нейромидин улучшает проходимость нервных волокон
Имеются также противопоказания и побочные действия, поэтому употреблять препарат необходимо с осторожностью
Невропатия срединного нерва лечиться не только лекарственными средствами, но и другими способами. Приносят положительный результат массажные процедуры. Для этого массаж делается сначала с шейного и грудного отдела позвоночника. Потом нужно плавно растирать и разминать предплечья и кисти. Как правило, курс полной терапии проводится около двадцати процедур.
Острая потеря чувствительности в отдельных конечностях может быть установлена в продольных зонах, соответствующих отдельным нервным корешкам, или в различных областях, иннервируемых отдельными нервами. Корешки обычно повреждаются в результате травмирования остеофитами позвонков при спондилезе или грыжевом выпячивании диска. Плечевое сплетение может быть повреждено при локальной травме (во время операции или при несчастном случае с вовлечением зоны плечевого сустава, включая родовые травмы), и затем в нем может развиться воспаление. Пояснично-крестцовое сплетение может быть повреждено во время операции при развитии забрюшинной гематомы. Периферические нервы чувствительны к травме или сдавливанию в определенных классических зонах, таких как локтевой сустав — для локтевого нерва, запястье — для срединного нерва, коленный сустав — для малоберцового нерва и медиальная лодыжка — для большеберцового нерва.
Корешки нервов
В верхних конечностях снижение или потеря болевой и тактильной чувствительности на первом пальце и лучевой поверхности руки вызывает подозрение о поражении корешка С6. Снижение болевой чувствительности на четвертом и пятом пальцах, а также на локтевой поверхности предплечья указывает на поражение корешка С8. Если выявляется сниженная болевая чувствительность на втором и третьем пальцах, а иногда и на лучевой поверхности четвертого пальца, необходимо подумать о поражении корешка С7.
В нижних конечностях острая потеря болевой и тактильной чувствительности за счет поражения корешка L1 выглядит как продольная зона на уровне паховой области, которая дистально достигает областей иннервации корешков L2 и L3, вовлекая переднюю поверхность бедра, а проксимально распространяясь над ягодицами. Сенсорный дефицит вдоль медиальной и латеральной поверхности голени указывает, соответственно, на поражение корешков L4 и L5. Вовлечение в патологический процесс нервных корешков S1 и S2 проявляется снижением чувствительности по задней поверхности бедра и голени.
Периферические нервы
Подмышечный нерв. Кроме случаев острой потери чувствительности, обусловленных поражением нервных корешков, можно столкнуться с локализованным сенсорным дефицитом, вызывающим подозрение о поражении периферических нервов.
Привести к поражениям подмышечного нерва могут следующие травмы:
- вывих плечевого сустава;
- повреждения плечевой кости;
- продолжительное давление, растяжение или тракция руки во время анестезии или сна.
Локализованный дефицит болевой и тактильной чувствительности над нижней частью дельтовидной мышцы позволяет врачу без труда распознать такое поражение.
Срединный нерв. Снижение или потеря чувствительности на ладонной поверхности первых трех пальцев и половине четвертого пальца, а также на тыльной поверхности конечных фаланг второго и третьего пальцев и половине четвертого пальца указывает на повреждение срединного нерва.
Острая потеря чувствительности в зоне иннервации срединного нерва вызывается преимущественно следующими травмами:
- поражениями руки;
- поражениями предплечья;
- поражениями запястья и кисти, включая колотые и пулевые раны.
Вмешательства, требующие введения игл, особенно в локтевую ямку, также могут привести к повреждению срединного нерва, которое проявляется сенсорным дефицитом и болью, часто со жгучим, каузалгическим компонентом.
Длительная компрессия во время анестезии или сна может также вызвать острое поражение срединного нерва, проявляющееся сенсорным и моторным дефицитами.
Онемение и покалывание по ходу иннервации срединного нерва, которые пробуждают пациента во время сна и проходят после встряхивания руки и кисти, представляют собой классические симптомы синдрома карпального канала, обычно возникающего в результате повторяющихся круговых травмирующих движений в запястье. Пациенты, страдающие сахарным диабетом, гипотиреозом, артритом или акромегалией, а также беременные особенно предрасположены к развитию синдрома карпального канала.
Локтевой нерв. Острое расстройство чувствительности, указывающее на поражение локтевого нерва, проявляется парестезиями, за которыми следует снижение тактильной и болевой чувствительности на пятом и локтевой поверхности четвертого пальца, а также локтевой части кисти до запястья.
Наиболее частыми причинами, приводящими к поражению локтевого нерва, являются:
- переломы и вывихи в плечевом суставе, затрагивающие локоть;
- рваные раны;
- давление на нерв во время анестезии или в состоянии алкогольного опьянения.
Лучевой нерв. У пациентов с острыми поражениями лучевого нерва сенсорный дефицит может быть обнаружен на задней поверхности руки, если нерв поврежден в подмышечной впадине. Повреждение лучевого нерва проксимальнее спиральной борозды плечевой кости приводит к снижению чувствительности на дистальной разгибательной поверхности предплечья. Поверхностная ветвь лучевого нерва дает начало тыльному пальцевому нерву в дистальной области предплечья, иннервирующему кожу тыльной и лучевой поверхности руки и тыльной поверхности первых четырех пальцев. Лучевой нерв является, по-видимому, наиболее часто повреждаемым периферическим нервом.
К наиболее частым причинам повреждения лучевого нерва относятся:
- вывихи и переломы плеча;
- длительное давление на нерв (особенно в борозде нерва);
- переломы шейки лучевой кости.
Бедренный нерв. Острое поражение бедренного нерва проявляется снижением чувствительности на передней и медиальной поверхности бедра и в зоне иннервации скрытого нерва (n. saphenus) на медиальной поверхности нижней части ноги.
Острое повреждение бедренного нерва может произойти в результате следующих травм:
- переломов костей малого таза и бедренной кости;
- вывиха бедра;
- давления или тракции во время гистерэктомии;
- родоразрешения с помощью щипцов;
- давления гематомы в области подвздошно-поясничной мышцы или в паху.
Парестезии и потеря чувствительности в области иннервации скрытого нерва могут возникнуть в результате его повреждения на медиальной поверхности колена при медиальной артротомии или при хирургических вмешательствах (аорто-коронарное шунтирование).
Запирательный нерв. Потеря чувствительности при повреждении запирательного нерва выявляется на небольшой области кожи на медиальной поверхности бедра.
Нерв может быть поврежден в следующих ситуациях:
- во время хирургических вмешательств на бедре и органах малого таза;
- в случаях запирательной грыжи;
- вторично при гематоме подвздошно-поясничной мышцы.
Латеральный бедренный кожный нерв. Внезапное появление чувства покалывания, онемения или дискомфорта на латеральной и переднелатеральной поверхности бедра типично для поражения латерального бедренного кожного нерва (meralgia paresthetica). Гиперестезия сменяется гипестезией. Дискомфорт или боль могут быть двусторонними.
Данный нерв может повреждаться в следующих случаях:
- за счет компрессии паховой связкой;
- при кровоизлиянии в подвздошно-поясничную мышцу;
- при ношении больными с ожирением слишком тесной одежды.
Седалищный нерв. Острые расстройства чувствительности, захватывающие наружную поверхность голени, а также тыльную, подошвенную и внутренние поверхности стопы, появляются при острых поражениях седалищного нерва. Распределение сенсорного дефицита отражает зоны кожной чувствительности, обеспечиваемой двумя ветвями седалищного нерва: малоберцовым и большеберцовым нервами.
Острое повреждение седалищного нерва может произойти при:
- переломах или вывихах бедра;
- операциях на бедренном суставе;
- других патологических состояниях органов малого таза, включая огнестрельные ранения или инъекции в области, близко расположенные к седалищному нерву.
Малоберцовый нерв. При повреждении общего малоберцового нерва на уровне головки малоберцовой кости обнаруживается нарушение чувствительности на латеральной поверхности голени и тыльной поверхности стопы. Иногда повреждается только поверхностная ветвь малоберцового нерва, что проявляется снижением болевой и тактильной чувствительности в более дистальных отделах латеральной поверхности голени. При поражении глубоких ветвей малоберцового нерва может быть выявлен небольшой участок кожи между первым и вторым пальцами ноги с пониженной чувствительностью к боли и прикосновениям.
Большинство повреждений малоберцового нерва имеют травматическую природу и обычно вызываются:
- давлением, приложенным к верхним и наружным отделам поверхности ноги;
- растяжением в области тазобедренного и коленного суставов;
- хирургическими операциями в области коленного сустава.
Большеберцовый нерв. Острое повреждение большеберцового нерва приводит к расстройствам чувствительности на латеральной поверхности задней части голени, иннервируемой его ветвью, медиальным икроножным кожным нервом. Дополнительные ветви большеберцового нерва обеспечивают иннервацию кожи латеральной поверхности пятки, латеральной поверхности стопы (икроножный нерв) и подошвы, при этом медиальные две трети подошвы иннервируются срединным подошвенным нервом, а латеральная треть — латеральным подошвенным нервом.
Большеберцовый нерв чаще всего повреждается в подколенной ямке, на уровне голеностопного сустава или стопы.
Повреждение в тарзальном канале, где нерв пересекает медиальную лодыжку, вызывает потерю чувствительности в пальцах и тыльной поверхности стопы.
Плексопатия.
Острый сенсомоторный дефицит, указывающий на множественное повреждение нервов в отдельной верхней или нижней конечностях, дает основание заподозрить плексопатию.
Плексопатия плечевого сплетения. Острое появление чувства покалывания, онемения и боли, за которыми через несколько часов или дней, как правило, развивается мышечная слабость и гипестезия по заплаточному типу в области плечевого пояса и проксимальных мышц плеча, типично для поражения плечевого сплетения (амиотрофическая невралгия). Острая плексопатия плечевого сплетения может быть вызвана травмой, при которой происходит чрезмерное отведение руки, или может возникать вторично при тракционных движениях рук, включая повреждения во время родов. Повреждение плечевого сплетения может возникать в эпидемической форме.
Плексопатия плечевого сплетения может развиться после:
- инфекций;
- вакцинаций;
- парентерального введения сывороток;
- может возникнуть как осложнение аорто-коронарного шунтирования.
У некоторых пациентов не удается установить видимую причину плексопатии.
Плексопатия пояснично-крестцового сплетения распознается по сенсомоторному дефициту и боли в нижних конечностях. При острой плексопатии поясничного сплетения частой причиной, кроме травм, является забрюшинное кровоизлияние.
Причины поражения
Поражение срединного нерва обусловлено влиянием внутренних и внешних факторов, а именно:
- Регулярное длительное использование компьютерной мыши и клавиатуры. Постоянные одинаковые движения в процессе работы за компьютером приводят к развитию такой патологии как синдром запястного канала — заболевание периферической нервной системы. Руки находятся в статичном положении сгибания или разгибания, нарушается кровообращение и трофика нервной ткани. Факторами риска здесь выступает женский пол, так как канал срединного нерва анатомически уже, чем у лиц мужского пола, третья или четвертая стадия ожирения — повышается нагрузка на верхнюю конечность.
- Все типы артритов. Большая часть проблем с организмом начинается именно с воспаления. Мягкие ткани отекают, просвет канала сужается, соответственно нерв подвергается давлению извне. Кроме того, в связи с хроническим патологическим процессом многие ткани склерозируются, стираются. Суставные поверхности постепенно срастаются между собой, так как оголяется костная поверхность. Рука со временем деформируется, из-за неправильного положения анатомических структур состояние больного ухудшается.
- Травмы. Частая проблема ортопедии в совокупности с неврологией. При растяжении, вывихе, переломе или ушибе руки адекватной реакцией организма является расширение кровеносных сосудов и скопление жидкости в мягких тканях. Как и в предыдущем случае происходит сдавление нерва. Помимо этого смещаются кости, есть риск неправильного сращения, что резко усугубляет ситуацию.
- Накопление большого количества жидкости связано с сопутствующими заболеваниями человека, например, нефросклероз, острая или хроническая почечная недостаточность, беременность, климакс, недостаток гормона щитовидной железы, нарушение работы половых органов и так далее.
- Отек вызван специфическими и неспецифическими возбудителями (тендовагинит). Патология может протекать как катаральная форма, так и с образованием гноя. Микроорганизмы достигают место поражения несколькими путями: из соседних анатомических структур, через кровь и непосредственно попадая через рану.
- Сахарный диабет. Причинным фактором выступает нарушение обмена глюкозы и энергетическое голодание клеток, которые постепенно погибают. Нервное волокно разрушается.
- Генетическая предрасположенность. Если близкие родственники (братья, сестры, родители) страдали подобными заболеваниями, значит, существует высокий риск его развития и у самого человека.
Поражение тройничного нерва
- Содержание:
- Симптомы болезни
- Причины болезни
- Диагностика
- Осложнения
- Лечение болезни
- Уникальные методы лечения
- Группа риска
- Профилактика
- Диета и образ жизни
Подобрать врачей
Невралгией тройничного нерва (по МКБ 10 поражение тройничного нерва G50.0) называется такой патологический процесс, который проявляется очень интенсивной болью в соответствующей зоне иннервации. Это может быть одна веточка этого нерва, либо все его ветви.
С учетом происходящих патологических изменений целесообразно выделять:
- Центральную невралгию, при которой поражается ядра тройничного нерва
- Периферическую, характеризующуюся поражением ветвей нерва.
Симптомы болезни
Основным клиническим проявлением невралгии тройничного нерва является болевой синдром. Именно на основании его можно провести диагностику невралгии.
Болевой синдром характеризуется следующими проявлениями:
- Боль является мучительной, заставляя пациента отказаться от привычного образа жизни
- Боль по характеру различна – она может напоминать прохождение электрического тока, жгущая, стреляющая, колющая и т.д.
- Область распространения боли соответствует местам иннервации тройничного нерва, а также распространяется на все лицо
- Боль носит приступообразный характер – в период приступа наиболее выражены клинические проявления
- Любое мимическое движение вызывает усиление боли.
Помимо болевого синдрома могут быть и другие проявления невралгии, к которым относятся:
- Судорожные подергивания мышц лица или повышенный тонус мимических мышц
- Повышенная чувствительность, даже при прикосновениях (гиперестезия)
- Чувство онемения, покалывания, ползания мурашек и т.д.
Причины болезни
Основными причинными факторами развития невралгии тройничного нерва являются следующие:
- Сдавление (компрессия) нерва различными патологическими структурами извне
- Опухолевые поражения
- Воспалительные процессы, в том числе и твердой мозговой оболочки
- Патологические процессы в области носа и придаточных пазух носа
- Травматическое повреждение лица
- Аномалии прикуса
- Повышенное образование костной ткани
- Аневризматическое расширение сосудов
- Демиелинизирующие заболевания периферической нервной системы, то есть те, которые сопровождаются разрушением миелиновой оболочки и т.д.
При наличии всех вышеперечисленных причинных факторов необходимо присутствие и предрасполагающих факторов, которые сопровождаются нарушением метаболизма в нервной ткани. В роли предрасполагающих условий выступают:
- Инфекционные процессы
- Воздействие токсических веществ
- Любые травматические повреждения.
Диагностика
Диагностика невралгии тройничного нерва основана на:
- Данных клинического исследования
- Результатах электронейромиографии.
Электронейромиография представляет собой метод функциональной диагностики, который позволяет оценить состояние нервного волокна, а также проводимость электрических импульсов по нему. При развитии воспалительных процессов в нервной ткани эта проводимость существенно снижается.
Осложнения
Осложнения невралгии тройничного нерва обычно развиваются, когда не проведена своевременно диагностика и лечение. Наиболее часто встречаются следующие осложнения:
- Парез или паралич мимической мускулатуры на стороне поражения тройничного нерва
- Неврозы на фоне психологического комплекса неполноценности
- Переход воспалительного процесса на ткань головного мозга и мозговые оболочки.
Лечение болезни
Лечение при наличии невралгии тройничного нерва консервативное. Очень хорошо себя зарекомендовали физиотерапевтические процедуры, которые назначаются в стадии нестойкой ремиссии. Они позволяют предупредить прогрессирование патологического процесса. Наиболее широко при невралгии используются:
- Ультразвуковая терапия
- Электромагнитная терапия
- Электрофорез с противовоспалительными препаратами.
В острой стадии показано использование следующих лекарственных средств:
- Нестероидных противовоспалительных
- Транквилизаторов (они притормаживают работу нервной системы, что обеспечивает ей функциональный отдых)
- Ноотропных (улучшающих течение метаболических процессов в нервной ткани).
Лечебная гимнастика и массажные процедуры
Врач должен назначить лечебную гимнастику, это поможет быстрее вылечить неврит руки. Необходимо конечность согнуть в локте и опереться об стол. При этом нужно большой палец опускать и вместе с ним указательный поднимать. Такие упражнения необходимо делать около десяти раз.
Следующие нужно будет делать в наполненной ванне. Около пятнадцати раз надавливать по середине пальцев до того момента пока они не будут ровными. Дальше необходимо будет отпускать и поднимать каждый палец здоровой конечностью не меньше десяти раз. Лечебная гимнастика дает возможность разработать подвижность рук.
Лечащий врач должен подбирать для каждого больного определенные упражнения. Могут быть физические нагрузки с мячиком для тенниса или другими предметами. После того, как у человека появится возможность держать элементы, то упражнения переводят на шведскую стенку. Больной должен приходить в кабинет ЛФК практически каждый день. Некоторые вышеперечисленные упражнения выполняются в домашних условиях.
Массажные процедуры может делать специалист и специальные массажеры. Вовремя этого происходит захватывание кожи, нервов, сосудов, поэтому улучшается кровоток и обмен веществ. Массаж в среднем проходит около пятнадцати минут. Если никакие способы не помогают вылечить неврит лучевого нерва, то назначают хирургическое вмешательство.
Причины заболевания
Самым частым провоцирующим фактором, вызывающим неврит локтевого нерва, принято считать переохлаждение. На втором месте стоит развитие осложнений после перенесенных бактериальных или вирусных инфекций, а также:
- последствия после переломов;
- нахождение в одном положении;
- нарушение кровообращения;
- эндокринные заболевания;
- анатомические нарушения;
- остеохондроз;
- интоксикации.
Среди эндокринных дисфункций опасными являются сахарный диабет, нарушение работы щитовидки. Болезнь может вызвать пережимание нервного ствола по его ходу в следующих ситуациях:
- во время резкой смены положения тела;
- при неправильной позе;
- в результате операции;
- после долгого опирания локтем о поверхность.
Дополнительными причинами неврита являются нарушение питания нерва, авитаминозы, осложнения после кори, дифтерии, бруцеллеза, брюшного тифа. Не на последнем месте стоит пониженный иммунитет и вызывающие его факторы.