Автор
: Грачев Илья Илларионович
Редактор
: Ефремов Михаил Михайлович
Дата публикации: 20.10.2014 Дата обновления: 12.11.2020
Наиболее частым проявлением серьезных проблем с позвоночником является вертеброгенная дорсалгия – боль в спине, вызванная различными факторами, которые носят травматический, дегенеративный, неопластический и воспалительный характер.
Любой вид дорсалгии имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Посмотрите, насколько просто можно вылечить заболевание за 10 сеансов
Причины заболевания
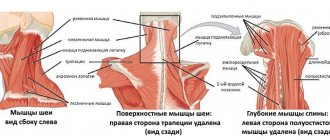
Вертебральную цервикалгию согласно МКБ-10 относят к дорсопатиям — код M54.2. Основная причина ее появления связана с заболеваниями шейного отдела позвоночника. У большинства пациентов выявляют остеохондроз, характеризующийся дегенеративно-дистрофическими изменениями в межпозвоночных дисках. Кроме этого, причинами могут быть:
- остеофиты в области межпозвонковых суставов. Они представляют собой участки разрастания костной ткани, которые могут сдавливать нервные и сосудистые структуры;
- протрузия диска, характеризующаяся его выбуханием за пределы межпозвоночного пространства;
- инфекционные процессы, доброкачественные и злокачественные опухоли в области позвоночника;
- перелом позвонков и другие травмы: подвывихи, вывихи;
- заболевания позвонковых артерий;
- ревматоидный артрит, болезнь Бехтерева и т.д.
Указанные болезни приводят к органическим изменениям в шейном отделе позвоночника. Это создает фон для развития болевых ощущений и других симптомов. Клинические проявления цервикалгии возникают в результате воздействия триггерных факторов: острый стресс, неудобное положение головы и шеи во время сна, переохлаждение, искривление осанки, избыточная масса тела, длительная сидячая работа, тяжелые физические нагрузки и пр.
Классификация
Вертеброгенная цервикалгия может иметь различные формы. Наиболее часто заболевание классифицируют в зависимости от характера течения:
- острый вариант, характеризующийся интенсивным болевым синдром и сопутствующими неврологическими изменениями. Наиболее часто возникает после травм позвоночника и при патологиях корешков спинного мозга. Продолжается до 7-10 дней;
- хроническая цервикалгия проявляется умеренной симптоматикой со слабой невралгией. Клинические признаки болезни сохраняются до 2 и более месяцев. Возникает на фоне хронических патологий: опухолевого поражения, заболеваний сосудов, остеопороза и др.
Помимо характера течения, специалисты учитывают причины болезни. На основании этого, выделяют спондилогенный и дискогенный вариант цервикалгии. В первом случае заболевание возникает из-за патологических изменений в костной ткани позвонков на фоне остеопороза, новообразований или травм. Нарушения приводят к негативному воздействию на нервы и появлению боли. При дискогенной, или истинной цервикалгии патологический очаг выявляется в межпозвоночных дисках. Как правило, у больных диагностируется остеопороз.
В зависимости от локализации болевых ощущений и их распространения на другие отделы позвоночника выделяют следующие варианты болезни:
- цервикокраниалгия;
- цервикобрахиалгия;
- цервикотораколюмбалгия;
- вертеброгенная цервикоторакалгия.
Указанные варианты сопровождаются болью в области головы, рук, поясничного и грудного отдела позвоночника, соответственно.
Симптомы
А знаете ли вы, что…
Следующий факт
Основным признаком синдрома является боль в шее, которая может быть ноющей, постоянной пульсирующей или стреляющей.
При цервикобрахиалгии боль отдает в другие части тела – в одну либо обе руки, затылок, плечи или лопатки.
Выраженность данного симптома усиливается во время кашля, чихания, совершения всевозможных движений головой (поворотов, наклонов).
Со временем к напряжению мышц шеи присоединяется ограниченность движений (пациент не может поворачивать голову отдельно от тела). Длительные интенсивные боли вызывают гипотонию, которая постепенно переходит в атрофию.
Еще одним симптомом являются нарушения чувствительности, которые могут возникать справа или слева. Пациент может жаловаться на онемение конечностей, чувство ползания мурашек и даже судороги в руках.
Диагностика
Так как цервикобрахиалгия возникает на фоне других заболеваний, обследование пациента должно быть комплексным. Диагностика начинается с визуального осмотра, в ходе которого выявляется сутулость, асимметрия, какие-либо признаки деформации.
Затем проводятся пальпация (прощупывание) и простукивание, позволяющие установить местонахождение патологического процесса. Также врач оценивает нарушения чувствительности и подвижность шейного отдела.
Но самыми важными методами диагностики, позволяющими обнаружить первопричину синдрома, являются следующие инструментальные исследования:
- магнитно-резонансная томография – предназначена для выявления протрузий и грыж дисков, а также их локализации;
- рентгенография, проводимая в разных плоскостях;
- компьютерная томография;
- биохимические анализы мочи и крови, позволяющие выявить или исключить сопутствующие патологии.
Наиболее предпочтительным методом диагностики является МРТ, которая визуализирует структуры спинного мозга и межпозвонковые диски. Что касается рентгеновских снимков, то на них отображаются лишь костные ткани.
Клинические проявления
Острая и хроническая вертеброгенная цервикалгия проявляется характерным комплексом симптомов. Больной при расспросе врачом выражает следующие жалобы:
- боль в области шеи, имеющая жгучий или тянущий характер. Неприятные ощущения могут переходить на затылок, плечи и спину, вплоть до поясницы;
- при чихании и резких движениях головой боль усиливается;
- характерны признаки цервикалгии с мышечно-тоническим синдромом — уплотнения и болевые ощущения в мышцах, связанные с нарушением их тонуса;
- онемение и покалывание на коже лица и головы;
- ограничение подвижности шеи. Пациенты испытывают трудности с поворотом головы или движения полностью отсутствуют, так как приводят к сильной боли;
- головокружения и мигренеподобные болевые приступы;
- шум в ушах, мелькание «мушек» перед глазами и другие зрительные нарушения;
- тошнота, общая слабость и обмороки;
- неустойчивая походка.
При появлении указанных симптомов следует сразу обратиться за медицинской помощью. Попытки лечить цервикалгию самостоятельно могут привести к прогрессированию основного заболевания и развитию осложнений.
Синдром цервикалгии имеет различную выраженность у больных. На начальных этапах заболевания пациент может отмечать слабые болевые ощущения в шейном отделе позвоночника при резких движениях головой или неудобной позе во время сна. При отсутствии терапии болезнь прогрессирует, приводя к усилению симптоматики.
Диагностические мероприятия
Диагноз вертеброгенной цервикалгии выставляют на основании комплексной диагностики. Кроме сбора имеющихся жалоб и истории развития заболевания, обследование включает в себя следующие методы:
- рентгенография шейного отдела позвоночника, позволяющая выявить травматические и нетравматические нарушения в опорно-двигательном аппарате. На рентгенограмме специалист может выявить переломы позвонков, деформацию межпозвонковых дисков, остеофиты и др. Метод используют на начальных этапах диагностики для определения характера патологии и выбора дальнейшей тактики обследования;
- компьютерная томография — вариант рентгенографического исследования, позволяющий получить объемное изображение позвоночника и расположенных рядом тканей. Используется для выявления признаков поражения костно-суставного аппарата;
- магнитно-резонансная томография подходит для оценки состояния межпозвонковых дисков, нервных корешков, сосудов и мягких тканей. Указанные образования плохо видны при рентгенологическом исследовании. С помощью МРТ выявляют опухоли, воспалительные процессы в нервной системе и т.п.;
- УЗИ с допплерографией позвоночных артериий при подозрении на их сдавление и нарушение кровотока;
- при наличии боли в грудном отделе спины проводят электрокардиографию. ЭКГ позволяет исключить болевой приступ при стенокардии и инфаркт миокарда;
- для оценки скорости передачи нервных импульсов по нервам проводят электромиелографию. Исследование показано больным с парезами и параличами, которые могут сопровождать цервикалгию.
Дополнительно проводят лабораторные исследования: клинический и биохимический анализ крови, серологическую диагностику для выявления нейроинфекций и др. Указанные методы позволяют уточнить диагноз и выявить сопутствующие заболевания. Интерпретирует полученные результаты всегда врач. Попытки самостоятельно поставить диагноз приводят к неправильной диагностике и подбору неэффективной терапии.
Необходимая диагностика
Лечением вертеброгенного болевого синдрома занимается невролог или врач-вертебролог, который специализируется на заболеваниях позвоночника. Специалист назначит все необходимые обследования для определения точного диагноза и назначения соответствующего лечения.
В первую очередь проводится детальный опрос, определение локации и характера болей. Далее назначаются аппаратные исследования.
Наиболее информативными исследованиями являются КТ и МРТ болезненных участков позвоночника. В некоторых случаях для подтверждения диагноза достаточно проведения рентгенографии.
Основной целью проведения исследований является исключение заболеваний, сходных по симптомам и имеющих подобную клиническую картину, чтобы назначить эффективное лечение (травма позвоночника, онкологическое заболевание, метастазы, новообразования, воспалительные процессы в позвоночной области и т.д.).
Подходы к лечению
Терапия при симптомах цервикалгии направлена на устранение основного заболевания и облегчение состояния пациента. С этой целью используют медикаментозные и немедикаментозные методы.
Применение лекарств
При цервикалгии применяют следующие группы лекарственных препаратов:
- нестероидные противовоспалительные средства (Кеторолак, Нимесулид и др.) в виде таблеток, мазей или гелей. НПВС устраняют болевые ощущения и снижают выраженность воспалительного процесса. При низкой эффективности врач может назначить глюкокортикостероиды — Дексаметазон и т.д.;
- при хроническом болевом синдроме используют антидепрессанты (Флуоксетин, Амитриптилин). Они устраняют боль и повышают уровень качества жизни пациента;
- миорелаксанты: Тизанидин, Баклофен, Толперизон и др. Устраняют повышенный тонус и спазм мышц в шейном и грудном отделе. Благодаря этому уменьшаются болевые ощущения;
- препараты, улучшающие кровообращение (Актовегин, Церебролизин);
- ноотропы: Фенотропил, Пирацетам и их аналоги. Улучшают состояние нервной ткани, в том числе спинномозговых корешков;
- хондропротекторы — Артра, Хондроитин сульфат и др. Тормозят дегенеративные процессы в межпозвоночных дисках и препятствуют прогрессированию остеохондроза.
Все лекарственные средства назначаются только лечащим врачом. Препараты имеют показания и противопоказания, которые следует учитывать перед подбором лечения. В противном случае оно может быть неэффективно и способно привести к побочным эффектам.
Использовать народные подходы, например, лекарственные травы, не рекомендуется. Они не имеют доказанной эффективности и безопасности.
Немедикаментозные методы
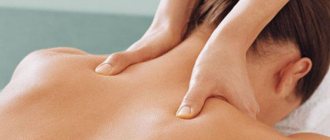
При стабилизации состояния больного и отсутствия острых признаков заболевания терапию дополняют медикаментозными подходами: физиолечением, массажем и лечебной физкультурой. Применяют следующие физиотерапевтические процедуры: магнитотерапию, УВЧ, диадинамотерапию, лекарственный электрофорез, фонофорез и рефлексотерапию. Физиолечение проводится курсами по 7-10 сеансов.
Лечебный массаж и ЛФК позволяют нормализовать тонус мышц в области шеи, укрепить мышечный корсет и предупредить обострения болезни. Указанные методы используются под наблюдением врача. После того, как больной освоит технику выполнения лечебных упражнений, они могут выполняться в домашних условиях.
Всем больным с вертеброгенной цервикалгией показано использование ортопедической подушки и матраса для правильного распределения нагрузки на позвоночник во время сна. В острый период патологии применяется шейный воротник, фиксирующий шею в физиологическом положении. При остром болевом синдроме проводят уколы справа и слева от позвоночника с анестетиками: Новокаином или Лидокаином. Инъекции позволяют устранить боль на долгое время.
Хирургические вмешательства
Операции при цервикалгии проводят при следующих состояниях:
- аневризмы и расслоения позвоночной артерии;
- прогрессирование патологии на фоне неэффективной консервативной терапии;
- сдавление нервных корешков;
- поражение спинного мозга.
В зависимости от состояния пациента могут быть выполнены различные оперативные вмешательства: ламинэктомия, дискэктомия, декомпрессия позвоночного канала и фораминотомия. Ламинэктомия характеризуется удалением части позвонка, которая сдавливает нервные корешки. При этом может удаляться и часть межпозвонкового диска. При дискэктомии проводят полное удаление диска, после чего соседние позвонки плотно фиксируют друг с другом. Эта операция выполняется редко, так как приводит к инвалидности.
При выборе декомпрессии позвоночного канала устраняют образования, вызывающие его сдавление: опухоли, остеофиты и др. Фораминэктомия характеризуется удалением остеофитов, приводящих к повреждению нервных корешков или кровеносных сосудов. После операции больной нуждается в комплексной реабилитации для профилактики негативных последствий и инвалидности.
Кардиалгии и абдоминалгии вертеброгенного и миофасциального происхождения
Боль является чрезвычайно сложным феноменом, и далеко не всегда поиски причин болевого синдрома заканчиваются ясным соматическим диагнозом. У ряда больных природа торакальных и абдоминальных болей остается невыясненной, что приводит к диагностическим и лечебным ошибкам, неправильному выбору тактики лечения и даже неоправданным оперативным вмешательствам. Так, в 10–30% случаях после аппендэктомии при гистологическом исследовании не находят каких-либо морфологических изменений, при этом клиника острого аппендицита может быть обусловлена вертеброгенным псевдоаппендикулярым синдромом Лемана, встречающимся при поражении 10–12 нижнегрудных корешков справа. Коронарография, проводимая больным с клинической картиной типичной стенокардии, выявляет нормальное состояние коронарных артерий у 10–20% этих больных, а у пациентов с атипичной картиной стенокардии неизмененные коронарные артерии обнаруживают в 70% случаев [1, 2]. Пациенты с кардиалгиями и абдоминалгиями вертеброгенного и миофасциального генеза, как правило, в течение длительного периода времени ведут поиск субстрата своего заболевания, а возможность появления болей в связи со скелетно-мышечными и вегетативными факторами чаще всего представляется им маловероятной. Зачастую интернисты, не найдя анатомический субстрат болевого синдрома, испытывают затруднения в тактике ведения таких больных и направляют их к неврологу. Поэтому неврологический взгляд на данную проблему становится все более актуальным.
Кардиалгии вертеброгенного и миофасциального происхождения
Формирование кардиалгии на фоне патологии позвоночника обусловлено наличием тесных связей шейных позвоночно-двигательных сегментов (ПДС) и сердца через симпатические образования шейной области с соответствующими сегментами спинного мозга. Возможно существование двух кругов патологической импульсации: проприоцептивной — из пораженного ПДС (позвоночника, поперечно-реберных суставов, шейного ребра, передней лестничной мышцы, лопатки, грудной клетки, руки) в проекционную зону дерматома, миотома и склеротома; афферентной — из сердца через диафрагмальный нерв, спинной мозг в периартикулярные ткани шейного отдела позвоночника и верхнего плечевого пояса с последующей проекцией на кожу в соответствующие зоны Захарьина–Геда. Болевая импульсация из этих порочных кругов достигает по спиноталамическому пути коры больших полушарий головного мозга. Вследствие этого боли, связанные с поражением позвоночника, периферических суставов верхней конечности, могут проецироваться на область сердца, нередко имитируя приступы коронарогенной хронической, а также острой ишемической болезни сердца [3, 4]. Важным и частым механизмом кардиалгий некоронарного происхождения является ирритация окончаний синувертебрального нерва с последующей компенсаторной реакцией в виде спазма определенных мышечных групп верхнеквадрантной зоны с их биомеханической перегрузкой, то есть с формированием миофасциальной дисфункции с образованием триггерных точек и, соответственно, возникновением боли. Миофасциальные синдромы могут развиваться на фоне дегенеративно-дистрофических изменений позвоночника, но могут иметь и другой генез (травма, растяжение, напряжение мышц и т. д.). Основными клиническими формами миофасциальных нарушений, в рамках которых могут возникать боли в грудной клетке и области сердца, являются синдромы большой и малой грудных мышц, реже — синдром передней лестничной мышцы [5, 6].
Кардиалгический синдром вертеброгенного и миофасциального происхождения характеризуется мышечно-тоническими и дистрофическими изменениями в области передней грудной стенки с характерными болевыми проявлениями. Больные могут предъявлять жалобы на боли в левой половине передней грудной стенки, постоянного характера, но усиливающиеся при резких поворотах головы, туловища, отведении рук в стороны, подъеме тяжестей, сильном кашле, иногда боли появляются или усиливаются в положении лежа на левом боку. Обычно пациенты расценивают подобные боли как сердечные, но отмечают, что прием нитратов не дает положительного эффекта. Пальпация мышц передней грудной стенки выявляет признаки миофасциальной дисфункции в виде локальных болезненных зон и уплотнений. Патогномоничными признаками миофасциальной боли являются миофасциальные триггерные точки — зоны локальной болезненности в мышце, механическое давление на которые вызывает не только интенсивную локальную, но и отраженную боль. Возникновение боли и активация триггерных точек в большой грудной мышце происходит при подъеме тяжестей, особенно перед собой, при нагрузке руки в положении отведения, при длительном нахождении с опущенными надплечьями, что приводит к сокращению мышцы. Боль иррадиирует по передней поверхности грудной стенки, медиальной поверхности плеча и предплечья. При миофасциальной дисфункции малой грудной мышцы, возникающей вследствие травматизации при резком или длительном боковом отведении плеча и запрокидывании руки, в том числе во время сна, при работе с вытянутыми и приподнятыми руками, боль напоминает стенокардитическую. Болевые ощущения локализуются по среднеключичной линии на уровне III–V ребер и иррадиируют в руку по ульнарному краю до кисти, сопровождаясь парестезиями. Это обусловлено компрессией сосудисто-нервного пучка между клювовидным отростком лопатки, первым ребром и напряженной малой грудной мышцей. Боли и активация триггерных точек усиливаются при ходьбе с тростью, приступах кашля, сдавлении мышцы ремнем сумки или рюкзака.
Реберно-грудинный синдром («синдром передней грудной стенки», «костохондрит», «реберно-грудинная хондродиния») является одной из наиболее частых причин болей в грудной клетке. При пальпация обнаруживаются множественные зоны болезненности: в левой парастернальной области, в проекции грудных мышц и грудины. При поражении верхних реберных хрящей боль иррадиирует в область сердца, обычно усиливается при движениях грудной клетки. Боль может быть стреляющей и длящейся несколько секунд или же тупой, ноющей, продолжающейся несколько часов или дней. Часто отмечается связанное с болью ощущение напряженности, обусловленное спазмом мышц. Пальпация области реберно-хрящевых сочленений помогает выявить источник боли, если он расположен в этих отделах. С целью дифференциальной диагностики с коронарной болью применяются блокады межреберных нервов с введением местных анестетиков по задней подмышечной линии, приносящие пациентам выраженное облегчение. Болезненность при надавливании на мечевидный отросток грудины (ксифодиния или ксифоидалгия) может сопровождаться болями по передней поверхности грудной клетки и в эпигастрии. Интенсивность боли может варьировать от слабой до высокой и требует исключения коронарной патологии или острых заболеваний органов брюшной полости. Боль может возникать или усиливаться при наклоне вперед и поворотах туловища, а в особенности после приема пищи, приводящего к увеличению давления за мечевидным отростком. При глубокой пальпации мечевидного отростка боль может иррадиировать за грудину, а также в надплечья и спину. При ксифоидалгии не выявлено каких-либо специфичных рентгенологических изменений.
Диагностика миофасциальных болей основывается на результатах локальной пальпации мышц передней грудной стенки (большой, малой грудных и других), оценке функции мышц, выявлении триггерных точек и интенсивности боли, пальпации парастернальных точек. Характерными для кардиалгий вертеброгенного и миофасциального происхождения являются связь боли с движением позвоночника (сгибание, разгибание, повороты шеи и туловища), усиление болей при кашле, чихании, натуживании; напряжение и болезненность мышц при пальпации. При обследовании пациентов обнаруживаются признаки вертебрального синдрома (деформация и биомеханические нарушения позвоночника, ограничение движений в нем, напряжение и болезненность паравертебральных мышц, наличие зон гиперестезии или гипестезии). Диагностическое значение имеет уменьшение болей при проведении лечебно-медикаментозных блокад, «сухой пункции», мануальной терапии, постизометрической релаксации. Изменения на спондилограммах подтверждают наличие у больного дегенеративно-дистрофических изменений позвоночника, но необходимо помнить, что обнаружение указанных признаков еще не является достаточным аргументом для рассмотрения связи возникших болей в области сердца с наличием дегенеративных изменений в позвоночнике. Только тщательное обследование и сотрудничество врачей разных специальностей позволит исключить коронарные причины кардиалгии. Кроме того, важно знать, что при усилении вертеброгенных миотонических реакций на фоне дистрофического процесса в шейном двигательном сегменте у больных с наличием коронарного атеросклероза возможна так называемая рефлекторная стенокардия, то есть сердечно-болевой синдром смешанного генеза [7]. Поэтому возможно сочетание и наслоение симптомов вертеброгенной патологии и ишемической болезни сердца, что нередко затрудняет диагностику и, соответственно, адекватную терапию.
Абдоминалгии вертеброгенной и мышечной природы
Природа этих абдоминалгий обусловлена вертебровегетовисцеральными взаимосвязями, что объясняется анатомо-физиологическими особенностями строения соматической и вегетативной нервной системы, взаимодействие которых происходит при тесном участии позвоночника. Выделяют нерефлекторный и рефлекторный варианты. При нерефлекторном первичная ноцицептивная афферентация из пораженного органа может дестабилизировать механизмы обработки сенсорных сигналов на входе в сегментарный аппарат. Это приводит к ирритации нейрогенных групп заднего рога спинного мозга с возбуждением сенсорных каналов, принадлежащих миодерматому и развитию в дерматоме, миотоме, склеротоме и спланхнотоме участков гипералгезии, — формируется так называемый «порочный круг» висцеровертебровисцерального влияния. Рефлекторный вариант может иметь вертебровисцеральную, висцеромоторную и висцеросклеротомную природу. Основой понимания рефлекторной вертеброабдоминальной боли должен служить тот факт, что присутствие органического повреждения нервных стволов необязательно; в данном случае импульсы передаются из рецепторов пораженного позвоночника или других тканей [8, 9]. При данном типе боли может формироваться порочный круг вертебровисцеровертебральных влияний. Вертеброгенный характер болей может быть обусловлен дегенеративными изменениями в позвоночнике, туберкулезом, опухолью или травмой позвоночника. При вертеброгенных заболеваниях отраженные боли в области живота характеризуются одновременным и более выраженным болевым синдромом непосредственно в области позвонков и спины, локальным напряжением мышц спины, болезненностью при перкуссии соответствующего позвонка или его суставов, ограничением подвижности. При этом при локализации процесса в нижнегрудных сегментах рефлекторные мышечно-тонические и компрессионные синдромы проявляются в виде опоясывающих одно- или двусторонних болей в области живота (обычно в зоне того или иного корешка), иногда локальными изменениями тонуса мышц, имеющими четкую связь с движениями в позвоночнике.
Выделяют три группы вертеброгенных висцеральных синдромов:
а) висцералгические синдромы — характеризуются превалированием в клинической практике болевых ощущений, которые локализуются в области определенного органа; механизм их возникновения связан с раздражением корешковых структур, симпатических ганглиев, а также нарушением вегетативной нейротрофической регуляции внутренних органов (например, ишемические расстройства, вызванные регионарным изменением сосудистого тонуса); б) висцеродисфункциональные синдромы — проявляются нарушением функций органа без возникновения выраженных органических изменений в его тканях (например, вертеброгенный гастростаз или метеоризм); этот синдром особенно характерен для поражения узлов пограничного симпатического ствола; в) висцеродистрофические синдромы вертеброгенной природы — поражения внутренних органов возникают вследствие нарушения нейротрофической функции вегетативной нервной системы; по своей сути они составляют начальную стадию формирования соматического заболевания, которые в дальнейшем могут переходить в определенную нозологическую форму [10, 11].
Миофасциальные болевые синдромы, сопровождающиеся абдоминальной болью, характерны для локальных мышечных гипертонусов в области прямых, косых, поперечной мышц живота, подвздошно-реберной мышцы груди, многораздельных мышц и пирамидальной мышцы. Генез таких болей составляют не только вертеброгенные причины, но длительное мышечное напряжение, например, у спортсменов, травмы брюшной стенки, операции в данном регионе и др. Больные могут жаловаться на «жжение в животе» или «тяжесть», боли чаще односторонней локализации, сочетаются с болью в пояснице и спине перманентного характера. Важными характеристиками подобных болей являются связь с движением туловища, изменением внутрибрюшного давления, ограничением движений. При миофасциальных болях выявляют болезненные при пальпации мышцы, триггерные точки. Иногда формируется симфизостернальный синдром Брюггера: обычно после нескольких люмбалгических эпизодов в момент физического перенапряжения появляются боли в области брюшной стенки, которые становятся постоянными, усиливаются при кашле, чихании, резких поворотах туловища [12]. Корешковые синдромы на грудном уровне позвоночника встречаются редко, поэтому абдоминалгии корешкового характера встречаются нечасто. Диагноз вертебро- и миогенной абдоминалгии подтверждается хорошим эффектом нестероидных противовоспалительных препаратов (НПВП). Нередко при болях в животе или грудной клетке врачи пользуются термином «межреберная невралгия», но под маской этого термина чаще всего выступают миофасциальные, корешковые боли или постгерпетическая невралгия. Межреберную невралгию как самостоятельную нозологическую форму в настоящее время не выделяют [13].
Терапия вертеброгенных и миофасциальных кардиалгий и абдоминалгий должна быть направлена на вертебральные и экстравертебральные механизмы патогенеза в соответствии с существующей тактикой лечения вертеброгенных и миофасциальных синдромов [14]. В лечении большое значение имеют комбинации НПВП и миорелаксантов. Применение миорелаксантов позволяет снизить дозу НПВП и тем самым уменьшить возможность появления нежелательных эффектов. При выборе НПВП следует отдавать предпочтение препаратам с большей противоболевой и противовоспалительной активностью. Важным при выборе препарата является наличие нескольких лекарственных форм, целесообразнее начать лечение с инъекционных форм с переходом на таблетированные. Среди миорелаксантов следует выбирать препараты с наименьшим числом возможных побочных эффектов и большей терапевтической широтой. Эффективным методом местного воздействия являются лечебно-медикаментозные блокады, основной их целью является блокирование боли и устранение ее этиопатогенетических основ. Наиболее часто используется комбинация из нескольких препаратов: дексаметазона, лидокаина, цианокобаламина. Возможно применение локальной терапии препаратами с хондропротективным действием, например, хондроитина и глюкозамина сульфата. Это позволяет снизить потребность в НПВП, улучшить метаболизм хрящевой ткани; кроме того, эти препараты обладают некоторым анальгезирующим действием. Применяются также немедикаментозные методы терапии: физиотерапия, мануальная терапия, постизометрическая релаксация, «сухие пункции», ЛФК, акупунктура, чрескожная электростимуляция, электромагнитная терапия и др. Одним из перспективных направлений коррекции мышечно-тонического компонента представляется использование методов биологической обратной связи. К современным и перспективным методам немедикаментозной терапии относится кинезиотейпирование. Данный метод появился в середине 1970-х гг. и основан на использовании специальных эластичных хлопковых лент, покрытых гипоаллергенным акриловым клеем для закрепления на коже пациента. С помощью кинезиотейпирования можно нормализовать мышечный тонус, используя мышечные техники, за счет воздействия на поверхностную и глубокую проприорецепцию тканей. Эти методики актуально использовать для коррекции патобиомеханики, опосредованно воздействуя на тонус мускулатуры [15]. Местно улучшить микроциркуляцию и перфузию тканей позволяют лимфодренажные техники кинезиотейпирования. Обезболивающий и противовоспалительный эффекты появляются через несколько минут после аппликации тейпа, пациент ощущает уменьшение боли, тепло в области наложения тейпа, увеличение объема движений. Применение различных техник аппликаций кинезиотейпа дает уникальную возможность проводить коррекцию биомеханики каждого пациента с учетом его индивидуальных особенностей, что способствует более эффективному регрессу болевых проявлений.
Пациенты с кардиалгиями и абдоминалгиями вертеброгенного и миофасциального генеза, имея патологию «на стыке специальностей», представляют собой немалую диагностическую и лечебную трудность для практикующего врача. Именно поэтому важно сотрудничество и коллегиальность между врачами различных специальностей в принятии решения об окончательном диагнозе и выборе оптимальной тактики лечения.
Литература
- Молдовану И. В. Абдоминалгический синдром. В кн.: Вегетативные расстройства / Под ред. A. M. Вейна. М., 1998.
- Данилов А. Б. Кардиалгии и абдоминалгии. Болевые синдромы в неврологической практике / Под ред. Вейна А. М. М.: Медпресс-информ, 2001. 284–292.
- Заславский Е. С. Болевые мышечно-тонические и мышечно-дистрофические синдромы (этиология, патогенез, клиника, лечение). Дисс. … д.м.н. Новокузнецк, 1980. 252 с.
- Тревелл Д. Г., Симонс Д. Г. Миофасциальные боли. Т. 1. М.: Медицина, 1989. 255 с.
- Иваничев Г. А. Миофасциальная боль. Казань, 2007. 392 c.
- Есин Р. Г., Эрперт Д. А. Миогенный болевой синдром. В кн.: Боль. Принципы терапии, боль в мануальной медицине / Под ред. Р. Г. Есина. Казань: Офсетная компания, 2008. С. 120–131.
- Ярошевский А. А., Морозова О. Г. Скелетно-мышечные боли в области грудной клетки как междисциплинарная проблема // Новости медицины и фармации, 2012. № 405. С. 34–40.
- Попелянский Я. Ю. Ортопедическая неврология. Вертеброневрология. Рук-во для врачей. Казань, 1997. Т. 1. 554 с.
- Данилов А. Б. Абдоминалгический синдром. В сб.: Болевые синдромы в неврологической практике / Под ред. А. М. Вейна. МЕДпресс-информ, 2001. 368 с.
- Мерзенюк О. С. Рефлекторные вертебровисцеральные синдромы: новые подходы в мануальной терапии: дис. … д-ра мед. наук. Краснодар, 2001. 306 с.
- Васильева Л. Ф. Мануальная диагностика и терапия дисфункции внутренних органов. Новокузнецк, 2002. 243 с.
- Рыбак В. А., Гордеева И. Е., Барулин А. Е. Синдром абдоминалгии в неврологии // Лекарственный вестник. 2013. № 1. С. 13–20.
- Голубев В. Л. Болевые синдромы в неврологической практике. 3-е изд. 2010. 336 с.
- Подчуфарова Е. В., Яхно Н. Н. Боли в спине и конечностях. В кн.: Болезни нервной системы: Рук-во для врачей / Под ред. Н. Н. Яхно. М., 2005. Т. 2. С. 306–331.
- Барулин А. Е., Калинченко Б. М., Пучков А. Е., Ансаров Х. Ш., Бабушкин Я. Е. Кинезиотейпирование в лечении болевых синдромов // Волгоградский научно-медицинский журнал. 2015. № 4. С. 29–31.
Т. Л. Визило1, доктор медицинских наук, профессор А. Д. Визило А. Г. Чеченин, доктор медицинских наук, профессор Е. А. Полукарова, кандидат медицинских наук
ФГБОУ ДПО РМАПО МЗ РФ, Москва
1 Контактная информация
Прогноз для пациента
При своевременном обращении за медицинской помощью и комплексной терапии прогноз благоприятный. Устранение причин развития основного заболевания позволяет избавиться от симптомов цервикалгии и предупредить ее рецидивы в дальнейшем. Если больной долгое время не обращался к врачу и занимался самолечением, то возможно развитие осложнений: мышечных парезов и параличей, нарушения кожной чувствительности, артериальной гипертензии и др.
Цервикалгия с выраженным болевым синдромом, возникшая на фоне тяжелых поражений позвоночника и нервных структур, является причиной отсрочки от армии. Пациенты также не допускаются к профессиональной деятельности, связанной с подъемом тяжестей и длительным сохранением положения стоя.