Последствия инсульта разнообразны. Нарушение кровотока в сосудах мозга может завершиться незначительными повреждениями нейронов с последующим восстановлением. Но возможен и трагический исход при тяжелой степени ОНМК, когда очаг некроза обширен, поражены жизненно важные центры либо происходит выраженное смещение структур мозга. На ранние стадии инсульта (острейшую и острую) приходится наибольшее число опасных для жизни осложнений. Указанный период — это промежуток времени от начала заболевания до 3-х недель (острейший период – первые 24 часа). Чем тяжелее состояние пациента, тем больше угроза для жизни в начале заболевания.
Инсульт может быть разной степени тяжести
Именно поэтому основные лечебные мероприятия должны выполняться как можно раньше. Правильность оказания помощи на начальных этапах ОНМК снижает вероятность летального исхода и повышает шансы на восстановление. Выживание пациентов с тяжелой формой инсульта напрямую зависит от локализации сосудистой катастрофы и качества лечения.
Механизм нарушения
Обширный инсульт имеет отличия от локализованной формы заболевания. Они состоят в том, прочие виды инсультов характеризуются закупоркой сосудов в головном мозге (ишемический типа нарушения) или кровоизлиянием (геморрагический), при котором происходит поражение крупных сосудов, а при обширном инсульте очаги поражения локализуются в нескольких отделах мозга.
По причине масштабного поражения мозга, шансы выжить у больных с обширным инсультом минимальны, а у выживших пациентов шансы восстановить утраченные функции невелики.
Классификация
Какая классификация позволяет различать ОНМК? Наиболее значимая категория – это обширность или распространенность очага поражения. Выделяют следующие виды:
- Транзиторная ишемическая атака (ТИА). Симптомы изолированы и проходят в течение 1 часа. Максимальная длительность их существования – 12-24 часа. Как правило, при ТИА не остаются никаких очаговых изменений в мозге, которые заметны на МРТ или КТ.
- «Малый инсульт» — эта транзиторная атака, симптомы которой растянулись на 2-21 сутки. При этом наблюдается полный регресс неврологической клиники через месяц после приступа;
- Прогрессирующий инсульт. Имеются общемозговые и очаговые синдромы. Острая фаза формируется 2-3 суток с последующим неполным восстановлением функции;
- Завершенный инсульт. При нем сформировался очаг некроза, есть выпадение функций и лишь частичный регресс клиники в восстановительном периоде.
Что провоцирует беду?
К обширному инсульту могут привести любые причины, связанные с негативным влиянием на сосуды головного мозга. Таким образом, к предпосылкам возникновения обширных поражений мозга можно отнести следующие состояния:
- атеросклероз сосудов;
- наличие сахарного диабета (это заболевание способствует образованию тромбов);
- гипертоническая болезнь;
- ожирение вследствие гиподинамии;
- наличие патологий сердца (пороков, аритмии, а также у пациентов, имеющих искусственный клапан в сердце);
- ишемические атаки;
- повышенный холестерин.
Кроме того, в группу риска попадают люди, ведущие нездоровый образ жизни, злоупотребляющие алкоголем и курением.
Статистика: сколько живут после приступа?
Первые дни после удара имеют решающее значение в течении болезни и продолжительности жизни. До 25% пациентов умирают в первые 7-30 суток. Причины этому:
- закупорка легочной артерии;
- пневмония;
- отек головного мозга;
- почечная недостаточность.
Молодые, дети и подростки
Хотя ишемический инсульт чаще случается с людьми старше 60 лет, в последнее время «помолодел» и он.
Особенному риску подвержены употребляющие оральные контрацептивы женщины, беременные и мамы новорожденных, а также молодые люди и даже дети, имеющие сосудистые патологии или страдающие сахарным диабетом. Также инсульт может быть последствием черепно-мозговой травмы.
Прогноз на жизнь у молодых благоприятный, выживают более 75% пациентов в возрасте до 45 лет.
Люди пожилого возраста
- Люди старше 45 лет переносят инсульт чаще и тяжелее молодежи. С возрастом растет количество сопутствующих заболеваний, значительно затрудняющих восстановление.Большинство страдает артериальной гипертензией и имеют те или иные заболевания сердечно-сосудистой системы. В 30% случаев пожилые люди переносят повторный инсульт в течение 2-3 следующих лет.
- В редких случаях, если не затронуты ведущие участки мозга, лечение начато своевременно, скорректирован образ жизни, питание, выполняются рекомендации врачей – пациенты старше 50 лет имеют шанс прожить еще лет 5-7.
- Вероятность удара среди тех, кто достиг шестидесятилетия, возрастает вдвое каждые последующие 10 лет. Статистика говорит о том, что 75% от общего числа инсультов случается с людьми старше 65 лет.
- После 70 лет шансы выжить после инсульта минимальны, последствия тяжелы – полный паралич, кома. Полное восстановление невозможно, человек уже не сможет самостоятельно себя обслуживать.
Отличия левостороннего от правостороннего поражения
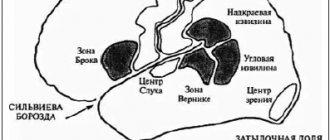
Обширный инсульт головного мозга может поразить как левое, так и правое полушарие головного мозга. При нарушениях в левой части психоэмоциональное состояние больного нарушено намного больше, нежели при поражении правой части мозга.
Поскольку в левом полушарии располагается речевой центр, то при нарушениях в этой части мозга больной полностью или частично лишается возможности говорить.
При поражении правой части такие последствия могут наступить только для левши, поскольку речевой центр у таких пациентов находится справа.
При поражении правого полушария восстановление двигательной активности проходит тяжелее и медленнее, чем при левосторонних инсультах. Это происходит потому, что в разной степени поражается психика больного, и в первом случае он чаще всего апатичен и безразлично относится ко всему.
Последствия инсульта головного мозга
Инсульт головного мозга занимает второе, после инфаркта миокарда, место в структуре смертности населения России. Учитывая этот факт, инсульт относится к категории заболеваний, требующей обязательного проведения реабилитационных мероприятий – восстановительного лечения, которое является так же залогом от рецидива болезни.
Инсульт головного мозга, его типы и факторы риска
В зависимости от причины инсульта, его разделяют на три типа: геморрагический, ишемический и субарахноидальный. Однако в медицинской статистике преобладает инсульт по ишемическому типу (70–85%), когда происходит сдавливание или закупорка сосудов в результате тромбоза, эмболии или других заболеваний сосудов, сердца или крови.
В отличие от ишемического инсульта, где имеет место сдавливание сосудов, при геморрагическом типе (20–25%) происходит их разрыв с последующим кровоизлиянием в мозг, под его оболочки или в желудочки. Реже всего (1–7%) встречается субарахноидальный инсульт, который имеет травматическую природу: по причине разрыва артериальной аневризмы или черепно-мозговой травмы. При нем происходит кровоизлияние в пространство между паутинной и мягкой оболочками мозга.
Инсультом считают приступ, при котором неврологический дефицит (очаговый или общемозговой) длится более суток, этот период называют преходящими нарушениями кровоснабжения головного мозга. Состояние, при котором неврологические функции восстанавливаются в течение трех недель, обозначают малым инсультом.
Смертность при разных типах инсультов различается, и в среднем составляет:
- при ишемическом инсульте – не более 15%;
- при геморрагическом инсульте – не более 33%;
- при субарахноидальном кровоизлиянии – до 50%.
Уменьшить вероятность наступления инсульта можно, не забывая о факторах риска, которыми принято считать:
- возраст от 50 лет (необходим режим питания и сна);
- мужской пол;
- артериальная гипертензия (показано ведение «дневника артериального давления»);
- хронические заболевания сердца (своевременные обследования и хирургические операции);
- транзиторные ишемические атаки (считаются предвестниками инфарктов сердца и мозга);
- тип работы (например, с высокими нервными нагрузками);
- курение (влияет на артериальное давление);
- ожирение и повышенный холестерин;
- сахарный диабет;
- асимптомный стеноз сонных артерий;
- инсульт у прямых родственников.
В России к факторам риска можно добавить экстренную госпитализацию, которая не превышает 30% всех случаев инсульта, отсутствие должным образом оборудованных палат интенсивной терапии и невыполнение программ реабилитации.
Первичная диагностика инсульта и помощь
При первичном обследовании больного просят выполнить несколько действий:
- Вытянуть руки перед собой ладонями вверх с закрытыми глазами. Если одна из рук начинает неконтролируемо «уходить» вниз и вбок, это является признаком инсульта.
- Поднять обе руки над головой. Они должны подниматься равномерно на одинаковую высоту.
- Высунуть язык. Если он видоизменен (изогнут) и/или «заваливается» в сторону — это еще один признак инсульта.
- Выговорить одно несложное предложение. При инсульте часто появляются дефекты речи, ухудшается дикция и артикуляция.
- Улыбнуться. У больного, перенесшего инсульт, улыбка будет искажена, а уголки губ «смотреть» в разные стороны.
Если подозрения на инсульт подтвердятся, необходимо немедленно вызвать скорую помощь и сообщить врачам о замеченных симптомах, независимо от их исчезновения или усиления. Госпитализация нужна неотлагательно: в стационаре следует провести МРТ, транскраниальную допплерографию, МР-спектроскопию и другие виды исследований, которые подтвердят или опровергнут опасения.
Если признаки инсульта были обнаружены, после вызова бригады скорой медицинской помощи необходимо оказать первую помощь, которая заключается в нескольких действиях:
- поднять голову больного над уровнем тела на 30 градусов;
- ослабить стесняющую одежду: ремни, воротнички и т.д.;
- измерить давление;
- принять лекарство, нормализующее давление, из тех средств, которые уже использовались больным ранее;
- в случае отсутствия под рукой нужных препаратов, можно опустить ноги в таз с умеренно горячей водой;
- перевернуть больного на правый бок, (подложить под нижнюю челюсть лоток, если есть рвотные позывы).
После совершения всех действий рекомендуется заранее открыть входную дверь и ожидать приезда бригады скорой медицинской помощи. А после ее приезда и нежелания больного ехать или фельдшеров доставлять в стационар, настоять на немедленной госпитализации.
Симптомы и последствия инсульта
В результате отмирания нервных клеток мозга от кислородного голодания, при инсульте происходят неврологические нарушения, которые в зависимости от типа инсульта вначале могут повлечь за собой головокружение, слабость или потерю сознания, вплоть до развития состояния комы, а также испарину на лбу, пульсацию шейных артерий, резкий перепад давления, рвоту, сиплое противоестественное дыхание, редкий пульс, онемение конечностей, бледность, боли в голове и иногда в области сердца. Симптомы могут более или менее выраженными, в зависимости от локализации нарушения кровообращения и его обширности.
Инсульт может протекать в трех вариантах: благоприятном (сознание восстанавливается через несколько минут или часов), перемежающемся или прогрессирующем тяжелом (когда сознание возвращается только через трое суток или более). При благоприятном прогнозе лечения от инсульта со временем можно восстановить все нарушенные функции головного мозга, при перемежающемся варианте – восстановлению подлежит большая часть нарушений, хотя возможны повторный инсульт, присоединение дополнительных заболеваний: пневмонии, заболеваний сердца. Прогрессирующее протекание инсульта сопровождается нарастанием симптоматики и часто заканчивается летальным исходом.
Среди типичных для инсульта неврологических нарушений можно выделить частичный или полный паралич, дефекты речи или ее полная потеря, нарушения зрения, слуха, потеря памяти.
Последствий инсульта избежать невозможно, но можно создать условия для частичного или полного восстановления. Среди этих условий следует выделить:
- быструю и правильную диагностику;
- немедленную госпитализацию;
- обязательную реабилитацию.
Конечно, есть факторы, на которые человек повлиять не может, это сила и тип инсульта, место его локализации и обширность, за исключением, пожалуй, внимательного отношения к факторам риска и профилактических действий.
Реабилитация после инсульта
В России не более 20% больных, перенесших инсульт, поступают в реабилитационные центры и отделения. Остальные либо лечатся на дому, либо вообще не проходят программ активной реабилитации. При этом статистика показывает, что ранняя тридцатидневная летальность у больных после инсульта наступает в 43% случаев, если они лечились у себя дома, и 24% – если они проходили лечение в стационаре.
- педагогики;
- психотерапии;
- медикаментозной терапии;
- эрготерапии;
- речевой терапии;
- физиотерапии;
- кинезиотерапии;
- иглорефлексотерапии;
- мануальная терапия и массаж;
- гирудотерапии;
- диетологии и др.
Очень важно проведение активных реабилитационных программ в экологически чистых местах, где доступен свежий незагрязненный воздух. Ведь человеческий мозг потребляет до четверти всего вдыхаемого кислорода, а после инсульта – требования к качеству воздуха возрастают.
У людей, перенесших инсульт, часто наблюдаются такие нейрокогнитивные расстройства как внезапные изменения настроения или повышенная утомляемость. Все это требует проведения реабилитации в условиях, максимально приближенных к домашним, воспроизводящих не только бытовой уют и комфорт, но и обеспечивающих внимательное отношение со стороны всего обслуживающего и лечащего персонала.
Реабилитационный использует традиционные, новейшие и авторские методики восстановления для людей, перенесших инсульт.
Обширная практика и богатые знания лечащего персонала в области восстановительной медицины позволяют проводить комплексную реабилитацию на самом высоком уровне, соответствуя западным стандартам.
Сервис реабилитационного . расположенного в живописном хвойном лесу, соответствует статусу четырехзвездочного отеля, имеющего 35 одноместных номеров. Плоды совместного труда диетолога и шеф-повара ресторана «Три сестры», умеющего делать рациональное питание вкусным, никого не оставят равнодушным.
Лиц. Министерства здравоохранения Московской области
№ ЛО-50-01-003671 от 29 августа 2012 г.
Есть противопоказания. Посоветуйтесь с врачом.
Симптомы и проявления
Клиническая картина обширного инсульта настолько яркая и специфическая, что трудностей в постановке диагноза не возникает. Симптомы проявления нарушения таковы:
- нарушение симметрии лица, кривая улыбка;
- выраженная слабость в конечностях;
- невнятная речь или полное ее отсутствие.
Также подобные нарушения сопровождаются и менее выраженными симптомами, а именно:
- нарушается координация движений;
- появляются резкие головные боли;
- возникают нарушения сознания в разной степени тяжести;
- больной практически не воспринимает чужую речь.
При возникновении подобных симптомов обращаться за медицинской помощью следует незамедлительно.
Каковы последствия и шансы
От того, насколько велика область поражения мозга, зависят последствия обширного инсульта. Приведем распространенные осложнения.
У больного нарушаются такие функции:
- речь;
- зрение;
- слух;
- координация движений;
- ориентация в пространстве.
Полностью или частично утрачиваются:
- обоняние;
- ощущение боли;
- тактильные ощущения.
А также:
- нарушается память, внимание становится рассеянным, больной испытывает трудности в процессе восприятия информации;
- возникают параличи в одной из частей тела или конечностях;
- при значительных поражениях головного мозга возможно наступление комы и летального исхода.
Последствия также зависят от того, какая часть мозга была поражена. Так, при обширном инсульте правого полушария наступает паралич левой части лица и тела, а также нарушения памяти.
При повреждениях левой части нарушается речь и мыслительные способности, а также наблюдается парализация лица и тела с правой стороны.
Если обширный инсульт затронул оба полушария мозга, это приводит к полному параличу.
Кома при ОИ
Иногда обширные инсульты приводят к наступлению комы, это происходит в случаях массивных кровоизлияний.
Происходит потеря сознания, и больной не может прийти в себя. Он не реагирует на внешние раздражители, а также наблюдается отсутствие рефлексов, сохраняются только глотательные и дыхательные. Нередки случаи произвольного мочеиспускания и дефекации.
В таком состоянии происходят разрушительные процессы в организме, и чем больше больной находится в коме, тем они обширнее.
В том случае, когда кома наступила в результате инсульта по геморрагическому типу, чаще всего больной погибает в течение 24-36 часов из-за того, что развивается отек мозга.
Ишемический инсульт или инфаркт головного мозга
Ишемический инсульт, или инфаркт мозга – острое состояние, при котором происходит нарушение мозгового кровообращения, сопровождающееся повреждением и размягчением тканей, изменением функций мозга по причине прекращения кровоснабжения его участков.
Заболевание характеризуется внезапным началом, нарастанием симптоматики в течение суток.
За этот период наступает летальный исход или значительное сокращение жизненно важных способностей человека. Опасным считается и срок в 28 дней с момента наступления первых признаков инсульта (острый период). В это время умирают около 35% первоначально выживших больных.
Приверженность к инсульту
Среди всех инсультов на долю ишемических приходится около 85%. За год в мире от этой болезни погибает более 5 млн. человек, в России – более 400 тыс. становятся полными инвалидами примерно 40% сохранивших жизнь и только 8% способны вернуться к полноценному труду.
Наиболее подвержены возникновению инсультов лица старше 45 лет, чаще – мужчины. В последние годы наблюдается тенденция к развитию инфаркта мозга среди молодых людей – 30 лет и старше.
Патогенез: что происходит во время приступа?
Степень повреждения тканей мозга зависит от длительности и объема снижения церебрального кровотока. Оптимальным считается поступление 50-60 мл. крови на 100 г. мозговой ткани в минуту. Если этот показатель снижается до 35 мл. происходит нарушение гликолиза (расщепления глюкозы), что приводит к изменению состояния коры большого мозга.
Если объем кровотока уменьшается до 15 мл. это вызывает быстрое необратимое нарушение нейронов и образование участка инфаркта (размягчения).
Прогрессирование заболевания наблюдается вследствие дальнейшего нарушения кровоснабжения зоны, прилегающей к поврежденной. Окончательное формирование участка ишемии заканчивается через 56 часов.
Патологические процессы сопровождаются отеком мозга, повышением внутричерепного давления, а также миграцией лейкоцитов в ткани и повреждение ими здоровых клеток. Частая причина смерти больных – сдавливание продолговатого мозга или мозжечка отекшими тканями.
Причины заболевания
Заболеванию предшествует нарушение деятельности сосудов мозга в результате патологического влияния некоторых болезней. Преимущественно поражаются сонная, позвоночная и мозговые артерии и их ответвления.
Этиология ишемического инсульта включает следующие факторы:
- Атеросклероз сосудов.
- Тромбоэмболия.
- Сахарный диабет.
- Врожденные сосудистые патологии.
- Гипертония.
- Ревматизм.
- Васкулиты.
- Стеноз сонной артерии при прогрессировании остеохондроза, спондилеза.
- Инфекционные и аллергические артерииты.
- Болезни крови (например, лейкоз).
- Заболевания сердечной мышцы (пороки, ишемическая болезнь).
- Тяжелые нарушения функции почек.
- Бронхиальная астма.
Нередко произошедший вследствие разрыва аневризмы геморрагический инсульт осложняется ишемическим.
Пожилой возраст, наследственная предрасположенность к болезням сосудов также сказываются на частоте возникновения инсультов.
Служить пусковым механизмом к развитию заболевания или длительно усугублять состояние сосудов могут:
- стрессы;
- курение;
- злоупотребление жирной пищей, ожирение;
- алкоголизм.
Классификация
В зависимости от периода возникновения инсульты могут быть:
- Первичные (развивающиеся впервые в жизни).
- Вторичные (повторный ишемический инсульт у больного, ранее перенесшего заболевание).
По этиологии ишемические инсульты различают следующим образом:
- Тромбоэмболические (происходят вследствие сгущения крови и нарушения кровоснабжения мозга).
- Кардиоэмболические (являются результатом инфаркта миокарда или порока клапанов сердца).
- Гемодинамические (развиваются из-за спазма сосудов мозга, например, при сбоях артериального давления).
- Лакунарные (наблюдаются при поражении малых артерий – до 15 мм.).
По степени тяжести инсульты бывают:
- Транзиторные ишемии (очаговые нарушения, регрессирующие за 1 сутки).
- Малые инсульты (симптомы заболевания подвергаются регрессу в течение 21 дня).
- Прогрессирующий инсульт (болезнь с нарастанием симптомов до 3-х суток).
- Тотальный инсульт (сформированная область инфаркта мозга).
Периоды ишемического инсульта:
- острейший (3 суток), в том числе первые 3 часа – «терапевтическое окно», когда клетки мозга способны восстанавливаться при условии возобновления кровоснабжения;
- острый (28 дней);
- ранний восстановительный (6 месяцев);
- поздний восстановительный (2 года).
Симптомы и общие признаки инсульта
Клиническая картина во многом обусловлена зоной поражения мозга. Большинство инсультов происходит в каротидном бассейне в результате нарушения функций средней мозговой и сонной артерий. Если заболевание развивается при окклюзии крупной артерии, возможен обширный ишемический инсульт, когда область размягчения участков мозга велика. Это влечет мгновенное нарастание клиники инсульта, чаще всего приводя к смерти в первые часы.
Инсульт может возникать в любое время суток, чаще – после приема алкоголя, стресса, купания в горячей воде.
В зависимости от того, левосторонний или правосторонний инсульт возникает у больного, признаки могут охватывать только одну сторону тела.
Очаговые неврологические симптомы заболевания, нарастающие в течение 3-4 часов, нескольких недель или развивающиеся молниеносно:
- слабость ног;
- онемение рук;
- одностороннее снижение зрения, косоглазие;
- парезы и параличи органов в одной части тела (стоп, кистей рук);
- нарушение сгибательных, хватательных рефлексов, мелкой моторики;
- задержка мочи;
- невозможность глотания, жевания;
- расстройства слуха, речи;
- сбой дыхательных функций;
Общемозговые симптомы инсульта встречаются не в каждом случае и обусловлены степенью развития отека, чаще
- при двухсторонних инсультах:
- рвота;
- помутнение сознания;
- выраженная головная боль;
- головокружение;
- перевозбуждение;
- падения;
- дезориентация в пространстве;
- нарушения психики;
- снижение или отсутствие чувствительности;
- повышение температуры тела, потливость;
- в случае обширного инсульта может развиваться кома.
Последствия и осложнения для человека
Осложнениями, которые нередко присоединяются к течению инсульта и могут вызвать смерть больного, становятся:
- пневмония;
- инфаркт миокарда;
- почечная недостаточность;
- тромбоэмболия;
- обезвоживание, пролежни.
После ишемического инсульта состояние больного обусловлено изменениями в левом полушарии мозга.
Последствиями для здоровья могут быть:
- Невозможность проглатывания пищи.
- Частичная, полная потеря зрения.
- Девиантное поведение – агрессия, фобии, нежелание общения.
- Недержания кала, мочи.
- Умственные и когнитивные расстройства.
- Головные боли, приступы судорог, эпилепсия.
При инсульте ствола головного мозга или прочих значимых отделов выжившие больные зачастую полностью утрачивают функции, координируемые нервной системой, что приводит к инвалидности с неспособностью самообслуживания.
Прогноз на выздоровление
Прогностический расчет на сохранение жизни и выздоровление зависит от объема инфаркта мозга, а также места его локализации.
Треть людей умирает в течение месяца после возникновения заболевания, из них большинство – через 1-2 суток после приступа.
Наименьшая частота летальных исходов – среди пациентов с лакунарным инсультом (всего 2%). Полностью выздоравливает лишь малая часть больных. Основная доля людей, перенесших ишемический инсульт и выживших, становится инвалидами той или иной степени тяжести. Восстановление основных жизненных функций возможно в период 1 года после эпизода болезни. Прогноз на 5-летнюю выживаемость – около 50%. Повторный инсульт развивается у 30% людей.
Диагностирование
При физикальном обследовании врач оценивает признаки заболевания, отмечает шумы в сердце и сонной артерии, разницу в давлении, измеряемом на левой и правой руке. История болезни человека может помочь в установлении причины ишемического инсульта.
Инструментальными методами исследования являются УЗИ с допплерографией, ангиография, КТ или МРТ головного мозга. Обязательно выполняется ЭКГ, УЗИ сердца, лабораторные анализы (общий клинический, биохимический). Дифференцируют заболевание с геморрагическим инсультом, опухолями, воспалительными заболеваниями или токсическими поражениями мозга.
Первая помощь при инсульте
Доврачебная помощь больному должна быть оказана сразу после обнаружения первых симптомов заболевания. Человека нужно уложить в кровать, предотвратив любые его движения. При потере сознания необходимо привести его в чувство при помощи нашатыря, винного уксуса, брызгания на лицо холодной водой.
Во избежание западания языка голова должна быть немного выше уровня тела. Ноги и руки можно растирать мягкой щеткой или смоченным теплой водой полотенцем.
Способы лечения
Больного в срочном порядке госпитализируют, после чего выполняется экстренная терапия (может быть проведена еще бригадой «скорой»):
- Улучшение кровообращения в зоне инсульта – реополиглюкин капельно.
- Нормализация метаболизма нейронов – церебролизин, ноотропил внутривенно.
- Снижение артериального давления – реланиум, дроперидол, дибазол внутривенно.
Комплекс лечебных мероприятий при инсульте включает:
- Нормализация дыхательной функции при помощи воздуховодов, иногда – трахеостомии, интубации.
- Снятие отека легких – препараты-кардиотоники, кислородные ингаляции, инъекции бикарбоната натрия.
- Уменьшение отека мозга – глюкокортикостероиды, маннит, лазикс инъекционно.
- При лихорадке – раствор амидопирина, анальгина, димедрола, новокаина.
- Улучшение церебрального кровообращения – ноотропные, сосудорасширяющие, антиагрегационные средства.
- Плановая коррекция артериального давления.
- При резком снижении давления – растворы мезатона, коргликона, норадреналина внутривенно.
- Предотвращение обезвоживания – до 2,5 л. физраствора с глюкозой в сутки капельно.
- При дефиците калия – инъекции хлорида калия, нитрата калия.
- Уменьшение проницаемости сосудов – аскорбиновая кислота в виде уколов.
- При развитии пневмонии – антибактериальная терапия.
- В случае задержки мочи – катетеризация и промывание мочевого пузыря.
- Во избежание пролежней – протирание кожи больного камфарным спиртом, антисептиками, переворачивание 4 раза в сутки.
- После снятия острых симптомов – антикоагулянтная терапия (гепарин, фенилин, экофемин, фибринолизин), введение антигипоксантов (фенобарбитал, гутимин), нейропротекторов.
- В некоторых случаях может понадобиться хирургическое вмешательство, цель которого – уменьшение внутричерепного давления, восстановление церебрального кровотока.
После выхода пациента из стационара рекомендуется пожизненная профилактика повторных инсультов:
- прием гипотензивных средств, антиагрегантов, антикоагулянтов, миорелаксантов, антиоксидантов, гиполипидемических препаратов;
- коррекция уровня глюкозы в крови;
- лечение нарушений сердечного ритма.
Больной несколько раз в год проходит обследования у невролога и прочих специалистов, а также придерживается диеты, занимается ЛФК.
Образ жизни и реабилитация
После помещения человека в палату реабилитации постельный режим постепенно сменяется палатным, а затем – свободным. Через 2-3 месяца его выписывают из лечебного учреждения. Оптимальным вариантом восстановления после инсульта является посещение специализированного санатория. В домашних условиях обязательными мероприятиями для поддержания и улучшения здоровья перенесшего инсульт являются:
- Массаж, электростимуляция мышц.
- Иглоукалывание.
- Пассивная и активная гимнастика (дважды в день по 40 минут).
- Водные процедуры.
- Обучение ходьбе или пользованию инвалидным креслом.
- Обеспечение зондового питания в случае нарушения глотательной функции.
- Применение подгузников или удобное расположение больного рядом с туалетом.
- Уход за кожей.
- Занятия с логопедом.
- Психотерапия, борьба с депрессией.
- Обучение навыкам самообслуживания, письма, чтения, счета.
- Трудотерапия.
Близкие больного должны следить за любыми изменениями его состояния, поскольку риск повторного инсульта в первое время очень высок.
Диета после инсульта
Основная цель системы питания – уменьшение животных жиров, соли в рационе, а также нормализация веса.
Продукты, разрешенные к потреблению после инсульта:
- любые овощи, фрукты;
- соки;
- кисломолочная пища (обезжиренная);
- нежирное мясо, рыба;
- крупы;
- сладости на основе фруктозы;
- компоты, кисели, настои трав.
Как можно чаще нужно есть бананы, цитрусовые, курагу, морковь, капусту. Питьевой режим – до 1 л. жидкости в сутки.
Пища, рекомендованная к исключению:
- жирное мясо;
- яйца;
- жирные молочные продукты;
- сдоба, сладости;
- маринады, соления;
- копчености;
- пересоленная еда.
Лечение народными средствами
В период реабилитации полезно будет давать больному средства, приготовленные по народным рецептам:
- Для улучшения работы нервной системы – настойка марьиного корня (по 1 л. 3 раза в день).
- С той же целью – мумие (согласно инструкции).
- Нарушения зрения, слуха поможет устранить регулярный прием настоев ягод боярышника, перегородок грецких орехов, листьев березы, шелухи лука.
- Ежедневно нужно потреблять цветочную пыльцу, а также по 1 ложке сока лимона и сока свеклы.
- Восстановление парализованных конечностей: настоять 3 л. лаврового листа на 200 мл. растительного масла 7 дней. Затем смазывать больные участки ежедневно.
Первая помощь
При инсульте огромное значение имеет оказание первой помощи. Именно от своевременных и правильных действий зависит исход заболевания и то, насколько тяжелыми будут последствия.
Когда человеку внезапно становится плохо, то нужно немедленно вызывать «скорую» помощь. Кроме того, следует предпринять следующие действия в ожидании приезда врачей:
- положить пострадавшего, лучше, если поверхность будет жесткой;
- расстегнуть воротник и снять стесняющую движения одежду;
- открыть окна в помещении, чтоб обеспечить доступ свежего воздуха;
- повернуть голову больного в сторону во избежание попадание рвотных масс в дыхательные пути;
- приложить к голове холодное;
- массировать парализованные конечности.
В ожидании «скорой» помощи нельзя давать больному еду или воду, а также наблюдать за его дыханием и пульсом.
Необходимо помнить, что при острых нарушениях кровообращения в головном мозге счет идет на минуты и медлить с оказанием помощи нельзя.
Терапевтическая помощь
В качестве первой медицинской помощи в течение первых нескольких часов после наступления инсульта, проводятся такие меры:
- подключение кислородного аппарата;
- снижение показателей АД;
- борьба с отеком мозга;
- купирование судорог;
- коррекция сердечного ритма;
- меры по разжижению крови.
Проводится диагностика при помощи МРТ, ЭКГ и КТ, а также анализ крови. На основании результатов назначается лечение. Его целью является устранение последствий, восстановление кровообращения в головном мозге и утраченных функций организма.
Подбор медикаментозных препаратов проводится на основании особенностей состояния больного, а так же зависит от типа инсульта.
Обширный ишемический инсульт требует тромболитической медикаментозной терапии. Назначаются препараты, разжижающие кровь и воздействующие на образовавшиеся тромбы.
Лечение проводится при помощи:
- Аспирина и Кардиомагнила для разжижения крови;
- вазоактивных препаратов (Пентоксифиллина, Винпоцетина, Трентала, Сермиона);
- антиагрегантов (Плавикса, Тиклида);
- антикоагулянтов (Гепарина, Фрагмина, Надропарина);
- нейротрофиков (Пирацетама, Церебролизина, Ноотропина, Глицина);
- ангиопротекторов (Этамзилата, Продектина);
- антиоксидантов (витамина Е, витамиана С, Милдроната).
При геморрагических инсультах, напротив, необходимо повысить свертываемость крови для того, чтобы остановить возникшее вследствие разрыва сосудов кровотечение.
Чаще всего применяют:
- Строфантин (для поддержки сердца);
- Лазикс и Урегит (в качестве мочегонных средств);
- Реополиглюкин;
- различные препараты, снижающие АД.
В особо тяжелых случаях спасти больного может только проведение нейрохирургической операции. За стационарным лечением следует период реабилитации и восстановления.
Принципы лечения в стационаре
Больные, у которых диагностирована тяжелая форма ОНМК, госпитализируются в отделение реанимации. Очень часто они поступают в состоянии комы, нередко с нарушениями дыхания, что требует подключения их к аппарату ИВЛ. Гемодинамика у таких пациентов также серьезно страдает. Контроль и стабилизация АД и сократительной способности миокарда обязательно должны выполняться (вазопрессоры, гипотензивная терапия, сердечные гликозиды, антиаритмические препараты в зависимости от ситуации).
В лечении отека мозга большое значение имеют препараты из группы диуретиков (маннитол, фуросемид), обеспечивающие выведение избытка жидкости из организма. Вместе с этим важно восстановить нормальное кровообращение в сосудах головного мозга, улучшить клеточный метаболизм. Для этих целей применяются антиагреганты и нейропротекторы.
Гипотензивная терапия имеет большое значение при лечении геморрагического инсульта, так как способствует снижению интенсивности кровотечения. Однако выполнять ее следует обязательно под контролем АД, поскольку выраженная гипотензия будет усугублять гипоксию нейронов. Вместе с этим назначаются кровоостанавливающие препараты (дицинон).
При геморрагическом инсульте нередко происходит дислокация мозга, то есть смещение его элементов увеличивающейся в размерах гематомой. Это крайне опасное состояние, поскольку может приводить к сдавливанию жизненно важных отделов мозга. В этом случае возникает необходимость хирургического вмешательства. Однако следует помнить, что кома, некомпенсированная сопутствующая патология и нестабильное тяжелое состояние больного являются противопоказаниями к операции.
Восстановление и реабилитация
Для того чтобы восстановить больного после обширного инсульта потребуется много усилий. Причем о полном восстановлении говорить не приходится.
Реабилитация таких больных проводится в специализированных центрах и санаториях и включает в себя:
- Медикаментозную терапию. Основной ее целью является поддержание сосудов и сердца, а также восстановление нарушенных функций организма.
- Массаж. Используются различные техники массажа, от легких поглаживаний до глубокого разминания для восстановления кровообращения в пораженных конечностях.
- Иглоукалывание. Точечное воздействие оказывает общеукрепляющий эффект и способствует нормализации кровообращения.
- Физиотерапевтические процедуры. Чаще всего назначается магнитная терапия и электрофорез для глубокого воздействия на мышечную ткань.
- Лечебную физкультуру. Гимнастика способствует восстановлению двигательной активности и укреплению мышц.
Кроме того, больному необходимо соблюдать диету, больше бывать на свежем воздухе. Хорошо, если у родственников есть возможность уделять таким больным больше внимания, это благотворно влияет на психоэмоциональное состояние пациента.
Процесс реабилитации может занимать от нескольких месяцев до 2-3 лет, это зависит от тяжести поражений.
Как восстановиться
Восстановление после инсульта происходит в несколько этапов. Реабилитация необходима — в этот период происходит восстановление всех жизненно важных функций, утраченных после удара. Для ускорения выздоровления пациентам необходимо лечь в специализированный центр. Реабилитация состоит из 3 периодов:
- ранний (до 6 месяцев);
- поздний (от 6 до 12 месяцев);
- резидуальный (от 12 месяцев).
Важная информация: Как быстро восстановить человека после инсульта в домашних условиях (реабилитация)
Каждый этап восстановления должен сопровождаться лечебной физической культурой. Специальные упражнения помогают разработать парализованные конечности. Речь и психоэмоциональное состояние восстанавливаются под контролем специалистов — логопеда и психотерапевта.
В целях профилактики
Для предотвращения инсультов рекомендуется проводить следующие профилактические меры:
- вести здоровый образ жизни.
- отказаться от курения и алкоголя.
- заниматься спортом, планируя нагрузки в соответствии с возрастом и состоянием здоровья.
- постараться избегать стрессов.
- правильно питаться, сократить потребление жирного, мучного, сладкого, а также кофе и крепкого чая.
- контролировать вес.
- при наличии сахарного диабета и гипертонической болезни проводить своевременное лечение.
Следует отметить, что инсульты не возникают ниоткуда, им предшествует ряд признаков и симптомов, по которым можно определить приближение заболевания и принять соответствующие меры.
Предупреждение повторного инсульта
Профилактику повторного инсульта следует осуществлять сразу в нескольких направлениях. В первую очередь необходимо скорректировать образ жизни в соответствии со своим новым состоянием и ограниченными возможностями.
При помощи специалистов определяются нормы физической активности больного и разрешенные нагрузки для каждого конкретного случая.
Кроме того, необходима поддержка многих процессов в организме, контроль за уровнями сахара и холестерина в крови.
Медикаментозная терапия в качестве профилактики подразумевает применение препаратов, нормализующих артериальное давление, вязкость крови и предупреждение образования тромбов.
Помимо перечисленного, не следует забывать о запрете на курение и алкоголь, а также о правильном питании.
Жизнь после инсульта
Кровоизлияние в мозг редко проходит без опасных последствий для организма. Перенесенная катастрофа повлияла на все органы, системы, поэтому жизнь после нее должна подчиняться новым правилам. Меры позволят избежать обширного удара и минимизировать риск рецидива.
Пострадавший обязан:
- Не допускать ярких психоэмоциональных всплесков.
- Контролировать, лечить стрессовые расстройства.
- Не перегружать организм физическими нагрузками, изнуряющими упражнениями, не поднимать тяжести.
- Соблюдать диету.
- Не допускать набор веса — лишние килограммы провоцируют повышение давления.
- Отказаться от работы, которая требует ежедневных психических и физических перенапряжений.
- Постоянно контролировать уровень артериального давления — при стабильно высоких цифрах проконсультироваться с врачом.
- Проходить периодические обследования не реже 1 раза за 6 месяцев — прием у невролога, кардиолога, терапевта. При наличии хронических заболеваний обратиться к профильному специалисту.
- Анализировать принимаемые препараты — их должен назначать только врач, а пациент обязан проинформировать его о перенесенном ишемическом или геморрагическом ударе.
Жизнь после инфаркта мозга может быть на достойном уровне. Пациент учится себя полностью обслуживать, восстанавливается речь, умение передвигаться, ориентироваться в пространстве. Но, чтобы ускорить процесс, не допустить рецидива, стоит обратиться за помощью к профессионалам.