Пинчук Елена Анатольевна
Заместитель главного врача по лечебной работе, кмн, врач-невролог, врач физической и реабилитационной медицины
Крицкая Ольга Павловна
Врач-невролог, высшая категория
Мальцева Марина Арнольдовна
Врач-невролог, специалист в области экстрапирамидных патологий, врач высшей категории
Шабунина Екатерина Михайловна
Врач-невролог, 2 категория
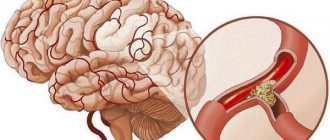
Инсульт явление острого нарушения мозгового кровообращения в результате повреждения сосудистой стенки. Инсульт может быть ишемическим — в результате окклюзии мозговой артерии или геморрагическим — из-за разрыва стенки сосуда или аневризмы.
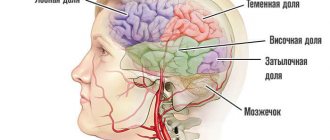
Чаще всего геморрагический инсульт встречается с поражением средней мозговой артерии и имеет характерную клиническую картину с рядом типичных симптомов.
Симптомы и признаки
При возникновении острого нарушения мозгового кровообращения появляются различные симптомы, которые подразделяются на общие и патогномоничные. Общие симптомы инсульта включают в себя:
- Сильную головную боль;
- Тошноту и рвоту не приносящую облегчения;
- Шум в ушах;
- Потливость и сухость во рту;
- Учащённое сердцебиение.
Все вышеперечисленные симптомы могут возникнуть при самых различных заболеваниях, но когда имеются 2 или более общих симптомов, стоит обратиться к специалисту невропатологу.
Для инсульта с поражением средней мозговой артерии существует ряд патогномоничных симптомов, т.е. таких, которые являются диагностически значимыми при инсульте.
Топическая диагностика позволяет точно узнать локализацию тромбоза или разрыва средней мозговой артерии и установить степень поражения мозга. Характерные симптомы:
- Парез и паралич на противоположной стороне тела от пораженного полушария;
- Нарушение координации, ориентации в пространстве;
- Когнитивные нарушения включающие восприятие речевой и зрительной информации, потеря различных видов памяти.
Инфаркт мозга в левой сма
Введение
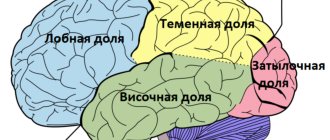
Для клиники левополушарных инсультов характерны речевые нарушения, среди которых наиболее значимой является афазия. Афазия, проявившаяся остро, указывает на нарушение кровообращения в бассейне средней мозговой артерии (СМА) [1]. Речевые процессы, как правило, обнаруживают значительную степень латерализации и у большинства людей зависят от ведущего (доминантного) полушария [2]. Необходимо учитывать, что в определении доминантного полушария, ответственного за речь, подход, связывающий доминантность только с праворукостью или леворукостью, является упрощенным. Профиль распределения функций между полушариями обычно многообразен [2, 3], что отражается на степени речевых нарушений и возможностях восстановления речи [4]. Многие люди проявляют лишь частичную и неодинаковую доминантность полушария в отношении разных функций [2]. Наряду с тем, что функция речи у правшей (≥90%) и большинства левшей (>50%) связана преимущественно с левым полушарием [1,4], существуют три исключения из этого правила: 1. Менее чем у 50% левшей функция речи связана с правым полушарием. 2. Аномическая (амнестическая) афазия может возникать при метаболических расстройствах и объемных процессах в головном мозге. 3. Афазия может быть связана с поражением левого таламуса [1]. Так называемую перекрестную афазию (афазию, вызванную ипсилатеральным к доминирующей руке церебральным поражением) в настоящее время относят только к правшам [4]. Область коры, ответственная за функцию речи, расположена вокруг Сильвиевой и Ролландовой борозд (бассейн СМА). Продукцию речи определяют четыре зоны этой области, тесно связанные между собой и расположенные последовательно вдоль заднепередней оси: зона Вернике (задняя часть верхней височной извилины), угловая извилина, дугообразный пучок (ДП) и зона Брока (задняя часть нижней лобной извилины) (рис. 1, 2) [1].
ДП представляет собой подкорковые волокна белого вещества, соединяющие зону Брока и зону Вернике. Есть сведения, что в левом полушарии ДП встречается в 100% случаев, тогда как в правом – только в 55% [5]. Ряд исследователей считают, что имеется несколько проводящих путей, участвующих в обеспечении речевой функции [6, 7]. Другие авторы получили достоверное подтверждение только роли ДП [8]. Патогенез дизартрических расстройств речи обусловливается различными по локализации очаговыми поражениями мозга. Нередко наблюдаются сложные формы дизартрии [9]. Цель исследования:
изучить соотношение объема поражения головного мозга при инсульте в бассейне левой СМА и степени нарушения речи.
Материал и методы
В приемный покой КГБУЗ «Городская больница № 5» за 4-месячный период с подозрением на ОНМК поступили 356 человек. Все пациенты обследованы неврологом в приемном покое больницы, проведена оценка неврологического дефицита, отражено наличие/отсутствие нарушений речи. В дальнейшем, если состояние пациентов позволяло, им проводилось логопедическое исследование, в большинстве случаев – на следующий день после поступления в стационар. В 124 случаях (каждый третий пациент) поставлен предварительный диагноз: ОНМК в бассейне левой средней мозговой артерии (ЛСМА). Данная локализация наиболее актуальна при изучении афазии у больных с ОНМК. Всем пациентам при поступлении и большинству пациентов в динамике проводилась КТ головного мозга (томограф Bright Speed 16) с целью подтверждения/исключения очагового поражения головного мозга и уточнения объема поражения и локализации патологического участка. По результатам КТ головного мозга у 32 (25,8%) человек из 124 выявлены типичные ишемические изменения в бассейне ЛСМА, из них у 7 при исследовании в динамике, т. е. при поступлении изменения еще не были явными (начальная стадия инсульта). В 5 (4,0%) случаях выявлены кровоизлияния: левосторонние медиальные гематомы и 1 случай субарахноидального кровоизлияния (САК). В 5 (4,0%) случаях из 124 выявлены инфаркты другой локализации (не в бассейне ЛСМА) (табл. 1).
В 22 (17,7%) случаях по данным КТ головного мозга не выявлено инфаркта в зоне интереса, но пациенты были госпитализированы в первичное неврологическое отделение для больных с ОНМК, т. к. у них выявлена значимая неврологическая симптоматика: явления атрофии вещества головного мозга, сосудистые очаговые изменения, сосудистый лейкоареоз, постинфарктные кисты. К этой группе отнесены также пациенты, у которых клиника была обусловлена транзиторной ишемической атакой. В 60 (48,4%) случаях пациенты не были госпитализированы. В большинстве случаев ОНМК не подтвердилось (нет соответствующих изменений по данным КТ и в неврологическом статусе). В число не госпитализированных в отделение ОНМК вошли также пациенты с различными вариантами атрофии вещества головного мозга в сочетании со значимой неврологической симптоматикой, которые отказались от предложенной госпитализации. Единичные пациенты переведены в другие стационары, т. к. у них были выявлены травматические изменения черепа, головногомозга, новообразования. Часть пациентов переведена в дежурное отделение неврологии другого стационара, например, с диагнозом «остеохондроз». У 64 пациентов, госпитализированных в отделение ОНМК с инсультом, имелись нарушения речи (табл. 2). Детальный характер речевых нарушений определен логопедом. В 20 (31,2%) случаях у пациентов выявлены дизартрия и отсутствие афазии. В 2 случаях дизартрии сопутствовали дисфония и дисфагия. Выявлена афазия у 44 (68,8%) человек, из них в 7 случаях она регрессировала к моменту консультации логопедом на следующий день (в 2 случаях при регрессе афазии выявлены ишемические инфаркты). У 3 человек из группы с сенсомоторным вариантом афазии отмечалась выраженная дизартрия, у 9 человек – дисфагия. У 4 человек из группы с моторной афазией отмечались также явления дизартрии, в 1 случае – выраженная дизартрия.
Двум пациентам-левшам, у которых первоначально подозревался инсульт в бассейне левой СМА, с учетом результатов КТ головного мозга был поставлен диагноз: «Инсульт в бассейне правой СМА». В одном случае имелась афазия, которая регрессировала за 24 ч, в другом случае отмечена дизартрия. У пациентов с дизартрией без афазии выявлено 4 вида дизартрии: экстрапирамидная (3 случая), афферентная корковая (1 случай), бульбарная (1 случай), псевдобульбарная (8 случаев), в остальных случаях четко определить вид дизартрии было затруднительно, проявления были слабовыраженными (табл. 3). В группах пациентов с дизартрией и регрессом афазии в течение 24 ч отмечается небольшое преобладание мужчин.
Афазии наблюдаются при поражениях коры головного мозга. В одном случае причиной афазии было поражение подкорковых структур левого полушария (медиальная внутримозговая гематома в таламусе (рис. 3). Нарушения речи в таких случаях не соответствуют ни одному из основных типов афазий. Поражение подкорковых структур можно заподозрить в тех случаях, когда амнестическая афазия сочетается с дизартрией или афазия – с гемипарезом. У данного пациента наблюдался правосторонний гемипарез 4 балла.
Поражение средней мозговой артерии
Инсульт может быть самой различной степени выраженности и это зависит от следующих факторов. На каком уровне произошёл тромбоз или разрыв сосуда, если поражение на уровне ствола средней мозговой артерии, то инфаркт будет обширным и затронет все полушарие, включая структуры мозжечка. Чаще всегопроисходит ишемический инсульт средней мозговой артерии. При поражении какой-либо из ветвей средней мозговой артерии наблюдается более лёгкое течение, при этом нарушается меньшее количество функций организма. Тромбоз или разрыв мелких артериол называют микроинсультом, при этом больной может даже и не заподозрить какой-либо симптоматики.
Внешние проявления
Большие полушария головного мозга кровоснабжаются тремя крупными сосудами. Передняя и средняя мозговая артерии отходят от внутренней сонной. Задняя мозговая является ответвлением основной артерии, которая образуется после слияния позвоночных сосудов. Таким образом, головной мозг питается кровью из двух крупных артерий – внутренней сонной и позвоночной.
Клинические признаки ишемического инсульта напрямую зависят от того, в каком сосуде прекратился кровоток. Чем обширнее область головного мозга, оставшаяся без питания, тем ярче будут выражены симптомы. Соответственно, прогноз для жизни и здоровья такого пациента будет хуже. При поражении мелких ветвей шансы больного выжить и полностью восстановиться значительно возрастают. У таких пациентов нередко болезнь проходит без последствий.
Лечение артериального инсульта
При появлении выше описанной симптоматики необходимо незамедлительно вызвать скорую медицинскую помощь. Время от начала острого нарушения мозгового кровообращения до развития не обратимых процессов некротизирования нервной ткани мозга составляет 2-2,5 часа. Лечебный подход различается при разных видах инсульта. При геморрагическом инсульте важно быстро начать декомпрессионную терапию мозга, чтобы избежать вклинения ствола головного мозга в большое затылочное отверстие, которое приводит к летальному исходу. Для этого применяют:
- Гипотензивные препараты, снижающие артериальное давление;
- Диуретические препараты, вызывающие формированный диурез и снижающие объём циркулирующей крови. Если излитие крови произошло в большом количестве и гематома нарастает — обязательно проводится хирургическое вмешательство с трепанацией черепа.
При ишемическом инсульте тактика совершенно другая. Больному назначают тромболитическую терапию, направленную на устранение тромбоза. В ряде случаев возможно применение хирургического вмешательства под рентген-контролем. Проводят эмболэктомию и стентирование пораженных артерий, а кровоток восстанавливается. Уральский Центр Реанимационной Нейрореабилитации предлагает высококлассные услуги по лечению и реабилитации даже самых тяжёлых форм инсульта. Только правильная диагностика, комплексное лечение и полноценная реабилитация смогут избежать серьёзных последствий и осложнений после перенесённого инсульта.
Диагностика острого нарушения мозгового кровообращения
Для выявления этиологии ОНМК по ишемическому типу необходимы следующие методы диагностики:
- Исследование крови (электролиты, показатели гемостаза, глюкоза, липидный спектр, антифосфолипидные антитела).
- Электрокардиография, измерение артериального давления.
- Аускультация сосудов на конечностях, дуплексное сканирование, транскраниальная допплерография прецеребральных артерий.
| Гипоэхогенная атеросклеротическая бляшка в дистальном отделе правой общей сонной артерии у больного А., 48 лет. |
- Компьютерная томография (КТ) головного мозга — гиподенсивная зона через 12–24 часа от момента развития инсульта по ишемическому типу. ОФЭКТ (на более ранних стадиях ишемии мозга).
| КТ головного мозга больной В., 75 лет, с диагнозом ОНМК по ишемическому типу в бассейне СМА справа: А) КТ при поступлении; Б) КТ на третьи сутки. |
- Церебральная ангиография (стенозы, окклюзии, изъязвления, аневризма).
Дифференциальный диагноз:
- Геморрагический инсульт.
- Острая гипертоническая энцефалопатия.
- Дисметаболическая или токсическая энцефалопатия.
- Мигренозный инсульт.
- Черепно-мозговая травма.
- Дебют рассеянного склероза.
Последствия инсульта
Последствия во многом зависят от степени и площади поражения головного мозга, компенсаторных сил организма пострадавшего и быстро и правильно начатого лечения.
Чаще всего происходит инвалидизация больного в результате развившегося паралича скелетной мускулатуры и множественных контрактур в суставах конечностей. Стойкие нарушения когнитивных способностей человека поддаются корректировке, однако всегда остаются остаточные явления в виде снижения памяти, сложности в восприятии информации и прочие. Степень утраты функций во многом зависит от самого пациента, его родственников и их правильному отношению к лечению и длительному трудоёмкому восстановлению после инсульта.
Клинический институт мозга Рейтинг: 2/5 — 4 голосов
Поделиться статьей в социальных сетях
Восстановление
Эффект процесса восстановления зависит от обширности инсульта, возраста больного, начала реабилитации.
Питание
Следует отдавать предпочтение здоровой пище. В приоритете средиземноморская диета: ограничение мяса, увеличение потребления рыбы, овощи и небольшое количество углеводов. Следует исключить алкогольные продукты в первый год после приступа.
Важно! При сахарном диабете рекомендуется низкоуглеводная диета для тщательного контроля этой патологии. Именно пациенты с декомпенсированным СД чаще всего находятся в зоне риска повторного инсульта.
В зависимости от степени поражения
| Степень тяжести инсульта | Длительность и полнота восстановления |
| ОНМК с минимальным неврологическим дефицитом (легкие параличи конечностей и лица, головокружение, проблемы с координацией, со зрением) | Через 1-2 месяца полноценная реабилитация дает частичное восстановление; Полное происходит ближе к 3-му месяцу. |
| ОНМК со стойкими параличами конечностей и нарушением координации | Частично функции восстанавливаются через 6 месяцев, полное восстановление длится годами. Сохраняется возможность пожизненной утраты некоторых навыков. |
| Тяжелая форма ОНМК (паралич одной стороны и другие неврологические дефекты) | Возможность самостоятельно передвигаться в постели, сидеть появляется через 1-2 года. Полное восстановление достигается крайне редко. |
Физиотерапия
Этот метод реабилитации позволяет вернуть активность мышцам, восстанавливает кровообращение, снимает спазм и болезненное напряжение в пораженных конечностях. Физиопроцедуры назначаются совместно с лечащим врачом и физиотерапевтом. Их подбирают с учетом возможных противопоказаний. Это могут быть магнитотерапия, лазер, ЭМС, иглорефлексотерапия.
ЛФК
ЛФК при инсульте разрабатывается специалистом. Учитывается тонус мышц на пораженной конечности. Необходимо дозировать силу, с которой выполняется упражнение. Зарядка должна проводиться ежедневно. Работа должна затрагивать все группы мышц (лицо, шея, плечи туловище, нижние конечности). С примерным комплексом можно ознакомиться по ссылке.
Работа с парализованной стороной проводится сначала в пассивном режиме. Специалист ЛФК разрабатывает паретическую конечность, повторяя все нормальные движения. После появления самостоятельного тонуса и силы необходимо нагружать руку и ногу, позволяя им работать.
Дыхательная гимнастика
Этот вид упражнений важен для профилактики застойной пневмонии. Его необходимо выполнять еще тогда, когда пациент находится в постели. После этого дыхательные упражнения эффективны для восстановления резервов сердечно-сосудистой системы.
Левосторонний инсульт является тяжелым испытанием для пациента и его семьи. Быстрая доставка больного в медицинское учреждение и своевременное начало терапии способны спасти человеку жизнь и улучшить прогноз реабилитации.
Программы:
Оценка реабилитационного потенциала
Восстановление движений
Реабилитация после инсульта
Восстановление когнитивных функций
Ранняя (реанимационная) реабилитация
Общемозговая симптоматика
К общим симптомам поражения головного мозга относятся:
- головная боль;
- тошнота;
- рвота;
- головокружение;
- нарушение сознания.
При ишемических инсультах она выражена довольно слабо, нередко вообще отсутствует. Больной пребывает в сознании, иногда возможно нарушение по типу оглушения. При закупорке крупных сосудов – средней мозговой или внутричерепного отдела внутренней сонной, когда процесс поражает обширные отделы и сопровождается интенсивным отеком головного мозга, возможно развитие коматозного состояния. Из-за вторичного смещения и сдавливания ствола головного мозга, прогноз для пациента значительно ухудшается.
Именно в стволе находятся жизненно важные центры – дыхательный и сердечно-сосудистый.
Их сдавливание значительно снижает шансы на успех, даже при своевременном и правильно организованном лечении.
Кроме того, больной может терять сознание при нарушении кровообращения в вертебробазилярном бассейне. В этом же случае могут отмечаться тошнота, рвота, интенсивное головокружение, икота.
При развитии отека головного мозга возникают следующие нарушения:
- нарушение работы сердечно-сосудистой системы;
- резкое колебание артериального давления;
- аритмии;
- гипертермия;
- судороги;
- нарушение функции дыхательной системы.
От каких факторов зависит прогноз заболевания?
При правильной лечебной тактике основным фактором, определяющим прогноз для пациента с инсультом, является своевременность начатого лечения.
Именно от него зависит, какие последствия ожидают больного в будущем. Раннее обращение за помощью позволяет возобновить кровоток в пораженных сосудах, благодаря чему деятельность нейронов полностью восстанавливается.
Прогноз ОНМК во многом зависит от адекватности лечения
В худшем случае, можно восстановить нервные клетки, находящиеся в зоне ишемической полутени, таким образом, уменьшить размер очага. Оттягивание начала терапии крайне негативно сказывается на состоянии здоровья больного.
Лечебные мероприятия
Терапию начинают в первые часы после развития приступа. Важно помнить, что прогноз и тяжесть последствий зависят от своевременности оказанной помощи.
- тромболитики (Урокиназа, Фибринолизин) для рассасывания образовавшихся тромбов;
- антикоагулянты (Варфарин, Гепарин), снижающие густоту крови и предотвращающие повторное тромбообразование;
- нейропротекторы (Ноотропил) и антиоксиданты (Глицин, Мексидол), чтобы снизить возможные повреждения в клетках головного мозга;
- вазоактивные средства (Актовегин, Циннаризин) для улучшения клеточного метаболизма.
Вне зависимости от того, какие бассейны головного мозга задеты, клиника ОНМК почти всегда сопровождается артериальной гипертензией. Для снижения и стабилизации АД применяют быстродействующие средства (Каптоприл, Клофелин) и медикаменты длительного влияния для предотвращения развития кризов (Лизиноприл, Престариум).
В первые дни после перенесенного ишемического инсульта в левой СМА или в других бассейнах больному обеспечивают покой для предотвращения отека мозга и предотвращения повторного ишемического приступа.
После того, как состояние человека становится стабильным, его переводят в общую палату и, продолжая медикаментозную терапию, начинают реабилитационные мероприятия по восстановлению нарушенных функций.
Особенности ишемического инсульта при стенозе внутренней сонной артерии
При инфаркте мозга, который обусловлен выраженным стенозом в экстракраниальном отделе внутренней сонной артерии слева о симптомов: онемение или переходящая слабость конечностей, снижение зрения справа и моторная афазия.
Читать также: Глазной инсульт
Причинами гемодинамически значимого стеноза внутренней сонной артерии является в большинстве случаев выраженный атеросклероз магистральных сосудов головы, поэтому в клинике, как правило, присутствуют предшествующие транзиторные ишемические атаки и обнаруживается систолический шум над пораженной артерией (слева) и ассиметрия пульсации сонных артерий.
По клиническому течению при этом виде инсульта выделяют – апоплексическую форму, которая характеризуется внезапным началом и напоминает геморрагический инсульт, подострую и хроническую форму (с медленным нарастанием симптомов).