Разновидности краниопластики
В зависимости от того, какими материалами будет замещаться костная ткань, различают:
- краниопластику с имплантацией тканей биологического происхождения;
- пластику дефекта искусственными материалами.
Если в ходе пластики черепа применяются собственные ткани пациента, то говорят об аутопластике. В случае использования биологических консервированных материалов или тканей от животных речь идет об аллопластике или ксенопластике.
Искусственно созданные синтетические материалы для краниопластики именуют эксплантами. Они могут быть изготовлены из металлов (золото, платина, сталь, титан и др.) или акриловых смол (плексиглас, этакрил, полакос К и Р).
Список синтетических материалов, применяемых в качестве имплантов на черепе, довольно широк. Они считаются инертными, безопасными и достаточно прочными, но не лишены определенных недостатков, поскольку оказывают и механическое, и биологическое действие на окружающие их человеческие ткани.
сравнение некоторых видов материалов для трансплантации
По срокам от момента получения травмы до проведения пластики дефектов черепа различают:
- первичную краниопластику — проводится в течение первых двух суток с момента травмирования как окончательный этап первичной обработки раны;
- первично-отсроченную — проводят в первые 2 дня — 2 недели после первичной обработки раны, ткани могут быть сращены рыхлой соединительной тканью;
- раннюю — не позднее двух месяцев после травмы, в этот период можно наблюдать выраженные спайки;
- позднюю — по истечении 2 и более месяцев после получения повреждения черепа.
Аутопластика с применением собственных тканей может быть свободной, когда ткань для пересадки берется из соседней области головы или и вовсе другой части тела. Недостатком метода можно считать отсутствие питания в пересаженной ткани, из-за чего она может не прижиться. В других случаях аутопластику проводят трансплантатами на питающей ножке, которые приживаются быстрее свободного фрагмента ткани за счет сохраненной трофики посредством связи с тканью-донором. Недостаток второго способа краниопластики — невозможность его применения при крупных дефектах и потребность в повторной операции по отделению уже прижившегося лоскута от питающей ножки.
Аллопластика, когда хирург использует инородные материалы, распространена значительно шире, нежели аутотрансплантация. Источником материала для пластики черепа может стать кость, твердая оболочка мозга, взятые от донора, специальным образом обработанные и консервированные.
Хирург при выборе способа краниопластики основывается на параметрах дефекта (диаметр, характер краев, адекватность обработки при ранениях), состоянии пациента, особенностях кожи в месте предполагаемой пластики, наличии или отсутствии выпячивания мозговой ткани в сквозной дефект черепа, технических возможностях клиники.
Если состояние пациента позволяет, хирурги стараются прибегнуть к костесберегающим операциям краниопластики при переломах костей черепа. Необходимые условия таких операций — удовлетворительное состояние пациента, сохранение всех жизненно важных функций, отсутствие отека мозга и выпячивания его ткани в образовавшийся костный дефект.
Для прочного соединения между собой костных фрагментов любых очертаний и размера широко распространен способ клеевого остеосинтеза. Крупные фрагменты костей свода черепа при этом сохраняются, а мелкие, отделившиеся от надкостницы, сначала извлекают и обрабатывают антибиотиками, а затем производят клеевой остеосинтез.
При травмах костей черепа с образованием свободно лежащих отломков кости хирурги могут применить методику измельчения, когда осколки костей превращаются в стружку, укладываемую на твердую оболочку мозга, пленку из фибрина, тонкий лист золота и т. д. Стружку собственной кости пациента можно смешать с кровью и специальным полимером. Метод измельчения относят к костесберегающим операциям, поскольку островки костной стружки служат впоследствии источником новообразования костной ткани.
Диагностика
Поскольку причиной замены костей черепа стала травма головы, необходимо регулярное обследование мозга. Для этого применяют следующие методы:
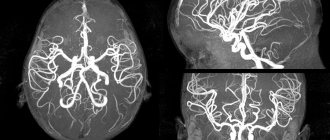
- Магнитно-резонансную томографию.
- КТ.
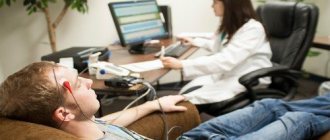
- Электроэнцефалограмму для проверки функций коры.
- Эхо-ЭГ.
- Реоэнцефалографию.
- Обследование у невропатолога.
Важно! Возникает вопрос, можно ли делать МРТ после краниопластики с применением титановых пластин? Да, процедура разрешена, так как этот материал не магнитится, в отличие от железосодержащих предметов.
Материалы для краниопластики и требования к ним
современные импланты, изготавливаемые 3d-печатью
Вне зависимости от состава и способа получения трансплантата для краниопластики, он должен соответствовать определенным требованиям:
- безопасность, низкий риск инфекционных осложнений и других негативных воздействий на организм (биосовместимость);
- отсутствие канцерогенного эффекта искусственных материалов;
- высокая прочность, низкая электро- и теплопроводность;
- высокая приживаемость;
- отсутствие склонности трансплантата к стимуляции сильного рубцового процесса;
- возможность применения диагностических методик (МРТ и др.) после краниопластики искусственными материалами;
- простота моделирования и обработки;
- удобство и полнота стерилизации;
- доступность и приемлемая цена для большинства клиник.
Биологические трансплантаты, полученные от самого пациента или донора, чаще всего замораживаются или подвергаются лиофилизации (замораживание в условиях вакуума). В таком состоянии они могут долго сохраняться, не теряя своей структуры и не меняя состав, что чрезвычайно важно для хорошего приживления в последующем. Кроме того, лиофилизированные трансплантаты не токсичны и могут быть использованы при крупных дефектах черепных костей.
В случае, когда краниопластика проводится в экстренном или срочном порядке, замороженных биологических тканей может не быть в наличии, поэтому хирурги применяют составы на основе акриловой смолы (стиракрил, бутакрил и др.). Они считаются малотоксичными, легко моделируемыми и доступными, обеспечивают герметичное закрытие костного дефекта. По мере приживления трансплантат из акриловой смолы прорастает соединительной тканью, которая будет прочно его удерживать на месте после рассасывания склеивающего состава.
Специалисты в области нейрохирургии едины во мнении, что лучший материал для краниопластики — собственные ткани пациента, поэтому костные отломки по возможности полностью сохраняются при обработке раны головы. Костные фрагменты из черепа пациента могут быть законсервированы заранее, чтобы чуть позже их можно было использовать для пластики черепа. Недостатки метода — рассасывание костных трансплантатов, высокий риск инфицирования.
Самыми широко распространенными трансплантатами в современной нейрохирургии являются синтетические материалы — металлические пластины, полимеры, керамика и т. д. Среди металлов предпочтение отдается титану, который не только прочен и легок, но еще и хорошо совместим с тканями человека и дает минимальный риск инфицирования. Среди полимеров особой популярностью пользуются полиметилметакрилат, гидроксиапатит, репирен.
Сегодня нейрохирурги все чаще прибегают к применению титановых трансплантатов в виде сеток, которые изготавливаются индивидуально в соответствии с параметрами дефекта конкретного пациента. Такой подход позволяет сократить время операции, снизить риск осложнений и дать максимальный эстетический результат.
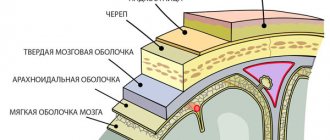
Нередко при тяжелой травме черепа повреждаются не только кости головы, но и твердая мозговая оболочка, из-за чего нарушается герметичность черепной коробки, создается опасность инфицирования, истечения ликвора, повреждения ткани мозга и других опасных осложнений. В связи с этим чрезвычайно важно своевременно и полностью устранить дефект твердой мозговой оболочки.
Одним из наиболее эффективных способов закрытия дефекта твердой оболочки мозга считают применение донорской оболочки, подвергнутой лиофилизации. Такой лоскут может закрыть очень крупные дефекты, легко фиксируется к краям раневого дефекта, предупреждает истечение ликвора. При экстренной операции хирург может использовать в качестве лоскута полиэтилен.
Восстановительная или эстетическая?
Раньше данная операция использовалась только по медицинским показаниям. Однако сегодня краниопластика пользуется спросом именно как эстетическая хирургия. Деформация на черепе, полученная в результате травмы, слишком покатый лоб — все это краниопластика в состоянии исправить. Однако восстановительная и эстетическая краниопластика отличаются между собой. Восстановительная краниопластика зачастую требует более серьезного хирургического вмешательства, чем эстетическая.
Сегодня краниопластика становится намного доступнее благодаря использованию новейших технологий. Однако она до сих пор занимает чуть ли ни первое место по своей сложности. Поэтому если оперативное вмешательство требуется только ради эстетической коррекции, то нужно хорошо подумать, стоит ли затевать все это.
Если же вы все же решились на краниопластику, то самое главное, что нужно сделать, — это выбрать высококвалифицированного хирурга. Только в этом случае вы сможете оценить все плюсы этой непростой, но нужной операции.
Показания и противопоказания к краниопластике
Показаниями к краниопластике считаются:
- механические повреждения костей черепа и твердой мозговой оболочки, в том числе — проникающие, с оскольчатыми переломами костей и т. д.;
- врожденные пороки развития костной основы черепа;
- проведенные ранее операции на костях черепа по поводу ранений, опухолей, пороков развития с формированием косметического дефекта.
В некоторых случаях пластика черепа может быть противопоказана. Так, первичную краниопластику нельзя проводить при:
- тяжелом состоянии пациента, когда имеют место расстройства дыхания, сердечно деятельности, кома;
- наличии отека и набухания мозга, выпячивания его в сквозной дефект черепа;
- не извлеченных инородных телах в полости черепной коробки;
- инфицировании раны с развитием гнойного воспаления;
- сочетанных травмах костей черепа и воздухоносных синусов.
Пластика черепа после трепанации проводится для предупреждения развития синдрома трепанированного черепа, при котором мозг частично выпячивается в трепанационное отверстие и травмируется, что может стать причиной болей, судорожного синдрома и других неврологических расстройств. Кроме того, устранение трепанационного отверстия преследует косметическую цель.
У детей реконструктивные и пластические операции на черепе могут проводиться в самом раннем возрасте в связи с врожденными аномалиями развития или травмами его костей. Своевременное лечение дает возможность избежать нарушения роста и развития черепных костей, серьезных психологических проблем при адаптации малыша с внешним дефектом в детском коллективе.
Любой вид пластики черепа нельзя проводить в случае:
- тяжелой декомпенсированной патологии внутренних органов;
- нарушении свертываемости крови;
- местных воспалительных процессах на черепе;
- общих инфекционных заболеваниях с лихорадкой;
- отеке мозга, коматозном состоянии.
Виды операций на головном мозге
Трепанация черепа — это весьма сложная нейрохирургическая операция, обусловленная удалением участка кости на ограниченном участке черепа. Её применяют для создания хирургического доступа с целью удаления внутричерепных гематом, различных новообразований, удаления поврежденных структур при травмах черепа и в качестве паллиативного лечения при повышенном внутричерепном давлении.
С целью минимизации риска осложнений врач собирает анамнез и подбирает оптимальный вариант вмешательства. Противопоказанием для трепанации черепной коробки служат критерии – выраженная дисфункция головного мозга, нестабильное состояние пациента, угнетение сознания с оценкой меньше 6 баллов по шкале Глазго.
Это может быть титановая сетка, полиакрилаты, костный цемент, даже плексиглас, которым проводили краниопластику в 70-х 20-го века.
После того как кожно-мышечный лоскут с апоневрозом отделен от поверхности кости, он отворачивается вниз, фиксируется на салфетках, смоченных в физиологическом растворе или перекиси водорода, а хирург приступает к следующему этапу – формированию костно-надкостничного лоскута.
Подготовка к операции и послеоперационный период
Подготовка к краниопластике включает стандартный перечень обследований в виде:
- общего анализа крови и мочи;
- биохимического анализа крови;
- исследования свертываемости крови;
- анализов на гепатиты, ВИЧ-инфекцию;
- определения группы крови и резус-фактора;
- электрокардиографии, флюорографии.
Операция краниопластики может занять продолжительное время и длится в среднем 2-3 часа, поэтому важно максимально хорошо подготовить пациента. Для обезболивания применяют общую анестезию. За 2 недели до операции отменяются антикоагулянты, накануне пациенту проводят очистительную клизму, с вечера прекращается прием пищи и воды. Волосы с головы в зоне вмешательства сбриваются.
В операционной хирург обрабатывает кожу головы антисептиком, производит разрез мягких тканей и приступает к восстановлению структуры черепа, используя приготовленные материалы. После фиксации трансплантата производится коагуляция или ушивание кровоточащих сосудов, мягкие ткани сшиваются в обратном порядке, швы обрабатываются антисептиком.
Течение послеоперационного периода определяется видом краниопластики и характером патологии. В первые дни прооперированного может беспокоить головная боль и болезненность в области швов, чувство инородного тела и дискомфорта в голове, поэтому лечащий врач назначает анальгетики и противовоспалительные средства. Для профилактики инфекционных осложнений показаны антибиотики широкого спектра действия.
Последствия от краниопластики зависят от характера патологии, приведшей к операции, а также от мастерства хирурга. Наиболее частыми неблагоприятными последствиями считаются инфекционные осложнения, воспалительные изменения в области раны, кровотечение, чрезмерное рубцевание в области установки трансплантата.
Госпитализация при отсутствии осложнений и гладком течении послеоперационного периода длится полторы-две недели. За это время ткани срастаются, и на 10-14 день можно удалять швы. Ежедневно рана обрабатывается антисептиком, проводится смена повязки.
примеры результататов краниопластики
Каких-либо существенных ограничений в образе жизни после краниопластики нет, однако прооперированному следует соблюдать осторожность при занятиях спортом, травмоопасные виды которого запрещены. Следует избегать возможных травм, ударов головой, которые могут повредить имплант или вызвать его смещение. В остальном образ жизни после краниопластики такой же, как и у всех остальных людей.
Последствия установления пластин из титана
Многих интересует, есть ли последствия установления титановой пластины в голове. У больных, перенесших трепанацию и пластику, могут быть:
- шрамы после травмы, а также скальпелей хирургов;
- дискомфорт;
- воспалительные процессы.
После оперативного лечения остаются следы – рубцовая ткань белого либо багрового цвета. Обычно шрамы хорошо видны на голове, так как на их месте не растут волосы. Это создает некоторые эстетические проблемы, особенно для женщин. Однако это можно исправить наращиванием волос или ношением париков.
Последствия черепно-мозговой травмы могут беспокоить пациента и после краниопластики, ведь пластины заменяют костную, а не мозговую ткань. После ЧМТ часто наблюдаются проблемы с речью, памятью. Возможна потеря практических навыков, вегетативная дисфункция. Для коррекции проблем применяют лекарственные препараты.
Иногда у больного возникает дискомфорт, вызванный присутствием в теле чужеродного предмета либо самой травмой. В редких случаях организм реагирует воспалительной реакцией на материал, однако титан очень инертен и обладает минимальными иммунногенными свойствами. Отторжение возникает очень редко.