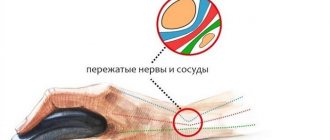
Функции пучка нервов
Хвост начинается на уровне 3-го позвонка, расположенного в поясничном отделе, и спускается ниже. Он представляет собой большой пучок из нервных корешков, выходящих из верхней части спинного мозга.
Нервные волокна служат для передачи импульсов в определенные части тела и органы, благодаря чему, обеспечивается жизнедеятельность человеческого организма. Функции конского хвоста определяются большим количеством нервных корешков, образующих пучок. Эта область отвечает за передачу импульсов в следующих направлениях:
- нижние конечности;
- органы таза;
- сфинктер;
- кишечник.
Воспаление этого пучка нервов сопровождается рядом симптомов. Часто синдром появляется из-за компрессии корешков, расположенных внизу поясницы.
Клиническая картина
Боль появляется в самом начале заболевания. Она концентрируется в поясничной и крестцовой области, отдаленно ощущается в ноге со стороны повреждения, паховую область. У больного со стороны болезненных ощущений наблюдается гиперчувствительность, скверные тактильные ощущения. Во время кашля и чихания боль значительно усиливается, снижается в полусидячей позиции. Снижение чувствительности, ощущаемое, как онемение, говорит о нарастающей гипестезии.
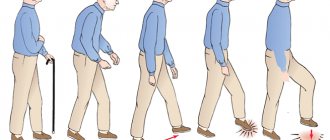
Жалобы на быструю усталость во время ходьбы, вялость мышц нижних конечностей являются признаками двигательных дисфункций. Чем активнее становится патологический процесс, тем тяжелее протекает симптоматика, поражение распределяется на другую сторону тела. Со временем самостоятельная ходьба дается с трудом.
Нарушение иннервации наружных половых органов ведет к значительному снижению их чувствительности. Это, в свою очередь вызывает аноргазмию у женщин, эректильные расстройства у мужчин. Органы малого таза реагируют задержкой мочи, стойкими запорами на нарушение сенсорики. Больные не осознают переполнение мочевого пузыря, прямой кишки.
Причины патологии
Повреждение, воспаление или сдавливание нервных корешков приводят к нарушению проводимости импульсов в соответствующие органы. Это влечет за собой нарушение функции органа, местной чувствительности или нарушение двигательной функции.
Корешки, образующие пучок, могут быть повреждены или сдавлены по следующим причинам:
- грыжа дисков;
- травмы поясничного отдела;
- инфекционные поражения;
- новообразования в нижнем отделе;
- осложнение после хирургического вмешательства.
Основная часть случаев приходится именно на грыжи поясничного отдела. Грыжа представляет собой выпячивание деформированного диска, что приводит к компрессии корешков, расположенных возле поврежденного диска. Это сопровождается острой болью, нарушением чувствительности и другими неврологическими симптомами. Причинами грыжи часто являются дегенеративно-дистрофические процессы в дисках и травмы позвоночного столба.
Воспаление пучка конского хвоста может произойти в результате эпидурального абсцесса позвоночника.
Еще одна причина синдрома – это врожденная аномалия развития позвоночника, в результате которой происходит сужение канала позвоночника, что обуславливает компрессию нервных корешков.
Нередко синдром хвоста появляется после хирургических манипуляций на позвоночнике. Фактором, провоцирующим развитие синдрома, также может выступать длительная по времени спинальная анестезия.
Синдром конского хвоста. Причины возникновения, лечение
Повреждение или сдавливание нервных структур конского хвоста вызывает сильнейший болевой синдром, слабость ног, снижение рефлексов, а иногда утрату чувствительности и паралич, расстройство мочеполовой системы, кишечных оправлений. Кроме того постоянная компрессия корешков может вызвать воспалительные процессы по пути следования нерва или, например, потребует лечения седалищного нерва.
В большинстве случаев заболевание неплохо поддается консервативному лечению позвоночника, в чрезвычайных случаях, когда возникает риск полного обездвиживания пациента или серьезно нарушена работа внутренних органов, может применяться хирургическое вмешательство. Но операция всегда рассматривается как крайняя мера при несостоятельности классического медикаментозного лечения.
Причины возникновения заболевания
Основными факторами, спровоцировавшими возникновение болевого синдрома конского хвоста, могут быть:
- Травматические повреждения нервных структур пояснично-крестцового сегмента позвоночного столба (автокатастрофы, падения с высоты, переломы костей таза или бедра, подвывих позвонков, ушибы или гематомы мягких тканей, окружающих нервные корешки, кровоизлияния в спинномозговое пространство, осложнения после хирургических операций на костных структурах позвоночника или спинном мозге, эпидуральная анестезия и пр.).
- Хронические возрастные дегенеративно-дистрофические изменения в организме провоцирующие снижение позвоночного столба, ослабление связок, отеки и спазмы мышечных структур, а также компрессию нервных волокон (например, первые симптомы синдрома конского хвоста могут говорить о необходимости лечения остеохондроза пояснично-крестцового отдела или остеопороза). Причина этих болезней кроется в малоподвижном образе жизни, неполноценном питании, вредных привычках и других факторах.
- Достаточно тесную связь имеет образование межпозвонковых грыж в поясничном отделе и сдавливание ими нервных корешков. Эта закономерность наблюдается в 50% обратившихся в клинику с грыжей позвоночника мужчин, причем практически все они занимались физически тяжелым трудом и отмечали хронические болевые ощущения в спине.
- Стеноз позвоночного канала – стойкое сужение просвета спинномозгового отверстия, при котором происходит сдавливание не только нервных структур конского пучка, но и самого спинного мозга. Может развиться при возрастных изменениях в костных структурах – деформирующий спондилоартроз (разрастание позвоночных остеофитов), смещении дисков вперед или назад относительно других – спондилез, лечению которых не уделяется должного внимания или при врожденных аномалиях развития позвоночного столба.
Также среди причин прогрессирования синдрома конского хвоста числятся: тяжелые инфекционные и вирусные заболевания, опухолевые образования различной качественности, разрастания метастазов, воспалительные процессы, осложнения после спинальной пункции, плохо закрепленные металлоконструкции, применяемые для лечения нестабильности позвоночника или искривлений осанки, пр.
Симптоматика и диагностика синдрома конского хвоста
Клинические проявления синдрома конского хвоста могут быть достаточно разнообразными (в зависимости от размещения патологических процессов), но со временем их интенсивность и характер усиливаются. Болевой синдром из нижней части спины распространяется на ягодицы и по задней поверхности ноги в голень и стопу, усугубляется мышечная слабость, снижается чувствительность и замедляются мышечные рефлексы. Могут наблюдаться расстройства мочеиспускания и дефекации, потенции.
Исходным пунктом диагностирования заболевания является сбор врачом анамнеза клинической картины, рентгенография, при необходимости — детализация изображений на МРТ или КТ оборудовании. При обнаружении повреждений спинного мозга или новообразований в нем желательно дополнительно пройти миелографическое исследование. Неврологическое обследование поможет выявить проходимость нервных импульсов и скорость рефлекторных сокращений, определить мышечную силу нижних конечностей.
После полного диагностирования больному назначается консервативное медикаментозное лечение, а при необходимости хирургическое вмешательство. При этом оперирование призвано для устранения симптомов синдрома конского хвоста и для недопущения развития хронического паралича ног или нарушений мочеполовой и пищеварительной систем.
Статистические данные подтверждают, что пациенты, страдающие двухсторонним повреждением нервных окончаний, имеют гораздо меньше шансов на полное восстановление функциональности конечностей, чем с болевым синдромом одностороннего характера. Больные с временной ослабленностью мышечного корсета малого таза имеют больше риска на развитие пареза или паралича мочевого пузыря. Поэтому не стоит терпеть боль и при первых признаках заболевания следует обращаться в больницы для лечения позвоночника и защемления нервных корешков.
Лечение заболевания
Консервативные методы лечения. Прежде всего, медикаментозная терапия направлена на купирование болевого синдрома и уменьшение компрессии нервных волокон. Для этого применяются анальгетические средства, нестероидные противовоспалительные вещества, кортикостероиды, миорелаксанты. При необходимости могут назначаться инъекции местных обезболивающих лекарств (новокаиновые или лидокаиновые блокады). Воспаления, вызванные стойкими инфекционными или вирусными процессами, потребуют лечения антибиотиками.
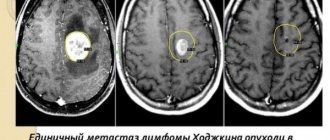
Обнаружение новообразований или метастазов в спинном мозге, костных структурах или близлежащих мягких тканях говорит о необходимости применения лучевой или химической терапии. Физиотерапевтические процедуры (массажи, мягкая тракция позвоночника, водные процедуры, прогревания и пр.), методы лечения мануальной терапии (иглоукалывание, акупунктура и др.) помогут снять напряжение и спазмированность мышц, по возможности высвободят нервные корешки, тем самым снижая боли в пояснице и ногах.
В случае резкого ухудшения состояния больного и не восстановления чувствительности конечностей в течение суток требуется немедленное хирургическое вмешательство во избежание полного паралича нижней части тела.
Хирургическое вмешательство. Оперирование позвоночника при синдроме конского хвоста, как правило, назначается на вторые сутки после прекращения иннервации конечностей или сбоев работы мочевого пузыря и кишечника. При этом многие врачи утверждают, что чем раньше проведена операция, тем быстрее восстанавливаются утраченные функции.
Повреждения или сдавливания нервных волокон вызванные протрузией или грыжей позвоночника устраняются удалением части тела позвонка (ламинэктомия) или части межпозвонкового хрящевого диска (дискэктомия), затем проводится невролиз (осторожное извлечение или освобождение нервных окончаний из спаек или компрессии мягкими структурами).
Далее следует длительный период восстановления с применением электрических или магнитных физиопроцедур, постепенное возвращение чувствительности конечностей, наладка работы внутренних органов, нормализация двигательных рефлексов, причем двигательные способности восстанавливаются гораздо быстрее, чем деятельность органов малого таза.
Автор: К.М.Н., академик РАМТН М.А. Бобырь
Симптомы болезни
Симптомы обусловлены функциями нервных корешков пучка. Таким образом, синдром образуют следующие нарушения:
- болевой синдром в нижней части спины;
- боли в ногах;
- ослабление мышц;
- нарушения мочеиспускания;
- нарушение моторики;
- сбои в работе органов малого таза;
- половая дисфункция у мужчин.
Вначале развития заболевания появляется боль. Различают два типа болевого синдрома – местный и корешковый. Локальная боль в поясничном отделе имеет тупой оттенок, с тенденцией к усилению при нагрузке. Корешковая боль проявляется прострелами, которые возникают спонтанно при резких поворотах туловища и наклонах. В этом случае резкая боль распространяется по всему пораженному нерву, поэтому она может чувствоваться в ногах и сопровождаться онемением определенных частей тела и моторными нарушениями.
Нарушение моторики при синдроме обусловлено тем, что пучок формируют двигательные и чувствительные нервные волокна. Поражение двигательных волокон проявляется нарушением походки, парезами и параличами ног. Если сдавлены чувствительные волокна, нарушается чувствительность в области паха и в нижних конечностях. Это сопровождается чувством онемения.
При синдроме возможно повреждение вегетативных волокон, что приводит к нарушению функции кожи и волосяных фолликулов, расположенных на нижних конечностях. Пациенты отмечают изменение цвета ног, кожа становится сухой и шелушащейся, волосы выпадают. При этом возможно образование трофических язв на ногах.
Со стороны органов таза чаще всего синдром негативно сказывается на функции мочевого пузыря. Среди симптомов этого нарушения:
- ощущение наполненности пузыря даже после мочеиспускания;
- редкие позывы к мочеиспусканию;
- недержание мочи.
Болезнь часто сопровождается нарушением функции кишечника. Пациенты жалуются на запоры, чувство вздутия живота и повышенный метеоризм.
Среди пациентов мужского пола нередко развивается сексуальная дисфункция, вплоть до полной импотенции.
Диагностика
Предварительно диагноз синдрома конского хвоста выставляется на основании результатов осмотра пациента, истории заболевания, наличия моторных нарушений в нижних конечностях, нарушения чувствительности в области промежности, снижения рефлексов в нижних конечностях
Методы визуализации включают обычную рентгенографию, позволяющие определить дегенеративные изменения или травму. МРТ (в том числе с контрастом) дает возможность диагностировать опухоль, инфекцию, наличие грыж дисков и визуализировать нервные корешки (степень их компрессии). На основе исследований хирург может планировать необходимое лечение.
Но не у всех людей с болью в пояснице и/или болью в ноге и изменениями в функции кишечника или мочевого пузыря есть синдром конского хвоста. Нередко нарушения в мочевом пузыре связаны с инфекцией мочевого пузыря (диагноз может быть поставлен с помощью анализа мочи) или диабетом (можно сделать анализ крови на сахар).
Кроме того, необходимо исключить возможность инфекции или онкологический генез симптоматики. Поэтому необходимо провести расширенные лабораторные исследования такие, как общие анализы крови, биохимия крови, серологические анализы (исключить сифилис или болезнь Лайма).
Вот то, что позволяет достоверно поставить диагноз синдрома конского хвоста:
- История болезни
- Физикальное обследование: позволяет оценить мышечную силу, рефлексы, чувствительность, устойчивость и двигательные способности.
- Лабораторные анализы
- Магнитно-резонансная томография (МРТ) позволяет получить трехмерные изображения позвоночника.
- Миелограмма рентгенологический метод визуализации позвоночника с введением контраста, позволяющий определить давление на спинной мозг или нервы
- Компьютерная томография (КТ).
Постановка диагноза
При синдроме конского хвоста у человека необходима консультация невролога. Диагноз ставится на основании осмотра, проверки рефлекторной деятельности и диагностических обследований. Для исключения органических патологий необходимо сделать рентгенографию позвоночника, а также МРТ поясничного отдела. Это позволит оценить состояние позвонков и исключить опухолевые новообразования и грыжи.
Общая информация
Конский хвост позвоночника представляет собой пучок нервных окончаний, расположенных в нижнем отделе спины. Они отходят от терминального отдела позвоночника. Свое название они получили благодаря удивительному сходству с хвостом лошади. Нервные отростки ответственны за работу толстого кишечника, нормальное функционирование половых органов и выделительной системы.
Спинной мозг заканчивается в районе первого поясничного позвонка, нервы, расположенные ниже (поясничный, крестцовый и копчиковый сегмент) подвержены различным негативным факторам. Любое поражение, независимо от этиологии приводит к появлению клинических симптомов, двигательными расстройствами, дисфункциями внутренних органов.
Наблюдается патологический процесс преимущественно у пациентов среднего возраста, в зоне риска находятся женщины, занимающиеся тяжелым физическим трудом. У детей заболевания диагностируется редко, исключением являются аномалии развития нижней части хребта.
Синдром конского хвоста не является распространенным заболеванием, но наносит тяжелый вред здоровью человека, существенно ухудшает качество его жизни. Лечебными мероприятиями в данной области занимаются нейрохирурги и невропатологи. Именно к ним следует обращаться при появлении первых признаков для осмотра и прохождения комплексного обследования.
Методики лечения
Лечение патологии во многом зависит от причины развития заболевания. Если причиной нарушения является компрессия пучка нервов, лечение начинают со снятия боли. Для этого назначают нестероидные противовоспалительные препараты. При ярко выраженным болевом синдром показаны инъекции кортикостероидов. Врач также назначает препараты для снятия отека и купирования воспаления, что часто сопровождает синдром конского хвоста.
При инфекционном поражении спинного мозга показано лечение антибиотиками. Если причиной синдрома стали органические патологии спинного мозга или позвоночника, показано лечение основного заболевания.
Если патология спровоцирована увеличением размеров грыжи может понадобиться хирургическое вмешательство.
Причинные факторы
Основная причина развития практически любого заболевания позвоночника — его перегруженность, возникающая при подъеме тяжестей, длительном сидении или неправильной осанке.
Существует целый ряд причин, которые вызывают сдавление и поражение терминального нервного пучка, а также заболеваний, приводящих к развитию синдрома.
Окостенение хряща межпозвоночного диска и потеря его амортизирующих свойств наблюдается при остеохондрозе. Нервные окончания сдавливаются жестким соединением и защемляются, что проявляется болью. При отсутствии лечения дегенеративные и дистрофические процессы в межпозвоночных дисках приводят к их пролабированию и развитию тяжелого осложнения болезни – межпозвоночной грыже, которая еще больше сдавливает нервные волокна. Эта патология является наиболее распространенной причиной синдрома.
- Подвывихи позвонков, переломы крестца и копчика обычно сопровождаются повреждением нервных стволов. Образующиеся после травмы гематомы вызывают их компрессию. К этой же группе причин относится ятрогенное травмирование, являющееся осложнением эпидуральной анестезии, нейрохирургической операции или спинальной диагностической пункции.
- Доброкачественные опухоли сдавливают нервные корешки, а злокачественные новообразования прорастают нервные пучки, вызывая их разрушение. Спровоцировать синдром также могут метастазы при злокачественных опухолях других органов.
- Врожденное сужение нижних сегментов позвоночного столба – причина компрессии нервных пучков.
- Спондилез и спондилоартроз – приобретенные деформации позвоночника, обусловленные возрастными изменениями в организме человека.
- Инфекционно-воспалительные процессы — нейроинфекции, остеомиелит и эпидуральный абсцесс. Источником инфекции являются хронические очаги в организме человека: кариес, отит, тонзиллит, синусит, фарингит, фурункулез.
- Спондилолистез – соскальзывание одного позвонка с другого.
- Демиелинизация нервных волокон — последствие рассеянного склероза.
- Патология сосудов, питающих спинной мозг и кровоточащих при некоторых обстоятельствах, может вызвать сдавление нервов.
Поражение спинальных нервов сначала вызывает их раздражение и гипервозбудимость, что сопровождается болью. Постепенно функция нервных стволов ослабевает. Под непрекращающимся воздействием причинного фактора она полностью угасает, что приводит к двигательным и сенсорным нарушениям в зоне иннервации.
Факторы риска, способствующие развитию патологии:
- Пол. У мужчин риск развития синдрома выше, чем у женщин. Это связано с более быстрым изнашиванием хрящевой и костной ткани.
- Травмы. Возникновению патологии способствуют операции на позвоночнике, его травмы, резкие повороты и падения на спину.
- Ожирение. Жировые отложения увеличивают нагрузку на спину, что отрицательно сказывается на состоянии межпозвоночных дисков. У лиц, страдающих ожирением, снижается мышечный тонус, а позвоночник постепенно утрачивает свою гибкость.
- Курение. Токсины нарушают кровоснабжение межпозвоночных дисков и увеличивают риск развития заболевания во много раз.
- Сидячий образ жизни. У офисных работников, водителей и продавцов вероятность появления синдрома намного выше, чем у лиц других специальностей.
- Наследственная предрасположенность — наличие у близких родственников заболеваний позвоночника и периферической нервной системы.
- Подъем тяжестей и вибрация отрицательно воздействуют на позвоночник.
К изучению Искривление позвоночника у взрослых лечение упражнения
Оперативное лечение
В большинстве случаев необходимо проведение декомпрессии пучка нервов спинного мозга оперативными методами. Чем раньше сделана операция, тем благоприятнее дальнейший прогноз.
Наиболее неблагоприятным является случай возникновения парезов и вегетативных нарушений в нижних конечностях. При этом даже оперативное лечение не гарантирует полное восстановление утерянных функций.
Для восстановления двигательной функции после оперативного лечения необходим длительный курс реабилитации. В этот период проводится лечение с помощью физиопроцедур – электростимуляция мышц, массаж и мануальная терапия, лечебные упражнения. Длительность восстановления во многом зависит от степени поражения конского хвоста и может длиться вплоть до полугода.
На время восстановления рекомендовано санаторное лечение.
Признаки развития синдрома
Заболевание может развиваться и протекать с различной интенсивностью и выраженностью симптомов, в зависимости от вида сдавливаемых корешков, их количества и степени сдавливания. Выделяют три формы течения болезни:
- медленно прогрессирующая – синдром развивается постепенно, с легких приступов ишиаса и болей в пояснице. Со временем приступы усиливаются, промежутки между ними сокращаются, появляются сопутствующие симптомы. Полная картина заболевания проявляется через 5-6 месяцев после поражения нервных волокон;
- острая – болезнь возникает внезапно, без предшествующих признаков неврологических нарушений. Максимальная выраженность симптомов проявляется через 3-5 дней, самочувствие резко ухудшается;
- промежуточная – выраженность симптомов нарастает постепенно, болевой синдром имеет периоды ремиссии.
К изучению Болезнь бехтерева (анкилозирующий спондилоартрит): симптомы, прогнозы для жизни, лечение, анализы
Основным признаком кауда-синдрома является сильная боль в спине, отдающая в ягодицы и ноги.
По характеру боли делят на корешковые и местные. Первый тип – это резкая простреливающая боль, охватывающая тот участок, за который отвечает сдавливаемый корешок. При движении тела, а также чихании, кашле, она усиливается, может ощущаться в ногах, крестцовой части, промежности, мочевом пузыре.
Местная боль тупая и глубокая, ощущается она преимущественно в позвоночнике и прилегающих тканях.
Помимо боли, синдром имеет и другие характерные симптомы:
- снижение чувствительности – у пациентов наблюдается онемение ягодичных мышц и бедер, зоны промежности, а также одной или обеих ног от бедер до ступней;
- ослабление ножных мышц – человек с трудом ходит, ему тяжело стоять, стопа не выдерживает нагрузок. Кроме того, нет рефлекторных сокращений стопы и мышц голени при воздействии на сухожилия;
- нарушения в работе мочевого пузыря и толстого кишечника – отмечаются запоры, газы, задержка или недержание мочи;
- эректильная дисфункция – от периодических нарушений до полной импотенции, в зависимости от тяжести поражения.
Лечение злокачественного новообразования конского хвоста спинного мозга
Лечение назначается только после подтверждения диагноза врачом-специалистом. Применяются хирургическое лечение, рентгенотерапия.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Этопозид (противоопухолевое средство). Режим дозирования: в/в капельно, в течение 30-60 мин. в дозе 100 мг/м2/сут. с 1 по 5 день, с повторением циклов каждые 3-4 нед.
- Ифосфамид (противоопухолевое средство). Режим дозирования: в/в капельно, в течение 30 мин в дозе 3-5 г/м2 1 раз в 2 недели.
- Цисплатин (противоопухолевое средство). Режим дозирования: в/в, в виде инфузии в течение 6–8 ч в дозе 50–100 мг/м2 каждые 3–4 нед или 15–20 мг/м2 ежедневно в течение 5 дней каждые 3–4 нед.
Возможные осложнения
При отсутствии своевременного комплексного лечения синдром конского хвоста может стать причиной серьезных нарушений. Качество жизни больного существенно снижается, начинаются необратимые процессы. Самыми распространенными последствиями выделяют:
- Невозможность самостоятельно передвигаться, полная потеря двигательной функции.
- Дивертикул мочевого пузыря, из-за переполнения и отсутствия своевременного опорожнения.
- Инфицирование мочи в результате постоянного застоя, воспалительные процессы в уретре, почках.
- Сильная интоксикация организма, из-за запоров и скопления продуктов гниения в кишечнике.
Поэтому крайне важно при появлении первых признаков недомогания обращаться к врачу, для получения качественной медицинской помощи. Заниматься самолечением или бесконтрольно использовать рецепты народной медицины может быть опасно для здоровья и жизни.
Синдром конского хвоста диагностируется нечасто, но патология относится к категории тяжелых. Она требуется проведения комплексного неврологического осмотра, направления на компьютерную томографию или МРТ, и забор ликвора на анализ. Выявления заболевания является основанием для назначения комплексного лечения, которое включает прием медикаментов, физиотерапию и другие реабилитационные мероприятия. В некоторых случаях требуется экстренное хирургическое вмешательство, предотвращающее необратимые процессы в организме, приводящие к инвалидности.