Синдром карпального канала – совокупность клинических признаков, обусловленных ущемлением и воспалением нервных волокон, проходящих внутри запястного туннеля. Патология проявляется расстройством чувствительности кожи кисти и функциональными нарушениями верхней конечности. Болезнь развивается у лиц, постоянно напрягающих кисть.
Запястный или карпальный туннель предназначен для проведения нервов, сосудов и сухожилий к пальцам кисти и ладони. Канал ограничен костями запястья и карпальной поперечной связкой. Этот туннель является очень узким, особенно там, где находится связка. Такая анатомическая особенность — благодатная почва для развития патологии. Любое сужение запястного канала приводит к нарушению кровоснабжения нервных волокон и их сдавливанию. В результате подобных изменений развивается компрессионно-ишемическая невропатия срединного нерва с характерными клиническими признаками. Патологический процесс формируется постепенно, начиная с нарушения чувствительности и заканчивая моторно-трофическими расстройствами.
Сдавливание, перерастяжение или травматизация кистевого нерва нарушают его питание, что клинически проявляется сенситивными, двигательными и вегетативными симптомами: дрожью, зудом, болью, неконтролируемой подвижностью пальцев и их онемением.
Синдром поражает преимущественно зрелых и пожилых женщин в возрасте 45-55 лет. Патология встречается в основном у лиц, выполняющих постоянную работу руками. Она имеет код по МКБ 10 – G56.0.
Данное заболевание требует обязательного консервативного или оперативного лечения. При его отсутствии необратимо утрачиваются функции кисти, что существенно снижает качество жизни больных. Этим и определяется необходимость раннего выявления синдрома. Дегенеративно-дистрофические процессы и стойкое онемение кисти — тяжелые последствия патологии.
Введение
Кистевой туннельный синдром является наиболее распространенной компрессионной нейропатией верхней конечности. Пациенты, не выполняющие консервативного лечения в дальнейшем, часто нуждаются в хирургическом лечении для устранения или уменьшения симптомов, которые характеризуют заболевание. Первая публикация о запястном канала была выполнена в 1924 году Гербертом Галлоуэем (1). С тех пор были описаны различные разрезы для доступа к карпальной связке и избежать повреждения глубжележащего срединного нерва. Открытая операция по декомпрессии запястного канала по-прежнему является золотым стандартом для освобождения срединного нерва, но жалобы на боли при классическом ладонном разрезе привели к развитию эндоскопических методов. Существует два основных эндоскопических подхода для декомпрессии запястного канала: одно — или двухпортальные методы. В этой главе рассматривается эндоскопическое высвобождение запястного канала с помощью метода дистального однопортального доступа. Этот метод был разработан после сообщений о повреждениях анатомических структур в дистальном отделе поперечной запястной связки. Он позволяет непосредственно визуализировать поверхностную ладонную дугу, срединный нерв и сухожилия сгибателей (2).
Симптоматика
Синдром карпального канала проявляется специфическими клиническими признаками:
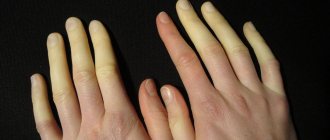
- Изменение чувствительность кисти — самый первый симптом патологии. Парестезии в виде онемения пальцев возникают по утрам. Сразу после пробуждения появляется гипалгезия, гиперпатия или сочетания гипо- и гипералгезии. При этом на одних участках кисти чувствительность может повышаться, а на других — резко снижаться. У некоторых больных онемение пальцев часто сопровождается полной утратой восприятия боли. Пациенты с синдромом жалуются на покалывание, жжение и похолодание кисти. Ближе к полудню эти признаки исчезают, а чувствительность восстанавливается. Появление парестезии может быть спровоцировано выполнением простых действий. По мере прогрессирования синдрома парестезии усиливаются, онемение распространяется практически на всю кисть, появляется боль, ощущение холода или жара на кончиках пальцев. Чувствительность кожи полностью нарушается.
Первоначально она локализуется в зоне иннервации пораженного нерва, а затем распространяется по всей конечности до самого плеча. В зависимости от этиологии симптомы могут быть одно- или двусторонними. Системные заболевания, сопровождающиеся отеками тканей, приводят к сужению канала на обеих руках. Локальные процессы — травмы, артриты, тендиниты поражают нерв с одной стороны. Чаще встречаются односторонние поражения на доминантной руке: у левшей на левой, у правшей на правой.
Второй симптом патологии – жгучая боль, простреливающая в пальцы.- Из-за развития мышечной слабости нарушается двигательная активность кисти. Движения рук становятся ограниченными и нескоординированными: все вещи буквально валятся из рук, которые быстро устают. Больные не могут взять и удержать предмет в руке, выполнить мелкие целенаправленные действия — застегнуть пуговицы, завязать шнурки, воспользоваться столовыми приборами. В первую очередь расстраивается функция хватания и удерживания, снижается сила захвата, появляется неточность в движениях кистью. Эти патологические явления ухудшают качество жизни больного. Мышечная слабость и онемение мешают трудовой деятельности, снижая работоспособность. Постепенно развиваются атрофические процессы в мышцах, кисть деформируется.
- Признаки поражения вегетативной нервной системы – похолодание кисти, акроцианоз, бледность кожи и ее утолщение на ладони, дисгидроз, ломкость и расслаивание ногтей, нарушение координации движений. Из-за неприятных ощущений в кисти дискомфорт усиливается, особенно по ночам, возникает бессонница.
Снять симптомы и кратковременно облегчить состояние больным помогает легкая гимнастика пальцами и кистью, восстанавливающая нарушенное кровоснабжение. Пациенты растирают и разминают кисть, изменяют положение руки, встряхивают и взмахивают ею. Дискомфорт ненадолго исчезает, если руку опустить вниз и слегка подвигать пальцами.
Отличительным признаком патологии, позволяющим с легкостью проводить дифференциальную диагностику со схожими процессами, является сохранение функций мизинца. При синдроме карпального канала пятый палец кисти не поражается.
Синдром карпального канала – вялотекущий патологический процесс, не угрожающий жизни больного и имеющий благоприятный прогноз на выздоровление, но приводящий в отдельных случаях к ограничению двигательной активности пораженной конечности. Только правильное и своевременное лечение вернет больного к полноценной жизни. При отсутствии медицинской помощи срединный нерв постепенно атрофируется, в кисти начнутся необратимые процессы, которые в итоге закончатся ее полной обездвиженностью.
Методика операции
Укладка пациента
Пациент лежит на спине, запястье находится в нейтральном положении. Размечается операционное поле. Две начальные линии разрезов: одна линия проводится по продольной ладонной, а другая поперечная по оси отведенного первого пальца. В точке пересечения этих двух линий в проксимальном направлении выполняется разрез длиной 1,5 см. Дополнительным ориентиром для точки доступа к карпальной связке является место касания кончика 4го пальца при его сгибании в пястно-фаланговом и проксимальном межфаланговом суставах. В дистальном отделе предплечья проводятся две дополнительные продольные линии: первая – по наружному краю сухожилия локтевого сгибателя кисти, а вторая вдоль сухожилия длинной ладонной мышцы. Средняя точка между этими линиями обозначена буквой » x » для установки канюли эндоскопа между срединным нервом и локтевым нервно-сосудистым пучком (рис. 1).
Методика операции
Проводится рассечение кожи в размеченной области. крючками Рагнелла разводятся края раны, отводя ладонную фасцию от лежащего под ней сосудисто-нервного пучка. Ладонная фасция рассекается продольно, чтобы обнажить среднее ладонное клетчаточное пространство. Затем визуализируется срединный нерв, поверхностная ладонная дуга и карпальная связка (рис. 2).
Крючки перемещаются глубже таким образом, чтобы отвести ладонную фасцию. Затем под карпальную связку вводится москит или узкий зажим в направлении точки “x” в дистальном отделе предплечья (ранее размеченной маркером), формируя пространство канюли. Затем под запястье укладывается валик, чтобы разогнуть кисть для введения обтуратора. Он вводится между двумя линиями, отмеченными на предплечье (рис. 3).
При введении, наконечник обтюратора должен все время упираться в нижнюю поверхность карпальной связки, чтобы не повредить структуры карпального канала (нерв и сухожилия). Далее вводится канюля, как только ее кончик канюли прощупывается под кожей в точке “x”, обтуратор удаляется, а канюля остается на месте с прорезью, обращенной слегка в локтевую сторону. Стандартный эндоскоп диаметром 4 мм 30 градусов вводится через канюлю (рис. 4 А, Б).
Если все выполнено правильно, мы увидим карпальную связку (рис. 5). При вращении канюли в латеральную сторону визуализируется срединный нерв (рис. 6).
рис 5. рис 6.
После того, как мы проверили правильное размещение канюли, она снова поворачивается в локтевую сторону (медиальную). После получения четкого изображения карпальной связки эндоскоп удаляется и к его кончику с помощью фиксирующего устройства крепится лезвие (Рис. 8). Карпальная связка рассекается путем продвижения лезвия под прямой с эндоскопической визуализацией через канюлю от дистального отдела к проксимальному (Рис.9 А, Б).
рис 8. рис 9.
Рассечение карпальной связки считается завершенным, когда лезвие пальпируется через кожу в дистальном отделе предплечья. Затем лезвие удаляется и вводится эндоскоп для визуализации рассеченных краев запястной связки. (рис. 10). Срединный нерв и сухожилия сгибателей также должны визуализироваться, при вращении канюли. Далее все инструменты удаляются из канала, выполняется гемостаз, рана зашивается и накладывается асептическая повязка.
Гимнастика в профилактике болезни
Физические упражнения подходят больше для профилактики туннельного синдрома, которые можно выполнять в домашних условиях
. Делать упражнения рекомендовано перед началом работы, что поможет предотвращению травмирования. Дома можно выполнять такую гимнастику для рук:
Выполнение упражнения 1 – Руки в прямом положении впереди, ладони повернуты на себя вертикально. Сохранять позу на протяжении пяти секунд.
Выполнение упражнения 2 — Руки в прямом положении перед собой, пальцы расслаблены. Выдержать на протяжении десяти секунд.
Выполнение упражнения 3 – Руки перед собой, ладони согнуты в кулак. Сгибать запястья вниз, не разжимая кулаки. Выдержать на протяжении пяти секунд.
Выполнение упражнения 4 – Руки поставлены по линии туловища, при этом выполняются потряхивания кистями.
Упражнения может подобрать врач индивидуально.
Результаты
С момента развития эндоскопических методик рассечения запястной связки в литературе по хирургии кисти появилось множество статей, сообщающих о результатах, исходах и осложнениях этих методик. Энтузиасты подчеркивают более низкий послеоперационный уровень рецидивов, улучшение функциональных результатов в краткосрочной перспективе и сокращение периода нетрудоспособности. Оппоненты акцентировали внимание на более высокой частоте осложнений, возникающих при эндоскопической технике, особенно при освоении методики операции. Доктор Мирза опубликовал статью о 280 случаях эндоскопической операции с использованием вышеописанной методики. Средняя сила хвата практически равнялась предоперационным значениям через 1 месяц после операции, и пациенты возвращались к работе в среднем через 14 дней. Ни один пациент не сообщал о болезненности в области рубцов [2]. С тех пор было проведено несколько проспективных рандомизированных исследований, сравнивающих открытое и эндоскопическое рассечени карпальной связки. Трамбл и соавторы выполнили многоцентровое рандомизированное сравнительное исследование однопортальной методики Эйджи и традиционного открытого дотсупа [3]. Они обнаружили, что пациенты, после эндоскопической операции, имели лучшие функциональные результаты в первые три месяца после операции и быстрее возвращались к работе. Другие рандомизированные (случайная выборка) исследования показали сходные результаты и возвращение к работе через 2 недели в обеих группах пациентов [4,5]. Кроме того, в некоторых статьях сообщалось о более частых рецидивах у пациентов, после эндоскопической операции, что отрицало положительный эффект более быстрого возвращения к повседневной жизни. В 2004 году был опубликован мета-анализ 13 рандомизированных контролируемых исследований [6]. Проведенное исследование подтвердило вывод о том, что у пациентов, оперированных эндоскопическими методами, чувствительность рубцов и сила хвата были лучше. Они также обнаружили более высокую частоту обратимых повреждений нервов среди этих пациентов. Результаты с точки зрения боли и возвращения к работе были неубедительными [6].
Причины
Любые факторы, вызывающие сужение канала запястья или его опухание либо задержку жидкости, могут стать причиной развития запястного синдрома. Среди множества возможных причин следующие:
— гормональные изменения;
— ожирение;
— сахарный диабет;
— акромегалия – увеличение костей вследствие нарушения функции гипофиза;
— снижение активности щитовидной железы;
— почечная недостаточность;
— алкоголизм;
— амилоидоз – отложение аномальных белков в тканях и органах;
— ревматоидный артрит и подагра;
— болезнь Педжета – хроническое заболевание костей, при котором кости утолщаются и деформируются;
— опухоли – липомы (жировики), ганглии (наполненные жидкостью кисты, образовавшиеся в сухожильных влагалищах), деформация запястий после переломов;
— использование ручных виброинструментов.
Осложнения
Частота зарегистрированных осложнений при использовании эндоскопической техники колеблется от 0,2% до 5% [7]. Однако многие из наиболее серьезных осложнений возникли на ранних стадиях развития эндоскопической техники и были устранены изменениями в конструкции аппаратуры. Оригинальная методика доктора Agee привела к нескольким случаям рассечения нервов [8]. С тех пор форма лезвия была изменена и проведено большое многоцентровое испытание с использованием нового устройства. Установлено, что частота осложнений составляет 1,8% [9]. Из-за неполной визуализации карпальной связки доктор Чоу изменил свою оригинальную трансбурсальную технику на экстрабурсальную точку доступа. Доктор Нэгл сравнил эти два метода и обнаружил, что частоту осложнений 11% при использовании оригинальной методики удалось снизить до 2,2%, как только была выбрана новая точка доступа [10]. Повреждение анатомических структур в дистальном отделе карпальной связки привело Мирзу к разработке однопортальной методики, позволяющей непосредственно визуализировать поверхностную ладонную дугу, срединный нерв и сухожилия сгибателей. Во время своего раннего опыта Мирза сообщил о двух случаях преходящей нейропраксии локтевого нерва. После перепроектирования инструментария в более позднем докладе о 475 пациентах был выявлен один случай рефлекторной симпатической дистрофии и одна транзиторная нейропраксия [11]. В литературе имеются различные сообщения о дополнении эндоскопического рассечения запястной связки открытым методом. На сегодняшний день наиболее распространенными осложнениями при эндоскопическом рассечении карпальной связки считаются:
1) Повреждение срединного нерва: Dheansa и Belcher сообщили о двух случаях повреждения срединного нерва с использованием оригинальной методики Agee у пациентов под наркозом [12].
2) Травма локтевого нерва: случаи рассечения локтевого нерва были зарегистрированы при использовании двухпортального доступа Чоу
3) Повреждение пальцевых нервов: они варьируются от преходящей пальцевой нервной нейропраксии до полной потери чувствительности [15].
4) Травма поверхностной ладонной дуги [16].
5) Повреждение сухожилий сгибателей.
6) Неполное пересечение карпальной связки, приводящее к рецидиву и повторной операции [7].
Подводные камни
К настоящему времени в нашей практике было предпринято более 40 попыток однопортального эндоскопического рассечения карпальной связки по методике доктора Mirza. Чтобы избежать осложнений, введение тупоконечного зажима, элеватора и рассекающей канюли под связку всегда выполняется мягко и без усилий. Если в какой то момент операции мы встречаем значительное сопротивление, то принимается решение о переходе к открытой методике рассечения. Мы также активно ищем и выделяем возвратную двигательную ветвь, чтобы убедиться, что она не подвергается повреждения. Кроме того, при введении рассекающей канюли в дистальный отдел предплечья необходимо соблюдать осторожность, чтобы избежать ее сдавливания (возвратной двигательной ветви). В настоящее время процент открытых операций в случае неудачи введения инструмента при эндоскопии составляет примерно 20%. Строго следуя этим рекомендациям, мы до сих пор не имели никаких осложнений.