Защемление нервов может произойти не только в области шеи, поясницы или конечностей. В некоторых случаях неврологические боли возникают в паху. Это довольно редкий симптом, однако он отмечается у части пациентов. В области паха проходят ветви нервов, располагающихся в области поясницы и крестца. Здесь расположены окончания подвздошно-пахового нерва. Он редко бывает подвержен сдавлению. Однако при некоторых патологиях и травмах наблюдается ущемление этого участка периферической нервной системы. Это сопровождается хронической болью, а иногда и чувством онемения.
Анатомическое строение
Подвздошно-паховый нерв начинается в области поясницы. В зоне паха он разветвляется на 2 части. Одна из них иннервирует бедро. Вторая — называется паховой ветвью. Дальнейшее продолжение этого нервного окончания зависит от пола человека:
- У мужчин паховая ветвь проходит через семенной канатик и заканчивается в мошонке.
- У женщин паховая ветвь выходит в области маточной связки и заканчивается в области больших половых губ.
Паховая ветвь отвечает за иннервацию следующих органов:
- мускулатуры и кожи ануса;
- анального сфинктера;
- наружных половых органов;
- мышц промежности;
- сфинктера мочевого пузыря.
Подвздошно-паховый нерв влияет на ощущения во время полового акта, на процесс дефекации и мочеиспускания. Его работа регулируется вегетативной нервной системой.
При некоторых патологиях происходит сдавление нерва, которое сопровождается хронической ноющей болью.
Лечение
Медикаментозная терапия
Медикаменты применяются для купирования болевого синдрома. Обычно болевой приступ длится 2-5 минут. Но из-за его интенсивности больному кажется, что его продолжительность намного больше.
Если боль вызвана давлением мышечной ткани на нервные окончания, то целесообразно принять спазмолитики. НПВС — эту группу препаратов применяют для снятия отечности, воспаления уменьшения боли. Курс приема короткий — 3-5 дней.
Медикаменты с мочегонным эффектом назначают для снятия отечности. Репаранты — назначаются для улучшения и ускорения восстановления нервных волокон. Даже после купирования боли нужно обратиться к доктору и выяснить её причину.
Физиотерапия
Физиотерапевтические процедуры необходимы для прогревания суставов и сухожилий. Чаще всего применяют следующие процедуры:
- электро- и фонофорез;
- магниотерапия;
- УВЧ;
- горячие ванны;
- обертывания;
- наложение шины;
- аппликации.
Массаж стоит отдельным пунктом физиотерапии. Его чаще всего назначают для лечения невралгии. Процедура направлена на снятие защемления и уменьшения воспалительного процесса.
Однако учтите, что все процедуры должны проводиться только под контролем лечащего доктора.
Гимнастика при воспалении срамного (полового) нерва
Гимнастика направлена на улучшение кровотока в воспаленном участке. Начинают с обычной прогулки пешком. Зачастую в первые дни ходьбы может ощущаться боль, однако её нужно преодолеть и пройтись хотя бы 10-15 минут медленным шагом.
Как только состояние пациента улучшится, нужно переходить к гимнастике. Основные упражнения:
- Лечь на пол (или другую твердую поверхность), выдохнуть, согнуть ноги в коленях и обхватить их руками, на вдохе слегка приподняться и дотронуться лбом до колен.
В таком положении задержаться на несколько минут, затем расслабиться, полностью выпрямиться и отдохнуть минуту. - Медленно сесть на пятки, руки выпрямить вперед и потянуться к полу, держа спину ровно.
- Лечь на пол, ноги поставить на стенку и согнуть под прямым углом, ягодицы слегка оторвать от пола (буквально на несколько сантиметров) и задержаться в таком положении на 10 минут.
- Стать прямо, но при этом ноги немного согнуть в коленях, спину выпрямить и наклонить вперед на несколько градусов, ладонями упереться в бедра и начать давить — таким образом растягиваются поясничные позвонки.
- Сесть на пол, ноги полностью выпрямить, а руки завести за голову и скрепить замком, медленно лечь на спину и начать поднимать ноги как можно выше и при этом развести по сторонам, задержаться в таком положении на 2 минуты.
Радикальные методы
Врачи стараются лечить болезнь консервативными способами. Однако в некоторых случаях приходится прибегать к хирургическому вмешательству, которое чаще всего включает в себя разрушение пораженного нерва или нейтрализацию давления на нерв.
Применяют радикальные методы в следующих случаях:
- отсутствие положительных результатов после консервативного лечения;
- быстрое прогрессирование недуга;
- наличие серьезных двигательных и чувствительных контрактур;
- появление опухолей.
Народные рецепты
Эффективные рецепты:
- Взять луковицу среднего размера, очистить, мелко нарезать и отварить в стакане молока в течение 5 минут. Готовый отвар процедить и выпить стакан молока за три раза. Курс лечения — семь дней.
- Взять 50 г чабреца и отварить его в стакане воды. Отвар остудить и вымочить в нем марлевую повязку. Приложить к пораженному участку и утеплить. Оставить компресс на ночь.
- Натереть на мелкой терке 100 г хрена, отжать с него сок, вымочить в соке марлю и снова приложить к воспаленной области. Утеплить и оставить минимум на 5-6 часов, а лучше на ночь.
Этот способ лечения не может быть самостоятельным, он идет в комплексе с традиционной терапией. Перед применением любого народного средства при невралгии необходимо проконсультироваться с доктором.
Причины защемления нерва
Отчего происходит защемление нерва? Чаще всего паховая ветвь сдавливается после операций по поводу грыжи. Во время хирургического вмешательства врач ушивает грыжевое отверстие. При этом нередко повреждаются нервные ветви. Кроме этого, после операции образуется рубцовая ткань, которая может сдавливать нерв.
Существуют и другие факторы, которые могут вызвать нейропатию (защемление нерва):
- переломы таза;
- тяжелые роды;
- опухоли паховой области;
- спазмы анального сфинктера;
- патологии круглой связки матки;
- варикоцеле;
- гипертонус тазовых мышц;
- опоясывающий герпес;
- верховая езда;
- длительные поездки на велосипеде.
Паховая область анатомия . МЦПК Русаков В.И. 1997
Паховая область имеет форму прямоугольного треугольника. Границами ее являются: снизу—пупартова связка, сверху—линия, соединяющая правую и левую передние верхние ости подвздошных костей, а с внутренней стороны—наружный край прямой мышцы живота (рис. 39) .
Паховая область анатомия . МЦПК Русаков В.И. 1997
В паховой области имеются следующие слои: кожа, подкожная клетчатка, поверхностная фасция, глубокая фасция, апоневроз наружной косой мышцы, внутренняя косая мышца, поперечная мышца живота, поперечная фасция, предбрюшинная жировая клетчатка и брюшина.
Волокна апоневроза наружной косой мышцы живота идут сверху снаружи вниз и внутрь. Нижний утолщенный край апоневроза как бы натягивается между передней верхней осью подвздошной кости и лобковой костью. Он подворачивается книзу и назад и образует желоб, который представляет собой самостоятельное анатомическое образование, именуемое паховой (пупартовой) связкой. Апоневроз наружной косой мышцы живота и пупартова связка бывают плотными и прочными. Но-могут быть слаборазвитыми, разволакнивающимися.
Более плотный апоневроз—у женщин. Наружный край паховой связки прикрепляется к верхней передней ости подвздошной кости, а внутренний расщепляется и образует две ножки: внутреннюю (верхнюю) и наружную (иижшою). Внутренняя ножка прикрепляется к лонному сочленению, а наружная к лонному бугорку лобковой кости.
Между ножками образуется треугольное пространство, наружный край которого ограничен дугообразно идущими пучками апоневроза, которые называются межножковыми пучками (рис. 40). Это треугольное пространство называют поверхностным кольцом пахового канала. Через него из пахового канала у мужчин выходит семенной канатик, а у женщин —круглая связка матки. Размеры поверхностного пахового кольца колеблются в пределах 2—3X1—2 см. Принято считать, что нормальное паховое кольцо пропускает лишь кончик указательного пальца.
Паховая область анатомия . МЦПК Русаков В.И. 1997 2
Нижние края внутренней косой и поперечной мышц живота прилежат к паховой связке, оставляя лишь пространство для семенного канатика у мужчин или круглой связки матки у женщин. Это пространство, в котором проходит семенной канатик или круглая связка матки, называют паховым промежутком или (что не совсем верно) паховым каналом. Канал появляется лишь при образовании грыжи.
Паховый промежуток идет по направлению пупартовой связки от внутреннего (глубокого) пахового кольца до поверхностного. Стенками пахового промежутка являются: передняя—апоневроз наружной косой мышцы, задняя—поперечная фасция, верхняя—края внутренней косой и поперечной мышц, нижняя— пупартовая связка (рис. 41). У мужчин паховый промежуток короче и шире, у женщин — длиннее и уже.
Паховая область анатомия . МЦПК Русаков В.И. 1997 3
Приведенные анатомические особенности строения паховой области у мужчин и женщин расшифровывают более частое образование паховых грыж у мужчин, у которых слабее, чем у женщин, апоневроз наружной косой мышцы живота, менее совершенны внутренняя косая и поперечная мышцы и шире паховый промежуток (канал), содержащий более массивное образование (семенной канатик).
Расшифровку более частого образования паховых грыж у мужчин дополняют еще два обстоятельства: мужчины чаще выполняют тяжелую физическую работу и могут являться обладателями некоторых болезней (способствующих появлению грыж), которыми женщины не болеют вовсе (аденома простаты, фимоз) или болеют чрезвычайно редко (стриктуры уретры).
Для полного представления о паховых грыжах, об их появлении .и развитии необходимо знать анатомию передней брюшной стенки со стороны брюшной полости. В нижнем отделе внутренней поверхности передней брюшной стенки от пупка книзу идет пять складок брюшины (рис. 42), между которыми располагается шесть ямок — с каждой стороны по три ямки.
Паховая область анатомия . МЦПК Русаков В.И. 1997 4
По средней линии от мочевого пузыря до пупка располагается срединная пупочная складка (plica urabilicalis mediana), в которой находится облитерированный мочевой проток. Латеральнее располагается парная складка (медиальная пупочная складка—plica umbilicalis media), образующаяся по ходу облитерированных пупочных артерий; еще латеральнее имеется вторая парная складка, покрывающая нижние надчревные сосуды, атеральная пупочная складка (plica umbilitcalis lateralis).
Внизу между срединной и медиальной пупочными складками образуется надпузырная ямка (fossa supravesicalis). Здесь могут брать начало очень редкие так называемые надпузырные грыжи. Между медиальной и латеральной складками находится средняя паховая ямка (fossa inguinalis medialis), которая , в сагитальной плоскости соответствует положению поверхностного пахового кольца. В области средней паховой ямки берут начало прямые паховые грыжи, идущие прямо в поверхностное кольцо пахового канала (рис. 43).
Паховая область анатомия . МЦПК Русаков В.И. 1997 5
Кнаружи от латеральной пупочной складки располагается латеральная ямка брюшины (fossa inguinalis lateralis), соответствующая внутреннему кольцу пахового канала. Здесь в толщу брюшной стенки, а затем в паховый канал проходит семенной канатик или круглая связка матки. В области латеральной ямки (внутреннего пахового кольца) начинает формироваться косая паховая грыжа. Грыжевый мешок в процессе развития грыжи проходит через паховый промежуток, превращая его в канал, выходит через поверхностное паховое кольцо под кожу, а затем опускается в мошонку.
Эмбриологические и анатомические данные показывают, что паховые грыжи бывают прямыми и косыми, а косые паховые грыжи—врожденными (при незаращении брюшинно-пахового отростка) и приобретенными (рис. 44).
При косых паховых грыжах грыжевый мешок совершает путь от глубокого пахового кольца, через паховый канал под кожу у корня мошонки и может при благоприятных для развития грыжи условиях опуститься в мошонку, образуя пахово-мошоночную грыжу.
Врожденные грыжи обнаруживаются сразу после рождения или в первые годы жизни, приобретенные развиваются чаще всего у взрослых людей. Понятно, что у больных с врожденными грыжами с момента рождения имеется сформировавшееся «выпячивание» брюшины, которое превращается в грыжевый мешок при первом проникновении в него элементов содержимого брюшной полости.
Паховая область анатомия . МЦПК Русаков В.И. 1997 6
Приобретенные грыжи проходя все стадии развития от расширения пахового кольца до полной грыжи. Пахово-мошоночные грыжи встречаются редко, и лишь у пожилых мужчин: больные рано обращаются к врачу и своевременно избавляются от грыжи в ранней стадии заболевания.
Встречаются и так называемые комбинированные грыжи:
- 1) прямая и косая паховые грыжи,
- 2) прямая паховая грыжа и надпузырная,
- 3) косая и прямая паховые грыжи и надпузырная грыжа.
Двойные паховые грыжи (косая и прямая) описаны Н. А. Куковеровым (1928), Н. И. Кукуджановым (1949) и другими. Аналогичное наблюдение было и в нашей клинике. Грыжевые мешки в таких случаях разделяются между собой нижней надчревной артерией.
Определенное практическое значение имеют и редкие межуточные или параингвиналъные грыжи:
- 1) пред брюшинная грыжа—грыжевый мешок располагается между брюшиной и поперечной фасцией; грыжевый мешок может иметь различное направление,
- 2) внутристеночная грыжа—грыжевый мешок частично проходит паховый канал и располагается под апоневрозом наружной косой мышцы или между внутренней и поперечная мышцами живота,
- 3) поверхностная паховая грыжа—грыжевый мешок выходит из поверхностного кольца паховбго капала и располагается под кожей над апоневрозом наружной косой мышцы живота или спускается на бедро и промежность. Разновидности, околопаховых грыж поясняет рисунок 45.
Паховая область анатомия . МЦПК Русаков В.И. 1997 8
Предбрюшинные грыжи часто имеют два кармана, один иа которых идет в паховый канал. Предрасполагающими моментами к образованию предбрюшинных паховых грыж являются высокий паховый промежуток, очень узкое и неподатливое поверхностное кольцо пахового канала, рыхлость окружающих тканей и врожденные выпячивания брюшины (Е. П. Березина, 1947; В. С. Маят, 1947; Н. И. Кукуджанов, 1949).
Предбрюшинные грыжи, так же как и интерстициальные, чаще всего распоз-. наются во время операции при ущемлении. Однако есть основание согласиться с Ficai и соавт. (1970) и с А. М. Лохиным (1971) , которые доказывают возможность предоперационного распознавания этого вида грыж.
К чрезвычайно редким паховым грыжам относится осумкованная грыжа (hernia encystica), впервые описанная в 1833 году Cooper. Развитие грыжи Купера связано с неполным заращением брюшинно-пахового отростка, который на протяжении разделяется перегородкой.
При образовании грыжи формируется двойной мешок: внутренний и наружный. Внутренний мешок при развитии грыжи как бы инвапшируется в проксимальный отдел незаращенного брюшинно-пахового отростка. Поэтому понятно, что внутренний грыжевый мешок покрыт серозной оболочкой с двух сторон. Содержимым наружного грыжевого мешка является внутренний грыжевый мешок вместе с выпавшими в него органами (рис. 46).
Паховая область анатомия . МЦПК Русаков В.И. 1997 9
Существует два вида грыж Купера:
- 1) hernia encystica testicularis—формируется по типу тестикулярной грыжи, когда в наружном грыжевом мешке находится яичко;
- 2) hernia encystica funicularis—формируется по типу канатиковой грыжи. На дне внутреннего мешка может быть отверстие, и тогда оба мешка сообщаются с брюшной полостью.
Знание приведенных редких форм паховых грыж предупреждает диагностические ошибки и ошибки при выполнении операции.
Симптоматика
Очень часто бывает сложно диагностировать нейропатию подвздошно-пахового нерва. Симптомы патологии обычно выражены слабо. У пациентов отмечаются следующие признаки заболевания:
- хронические ноющие боли в тазовой области;
- неприятные ощущения в анальном отверстии;
- недержание мочи;
- ощущение инородного тела в паху, а также жжение и покалывание;
- онемение кожи гениталий;
- болезненность во время полового акта и мочеиспускания;
- запоры.
У женщин отмечаются следующие симптомы защемления подвздошно-пахового нерва:
- зуд в области половых органов;
- жжение при мочеиспускании.
По этой причине пациентки часто принимают нейропатию за воспалительное гинекологическое заболевание.
Причины ущемления полового нерва и его лечение. Невралгия срамного нерва у мужчин симптомы
Отличается ли срамной (половой) нерв и его повреждения от схожей патологии в других «регионах» организма?
Да, характер патологии отличен уже тем, что половой нерв обслуживает срамную область – зону гениталий, строение которых у мужчин и женщин различно. Сразу приходят на ум слова одного очень сосредоточенного мальчик из фильма «Детсадовский полицейский», которыми он останавливал каждого входящего в дверь детского сада: у мальчиков – пенис, у девочек – вагина.
У мужчин в понятие наружные половые органы входит гораздо больше структур и по количеству, и по объёму, и по занимаемой площади, посему срамной нерв имеет более сложное и разветвлённое строение, у женщин же ввиду большей «компактности» наружных гениталий его длина значительно меньше.
Половой нерв – парная структура, образуемая с обеих сторон тела также парными ветвями крестцовых спинномозговых (спинальных) нервов, обеспечивает иннервацию органов, имеющихся у обоих полов: промежность, сфинктеры мочевого пузыря и прямой кишки, а также поднимающую задний проход мышцу, а вот далее начинаются отличия в строении: у женщин он обеспечивает чувствительность и вегетатику больших и малых половых губ и клитора, у мужчин – те же функции в отношении пещеристых тел полового члена и мошонки.
На фото желтым выделена та самая болезненная зона у женщин
Причины развития
Основной этиологический фактор, который может спровоцировать половую нейропатию – это защемление срамного нерва, происходящее в канале Алкока. Именно в связи с этим специалисты именуют болезнь как «синдром канала Алкока».
Недуг может прогрессировать из-за образования грыжи либо травмирования паховой зоны. Поражение пахово-подвздошного нерва – это результат того, что начинают формироваться мышечные рубцы. Как правило, это происходит после травмы или проведенного хирургического вмешательства.
Также нейропатия может развиться в результате следующих факторов:
- затяжная родовая деятельность;
- наличие переломов тазовых костей;
- гипертонус грушевидной железы;
- герпес;
- напряжение запирательной внутренней мышцы;
- наличие злокачественных новообразований в области малого таза;
- спазм мышц, которые расположены в заднем проходе;
- повреждения нервов из-за катания на велосипеде или на лошади.
Определить точно, имеется ли патология, поможет обследование. Для этого необходимо обратиться к врачу-неврологу, он назначит диагностические мероприятия для того, чтобы установить диагноз.
Определение заболевания
Тазовая невралгия — это защемление нерва в тазобедренном суставе. При таком состоянии защемляется нерв, который находится между костями, связками и сухожилиями, что и порождает сильный болевой синдром.
Иногда боль продолжается на протяжении всего нескольких минут, а иногда и затягивается и на 2-3 дня. Патология развивается как у мужчин, так и у женщин. Опасность заключается в том, что под этим заболеванием могут маскироваться другие недуги. Поэтому и лечение проводится неверное.
Код заболевания по МКБ-10: М79.2. К тазовой невралгии относят и аноректальную невралгию. Это воспаление нервов в области копчика и заднего прохода, а также в области промежностей. Воспалительный процесс сопровождается острой болью. Также разновидностью тазовой невралгии является и невралгия полового нерва.
Основные симптомы
Симптоматика нейропатии разнится. Основной симптом — это изменение функции органов, которые находятся в тазу. У человека может присутствовать нарушение чувствительности, либо проблемы с вегетатикой.
Причем изменение чувствительности может сопровождаться ярко выраженным болевым синдромом, а что касается вегетатики — будут присутствовать нарушения функции желез и прочих структур, которые состоят из гладкомышечных волокон.
Нарушения трофики эпидермиса мошонки, промежности, зоны возле анального отверстия также являются симптомом того, что могло произойти ущемление.
Рассмотрим симптомы патологии:
- нарушение функции половых органов;
- чувство ощущение инородных тел в зоне паха;
- неприятные ощущения в области паха – чувство жжения, сильный зуд;
- боль, которая носит ноющий характер – в области таза;
- чрезмерная чувствительность эпидермиса в паховой зоне;
- после мочеиспускания у больного возникает дискомфорт, сопровождающийся болью;
- могут присутствовать ложные позывы к опорожнению мочевого пузыря.
Реже при патологии можно отметить следующую симптоматику:
- запоры;
- болезненность при коитусе;
- чувство, будто мышцы промежности онемели.
Специалистами также было установлено, что болезнь способствует усилению тревожности, а в некоторых случаях даже является причиной депрессивных состояний. Как сопутствующее заболевание патологию также может сопровождать болезнь Альцгеймера.
Лечение при защемлении нерва в пояснице что нужно знать
К
ак известно, точного определения причин и симптоматики заболевания не существует, поскольку медицинские специалисты еще не пришли к общему мнению.
Источник: //medspina.ru/nevralgiya/nejropatiya-polovogo-nerva.html
Осложнения и прогноз
В большинстве случаев врачам удается устранить сдавливание подвздошно-пахового нерва. Лечение приводит к исчезновению боли и дискомфорта. Однако благоприятный прогноз возможен лишь в том случае, если пациент своевременно обратился к врачу. Осложнением запущенной формы нейропатии является хронизация процесса. При этом возникают стойкие расстройства половой функции, частое недержание мочи. Больные страдают от хронических запоров. В таких случаях показано хирургическое лечение нейропатии, которое требует длительного восстановления после операции.
Как распознать защемление седалищного нерва и что с этим делать
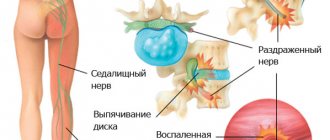
Седалищный нерв — самый длинный нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
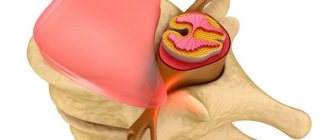
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
- Делать холодные компрессы. Их можно использовать в первые день‑два после того, как случилось защемление седалищного нерва. Прикладывайте грелку с холодной водой или завёрнутый в тонкую ткань пакет со льдом (замороженными овощами) к болезненной области на 20 минут несколько раз в день.
- Делать тёплые компрессы. Их разрешено применять через 2–3 дня после первого приступа. Приложите к пострадавшему месту грелку с горячей (но не обжигающей) водой на 10–15 минут. Повторяйте несколько раз в течение дня по мере необходимости. Чтобы снизить боль, можно попробовать чередовать холодные и тёплые компрессы.
- Принять безрецептурное обезболивающее. Например, на основе ибупрофена.
- Больше двигаться. Первое желание, которое возникает при ишиасе, — присесть или полежать, но это плохой вариант. Неподвижность усиливает раздражение нерва. А вот движение, напротив, помогает избавиться от защемления.
- Регулярно делать упражнения на растяжку нижней части спины и бёдер. Это самый простой способ. Упражнений существуют десятки, выберите те, от которых становится легче именно вам. Попробуйте прогибаться в пояснице, выдвигая грудную клетку вперёд, а плечи отводя назад.
- Делайте растяжку «бабочка»: сядьте на пол, согнув колени так, чтобы ступни плотно прижимались друг к другу; максимально прижмите бёдра к полу и медленно наклоняйтесь вперёд, стараясь лечь на ноги грудью.
- Выполняйте скручивания позвоночника: ноги на ширине плеч, таз неподвижен, корпус разворачивается влево и вправо так далеко, как возможно. Вы должны ощутить, как тянется спина в районе поясницы — именно такие движения помогут облегчить боль.
- Повисите на турнике при максимально расслабленных мышцах ног и туловища.
Источник: https://Lifehacker.ru/zashhemlenie-sedalishhnogo-nerva/
Диагностика
Чтобы выявить нейропатию подвздошно-пахового нерва, врачи назначают УЗИ-обследование. При наличии патологии определяется ухудшение кровотока в половой артерии. Этот сосуд обычно сдавливается вместе с паховой ветвью.
Надежным методом диагностики является блокада нерва. Пациенту вводят в пораженный участок раствор анальгетиков и кортикостероидов. Если после этого неприятные ощущения проходят, то это значит, что причиной боли было сдавливание пахового нерва. В этом случае больному назначают курс лечения.
Диагностические методики
Диагностикой и лечением неврита ППН занимается невропатолог. Диагностический процесс начинается с внешнего осмотра и опроса пациента с целью выяснения клинической картины патологии. Врач проверяет динамические качества нижней конечности, одновременно опрашивая больного – это помогает уточнить диагноз.
При напряжении мускулатуры брюшного пресса, разгибании и отведении тазобедренного сустава усиливается боль в паховой области, иррадиирующая в верхневнутреннюю поверхность бедра, а при сгибании и приведении она уменьшается. При пальпации выявляется зона наиболее резкой болезненности, расположенная на один поперечный палец внутрь от передней верхней ости подвздошной кости. Именно здесь через наружную мышцу живота проходит ветвь ППН.
В дальнейшем больной направляется на обследование с помощью специальной диагностической аппаратуры – магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ), ультразвуковое исследование (УЗИ). Данные этих обследований помогают обнаружить места и причины компрессии нерва, исходя из наличия воспалительных процессов в близлежащих тканях, нарушения кровотока в них, и поставить точный диагноз. После этого врач подбирает тактику и стратегию терапевтических процедур.
Консервативное лечение
При лечении защемления подвздошно-пахового нерва пациенту назначают следующие препараты:
- Для снятия боли используют противосудорожное средство «Габапентин».
- Для устранения спазмов назначают миорелаксант «Мидокалм».
- Рекомендуется принимать поливитаминный комплекс «Нейромультивит».
При сильной боли проводят блокады нерва с помощью анальгетиков и стероидных гормонов. При дискомфорте в области половых органов или ануса показано применение вагинальных и ректальных суппозиториев на основе диазепама.
Медикаментозное лечение дополняют физиотерапией. При защемлении нерва полезны такие процедуры, как фонофорез и электрофорез.
Рекомендуется также лечебная физкультура. Полезно делать упражнения на разжимание и сжатие мышц промежности. Однако комплекс ЛФК следует выполнять только после купирования болевого синдрома.
Причины и лечение нерва в паху при ущемлении
При ущемлении нерва пахового канала ухудшается снабжение органов и тканей нервными клетками. Возникает болезненный сидром в области таза, который может отдавать в область спины, ягодицы или бедра. Данное явление происходит по причине травмы или патологий внутренних органов. Необходимо начать своевременное лечение, чтобы избежать негативных последствий.
Причины защемления
Основной причиной ущемления нервного пучка с правой или левой стороны является оперативное вмешательство по удалению паховой грыжи.
Неосторожность хирурга может привести к повреждению ветвей нервов или их ущемлению рубцовой тканью. Существуют другие провоцирующие факторы:
- повышенный тонус грушевидной мышцы;
- онкологические заболевания;
- последствия герпетической инфекции;
- спазм мышц промежности;
- воспаление органов малого таза.
Если нерв защемило, внутренние органы малого таза могли быть травмированы. Привести к ущемлению нервного пучка способны затяжные роды или длительная езда на велосипеде. Еще одна причина — заболевания внутренних органов. К ним относятся: туберкулез, желчнокаменная болезнь, ревматические заболевания, нарушения работы сердечно-сосудистой системы, варикозное расширение вен яичка (варикоцеле).
Как распознать симптомы
Ущемление нерва в паху приводит к возникновению определенных симптомов. Они проявляются с разной интенсивностью: от снижения чувствительности до острых болей в паховой области. Все зависит от запущенности процесса.
На начальной стадии больные жалуются на ноющие боли, которые усиливаются в ночное время. У женщин болевой синдром ощущается остро в положении сидя. Для данного патологического состояния характерны следующие симптомы:
- болезненные ощущения усиливаются при надавливании;
- ощущается зуд и жжение;
- возникает чувство покалывания, онемения в паховой области;
- присутствует дискомфорт в области анального отверстия.
В некоторых случаях снижается чувствительность вверху ягодицы, лобка (при защемлении подвздошно-подчревного нерва) или наружных половых органов (ущемление подвздошно-пахового нерва). Болезненные ощущения всегда возникают слева или справа.
При длительном течении из-за стресса происходит расстройство мочеиспускания и затрудняется процесс опорожнения кишечника (запор).
Лечебные мероприятия
Для начала проводят диагностику, учитывая состояние запирательного нерва и наружного кожного нерва. После обследования пациенту назначают комплексное лечение. Чтобы купировать болевой синдром применяют инъекционную терапию. В место поражения вводят лекарственные блокады, которые начинают действовать моментально. Применяют другие лечебные мероприятия:
- Делают компрессы с Димексидом. Они помогают снять спазмы.
- Назначают стероидные гормоны. К ним относится Дексаметазон.
- Используют противосудорожные препараты для снятия острой боли.
- Назначают витамины группы B и антиоксиданты. Вводят витамины внутримышечно.
- Снять воспаление на начальных стадиях помогает средство Ксефокам.
- Вводят ректальные или вагинальные свечи с анестетиками.
Когда ликвидированы острые проявления назначают физиотерапию. Это может быть электрофорез, ультразвуковая и мануальная терапия. Впоследствии поднять тонус мышц и предотвратить ущемление помогут лечебные физические упражнения. Мышцы необходимо сжимать и расслаблять в тазобедренной области.
Из-за расплывчатой симптоматики больные могут не подозревать о поражении нервного пучка. Болезнь имеет свойство перетекать в хроническую форму и лечение может не ограничиться медикаментозным. В более запущенной стадии применяют хирургическое вмешательство.
Хирургическое вмешательство
При отсутствии эффекта от консервативной терапии показано хирургическое лечение. Под общим наркозом врач проводит декомпрессионную операцию. При этом устраняется защемление нерва близлежащими тканями.
Эта операция эффективно устраняет все неприятные симптомы. Однако реабилитационный период может продолжаться несколько месяцев. В течение этого срока необходимо соблюдать щадящий режим: избегать физических нагрузок и длительного нахождения в сидячем положении.
Важно помнить, что даже после операции возможны рецидивы заболевания. При воздействии неблагоприятных факторов возможно повторное защемление пахового нерва. Поэтому следует соблюдать меры профилактики и рекомендации лечащего врача.
Профилактика
Как предотвратить нейропатию паховой ветви? Прежде всего нужно своевременно вылечивать такие патологии, как грыжа, переломы таза, опоясывающий герпес, гинекологические заболевания. Если после операции в тазовой области или сложных родов долго сохраняются даже незначительные ноющие боли, то необходимо обратиться к врачу.
Следует использовать удобное сидение для верховой езды. Это снизит нагрузку на паховый нерв. При длительных поездках на велосипеде нужно периодически делать перерывы. Это снизит риск повреждения нерва.