Что такое менингит, чем он опасен?
Менингит являет собой заболевание, которое заключается в воспалительном поражении оболочек головного и спинного мозга. По классификации МКБ-10 оно имеет коды G0-G3. Патология может возникать в качестве осложнения другой болезни или как самостоятельный процесс.
Основные пути передачи при менингите – воздушно-капельный, вертикальный и гемоконтактный. Источником инфекции при заболевании выступают пациенты с тяжёлой формой болезни, лица с назофарингитом и здоровые носители.
Врачи относят менингит к заразным заболеваниям. К наиболее контагиозным формам болезни относятся процессы, вызванные менингококком. Тяжёлые пациенты являются опасными для окружающих в первые дни развития патологии. Больные с течением менингококковой инфекции в виде назофарингита представляют опасность для окружения на протяжении нескольких недель.
Выделение менингококков в окружающую среду здоровыми носителями во время чихания и кашля происходит 2-3 недели. В некоторых случаях этот период составляет более 2 месяцев. Наибольшая восприимчивость к инфекционным агентам отмечается у детей и пациентов, имеющих ослабленную иммунную систему.
Классификация менингеальных знаков
Различают менингеальные, общемозговые, общеинфекционные признаки, которые всегда сопутствуют патологиям, связанным с поражением оболочечных тканей мозга. Во втором случае наблюдается:
- Боль в зоне головы, которая распространяется чаще диффузно, носит распирающий, напряженный, мучительный характер.
- Тошнота, которая обычно сопровождается приступами рвоты. Рвота может возникать спонтанно без предшествующего ощущения тошноты, не приносит облегчения.
- Помрачение сознания, психическое и двигательное возбуждение, галлюцинации. При тяжелом течении патологии наступает кома, сопор.
- Судороги разной интенсивности и объема – от подергивания единичных мышц до генерализованного (распространенного по всему организму) судорожного статуса.
Подобные проявления характерны для многих патологий ЦНС. Они возникают как следствие отека мозговых структур, раздражения оболочечных отделов мозга, нарушения ликвородинамики. Боль в области головы – типичный менингеальный симптом, который появляется в начале заболевания и наблюдается на протяжении всего периода течения, вплоть до выздоровления.
У новорожденных детей цефалгический синдром часто проявляется характерным гидроцефальным криком – пронзительные, внезапные, резкие звуки, которые младенец издает даже в бессознательном состоянии, во сне. Цефалгический синдром связан с раздражением нервных окончаний, отходящих от тройничного и блуждающего нервов, а также иннервирующих мозговые оболочки и кровеносные сосуды, расположенные в мозге. Рвота у младенцев преимущественно носит фонтанирующий характер. Общеинфекционные признаки включают:
- Недомогание, плохое самочувствие.
- Повышенную раздражительность.
- Повышение показателей температуры тела.
- Нарушение сердечного ритма (брадикардия, тахикардия, аритмия).
- Гиперемия (покраснение, прилив крови) кожных покровов лица.
- Учащенное дыхание.
Следует учитывать вариабельность отдельных проявлений. К примеру, температура тела при гнойном менингите нередко превышает отметку 40°C, при серозной или туберкулезной форме менингита температура значительно ниже, при сифилитической форме температура остается нормальной. Непосредственно менингеальные симптомы включают:
- Гиперестезию – повышенную чувствительность к внешним раздражителям.
- Напряжение мышц тонического типа, в том числе ригидность (неподатливость, твердость) мышц шеи, рефлексы, описанные Брудзинским, Кернигом, Лессажем (у детей).
- Типичные реакции в виде болезненных ощущений при надавливании на область на лице, где находится выход тройничных нервов, или на глазные яблоки, патологические рефлексы, описанные Бехтеревым, Менделем, Пулатовым.
- Изменение неврологических рефлексов – периостальных (надкостничных), сухожильных, брюшных. Характерно оживление рефлексов с последующим неравномерным понижением реакции.
Полный набор типичных признаков наблюдается у 7% больных с диагнозом менингит, инициированный менингококками. В остальных случаях проявления вариабельны, многие менингеальные знаки могут быть отрицательными – не проявляться вообще. Выраженность проявлений зависит от возраста больного, вида и особенностей течения заболевания.
Причины возникновения менингита
Главным этиологическим фактором развития заболевания у взрослых является поражение оболочек головного мозга инфекционными агентами. К ним относятся:
- Бактерии – менингококки, стафилококки, стрептококки, туберкулёзная и кишечная палочка.
- Вирусы – возбудители эпидемического и герпетического паротита.
- Грибки – кандиды и микозы.
Среди факторов, способствующих активизации патогенных микроорганизмов, наиболее распространёнными являются:
- снижение иммунной защиты вследствие хронических заболеваний или длительного приёма химических медикаментозных средств;
- регулярные переутомления;
- несбалансированный рацион питания;
- нарушения метаболизма;
- инсулинозависимый тип сахарного диабета;
- болезни желудочно-кишечного тракта;
- ВИЧ-инфекция;
- укусы комаров и клещей.
Помимо этого, развитие менингита может быть обусловлено осложнениями черепно-мозговой травмы, пневмонии, гайморита или гнойного отита.
Классификация
В зависимости от происхождения заболевание делят на:
- Первичный – возникает как самостоятельное заболевание. Инфекция попадает в ротовую и носовую полости, откуда через пазухи носа заражает мозговые оболочки. Их прямое заражение возможно при открытых черепно-мозговых травмах либо во время операции на мозге при недостаточной стерилизации инструментов.
- Вторичный – выступает в роли осложнения уже имеющегося воспалительного процесса.
По локализации воспаления выделяют:
- Базальный менингит – воспаление затрагивает основание мозга. Заболевание характеризуется менингеальными симптомами и симптомами поражения черепно-мозговых нервов.
- Конвекситальный – воспаление базируется в области коры головного мозга. Характеризуется психомоторным возбуждением.
- Тотальный – поражает всю мягкую оболочку мозга.
- Спинальный – затрагивает только мягкую оболочку спинного мозга.
По типу течения различают:
- Молниеносный – характеризуется быстрым развитием и отеком мозга.
- Острый – наиболее распространенный тип. Сочетает общемозговые симптомы и менингеальные.
- Абортивный – тяжело диагностируется, преобладают симптомы интоксикации.
- Рецидивирующий – возникает при наличии хронического очага инфекции.
Первые признаки менингита у взрослого человека
Клиническая картина патологии зависит от причины её развития. На начальных этапах у пациентов отмечаются неспецифические или стертые симптомы. Первые признаки менингита у взрослых заключаются в развитии менингеального синдрома, который включает в себя:
- диффузный болевой синдром, усиливающийся под действием внешних факторов;
- рвота без тошноты, которая не облегчает состояние пациента;
- общая слабость;
- быстрая утомляемость;
- повышенная возбуждаемость;
- раздражительность.
Эта симптоматика может быть спутана с признаками артериальной гипертензии, умственного перенапряжения и других патологий. По этой причине подтвердить диагноз получается только после развития болезнетворных процессов. К общим проявлениям менингита у взрослых относятся:
- повышение тонуса шейной и затылочной мускулатуры;
- гиперестезия к свету, звукам, прикосновениям;
- болезненность при давлении на веки и движении глаз;
- потеря аппетита;
- подъём температуры тела;
- боли в мышцах и суставах;
- помутнение сознания.
Симптомы
Клинические проявления туберкулезного менингоэнцефалита у взрослых и детей можно условно разделить на три периода:
- Продромальный, или период предвестников, продолжительностью от 3-5 до 21-26 суток.
- Период клинических проявлений раздражения мозговых оболочек и черепно-мозговых нервов.
- Период клинических проявлений поражения ткани мозга.
Трудности диагностики в начале болезни связаны с тем, что менингоэнцефалит может развиваться на фоне острого респираторного заболевания, гриппа и т. д.
В продромальном периоде на первый план выступают симптомы интоксикации:
- общая слабость,
- головная боль,
- недомогание,
- повышенная утомляемость,
- вялость,
- снижение работоспособности,
- потливость,
- ухудшение аппетита,
- нарушение сна,
- раздражительность,
- периодически субфебрильная температура,
- неопределенная заторможенность,
- апатия.
Продромальный период изменяется выраженными клиническими проявлениями раздражения мозговых оболочек и черепно-мозговых нервов. Выделяют 4 синдрома, характерные для этого периода:
- общеинфекционный,
- менингеальный,
- симптомы повреждения черепных нервов и спинномозговых корешков,
- изменения спинномозговой жидкости.
1. Общеинфекционный синдром — отмечается постоянно повышенная температура от субфебрильной до гектической, предшествующей головной боли или возникает вместе с ним.
2. Менингеальный синдром — для туберкулезного менингита характерно постепенное его развитие, но встречается и острое начало. К менингеальному синдрому относятся:
- головная боль,
- тошнота,
- рвота,
- гиперестезия,
- характерна менингеальная поза,
- ригидность затылочных мышц,
- симптомы Кернига, Брудзинского, скуловой симптом Бехтерева и др.
Головная боль — может быть разлитым или локализованным (преимущественно в области лба и затылка). Его возникновение связано с раздражением чувствительных окончаний III пары черепномозговых нервов, а также парасимпатических (X пара) и симпатических волокон, как иннервируют мозговые оболочки.
Рвота сопровождает головную боль, имеет «фонтаноподобный» характер, не приносит облегчения, не зависит от приема пищи. Она имеет центральный характер, обусловлена раздражением рецепторов блуждающего нерва или его ядер (размещаются на дне IV желудочка) или рвотного центра в продолговатом мозге. Общая гиперестезия и повышенная чувствительность обусловлена раздражением задних корешков.
Характерна поза «курица» — больной лежит с запрокинутой головой, туловище вытянуто, живот втянут (ладьевидный), ноги согнуты в коленях и подтянуты к животу Такс положение является следствием тонического сокращения мышц. Запрокинутая голова обусловлена ригидностью затылочных мышц (повышением тонуса мышц-разгибателей шеи).
Основными клиническими симптомами тонического напряжения мышц являются:
• Симптом ригидности затылочных мышц — напряжение мышц затылка, резкий белые при попытке наклонить вперед голову больного и получить подбородком к груди.
• Симптом Кернига — невозможность разогнуть ногу в коленном суставе, которая до этого была согнута (под прямым углом) в коленном и тазобедренном суставах.
• Симптомы Брудзинского (их четыре):
— Первый (верхний) — при попытке привести голову к груди нижние конечности невольно сгибаются в коленном суставе
— Второй (скуловой) — при перкуссии скуловой дуги наблюдается такая же реакция;
— Третий (средний или лобковый) — нажатие в области лонного соединения вызывает непроизвольное сгибание ног в коленных суставах;
— Четвертый (нижний) — при попытке разогнуть одну ногу в коленном суставе (исследование симптома Кернига) другая нога рефлекторно сгибается в коленном суставе и подтягивается к животу.
• Симптом Бехтерева — при перкуссии скуловой дуги усиливается головная боль и невольно возникает гримаса боли на соответствующей стороне лица.
3. Симптомы повреждения черепных нервов и спинномозговых корешков. Чаще поражаются III, VI, VII, IX, X, XII пары черепномозговых нервов вследствие сдавления их экссудатом, а также непосредственного поражения воспалительным процессом. При поражении III пары возникает птоз, мидриаз (расширение зрачка), косоглазие, диплопия; VI пары — сходящееся косоглазие, диплопия; VII пары — асимметрия лица вследствие периферического паралича мимической мускулатуры (сглаживаются морщины на лбу и лице, глазная щель становится шире, угол рта опущен); XII пары — косоглазие, парез или паралич соответствующей половины языка, его атрофия. При попытке высунуть язык он отклоняется в сторону поражения.
Имеют место и хориоретиниты, а также поражения глазного дна: отек сосочков зрительного нерва, неврит зрительного нерва.
Хориоретинит — воспаление заднего отдела сосудистой оболочки и сетчатки глаза. На них возникают узелки — лимфоидная инфильтрация с гигантскими эпителиоидными клетками или туберкулезные гранулемы с казеозом. При локализации хориоретинальных изменений у края диска зрительного нерва развивается нейроретинит.
4. Изменения спинномозговой жидкости — цереброспинальная жидкость прозрачная или опалесцирует, бесцветная, давление ее повышено. У больных туберкулезным менингитом во время пункции ликвор вытекает под давлением чаще каплями или струей (в норме 20-40 капель в минуту). Запрещается выпускать СМЖ струи, потому что может наступить мгновенная смерть больного вследствие вклинения продолговатого мозга в затылочное отверстие (вклинения возникает в результате резкого снижения давления в субарахноидальном пространстве спинного мозга при одновременном сохранении повышенного давления жидкости в субарахноидальном пространстве головного мозга).
Для туберкулезного менингита характерны такие изменения спинномозговой жидкости:
- повышение содержания белка — 1-2 г / л и более, поэтому реакции Панди и Нонне – Аппель — положительные;
- плеоцитоз — увеличение количества клеток в ликворе (в среднем 100-300 в I мм3), преобладают лимфоциты (Т-лимфоциты); в норме в 1 мм3 содержится 10 лейкоцитов;
- для туберкулезного менингита типичная белково-клеточная диссоциация, которая возникает вследствие преобладания застойных явлений над воспалительными. Она характеризуется высоким содержанием белка в спинномозговой жидкости и сравнительно небольшим цитозом и свидетельствует о значительном нарушении циркуляции спинномозговой жидкости. Реже случается клеточно-белковая диссоциация, которая не присуща активном туберкулезном менингита;
- снижение концентрации глюкозы (менее половины содержания глюкозы в крови) и хлоридии (до 110 ммоль / л и менее);
- через сутки в спинномозговой жидкости выпадает нежная фибринная пленка, в которой микобактерии обнаруживаются только в 10-20% больных.
Третий период клинических проявлений поражения ткани мозга характеризуется симптомами раздражения и выпадения функций со стороны вещества мозга. Симптомы поражения вещества мозга — афазия, гемипарез, гемиплегия, паралич. В основе этих процессов лежит прогрессирующий эндартериит мозговых сосудов с полным закрытием их просвета, ишемией, размягчением соответствующего участка ткани мозга.
Дифференциальную диагностику туберкулеза мозговых оболочек и центральной нервной системы следует проводить с менингитами другой этиологии: вирусный, менингококковый, стафилококковый. Клинические проявления менингоэнцефалитов одинаковые. Они различаются только по составу спинномозговой жидкости.
Применение противотуберкулезных препаратов в лечении больных туберкулезным менингитом существенно изменило клинический ход и последствия этого тяжелого заболевания. В антибактериальный период больные туберкулезным менингитом были обречены. Теперь большинство больных туберкулезный менингит удается вылечить. Успех лечения полностью зависит от ранней диагностики. Прогноз благоприятный в тех случаях, когда установлен диагноз и начато лечение до 10-го дня с момента возникновения головной боли. В случаях поздней диагностики прогноз становится неблагоприятным, поскольку в мозговых оболочках и веществе мозга уже происходят необратимые морфологические изменения.
Виды и симптомы менингита
Менингит у взрослых классифицируется по нескольким признакам, среди которых этиология, происхождение, скорость развития и характер заболевания. Исходя из причин развития болезни, выделяют:
- Бактерии
- Вирусы
- Грибки
В некоторых случаях отмечают развитие смешанной формы заболевания. Для неё характерна активация нескольких видов вирусов и бактерий одновременно.
По происхождению различают первичный и вторичный тип патологии. Первый является результатом поражение мозговых оболочек инфекционными агентами, а второй – осложнением сопутствующих заболеваний.
Скорость развития болезнетворных процессов также играет роль при классификации патологии. По этому признаку заболевание делится на несколько видов:
- Острый менингит. Он вызывается гнойными инфекционными процессами и характеризируется резким повышением температуры тела. Для него характерно острое нарастание клинической симптоматики с быстрым ухудшением состояния больного. При отсутствии своевременно оказанной помощи в течение двух суток после начала болезни пациент может умереть.
- Подострый менингит. Воспалительные процессы при данном типе патологии обладают вялотекущим характером. Их развитие может нести приступообразный характер, с периода подъёма и спада клинической картины. Они проявляются постепенно на протяжении 1-2 месяцев.
- Хронический менингит. Заболевание протекает доброкачественно. Длительность развития патологических процессов составляет от нескольких месяцев до 20-25 лет. В течение этого времени они обладают интермиттирующим характером.
- Реактивный менингит. Болезнь стремительно развивается вследствие поражения организма менингококками, стрептококками, пневмококками, а также при наличии гайморита, пневмонии, отита и других заболеваний. Летальный исход наступает в течение одного дня.
Представление о характере течения патологических процессов при менингите у взрослых позволяет назначать наиболее эффективную тактику лечения. По этому параметру болезнь разделяют на несколько видов:
- Серозный менингит. Это асептический тип течения патологии, во время которого в ликворе отмечается высокий уровень лимфоцитов. Среди подвидов данной формы заболевания выделяют вирусный и туберкулёзный менингит. Первый сопровождается развитием патологических процессов вследствие эпидемического паротита или действия вируса герпеса. Болезнь протекает с выраженной интоксикацией организма. При туберкулёзном воспалении оболочек болезнь возникает на фоне активации палочек Коха. Зачастую она протекает в хронической или подострой форме, что не опасно для здоровья окружающих людей.
- Гнойный менингит. Данная форма заболевания развивается при попадании в организм менингококковых бактерий. Скопление гнойных масс способствует резкому ухудшению состояния пациента и быстрому распространению патологических агентов по всему организму.
Развитие воспалительных процессов в мозговых оболочках сопровождается рядом специфических и неспецифических клинических признаков. К ним относятся:
- резкое ухудшение состояния здоровья;
- быстрая утомляемость;
- общая слабость;
- звон в ушах;
- повышение температуры тела выше 39°C;
- потеря аппетита, снижение массы тела;
- рвота, не приносящая облегчения;
- мигрени с разнообразной локализацией и высокой интенсивностью;
- характерная сыпь на кожном покрове бордового цвета;
- нарушение когнитивных функций;
- потеря сознания;
- гиперестезия кожи;
- судороги;
- ригидность мышц затылка и шеи.
Симптоматика заболевания разной этиологии обладает своими особенностями. Вирусные менингиты развиваются на протяжении нескольких дней. Вначале болезнь имеет признаки простуды, однако со временем клиника приобретает специфический характер. При поражении организма бактериями симптомы нарастают намного быстрее.
Важная информация
При обнаружении каких-либо признаков менингита у взрослых нужно немедленно проконсультироваться у профильных специалистов. Обнаружение патологических процессов на ранних этапах развития заболевания существенно улучшает прогноз в будущем.
Симптомы заболевания
Заболевание начинается остро с повышения температуры до 39–40 градусов и сопровождается ознобом.
Основные симптомы на первых этапах заболевания:
высокая температура;- озноб;
- сильная головная боль;
- тошнота и рвота, не зависящие от приема пищи;
- положительная реакция на пробы Кернига и Брудзинского;
- ригидность мышц задней поверхности шеи и спины;
- судороги.
К третьему дню интенсивность симптомов нарастает, добавляются повышенная чувствительность к слуховым, тактильным и зрительным раздражителям. Пациент жалуется на слишком яркий свет, громкие звуки и болезненность прикосновений.
Нередко появляются более тяжелые нарушения, такие как параличи, частичная потеря памяти. Это говорит о том, что воспаление перешло на мозговые ткани и привело к развитию менингоэнцефалита.
В зависимости от локализации очага воспаления добавляют такие симптомы:
- нарушение зрения и слуха;
- галлюцинации;
- бред;
- психомоторное возбуждение;
- двоение в глазах.
Важно! При обнаружении этих симптомов незамедлительно обратитесь за медицинской помощью. Своевременное начало лечения позволит избежать серьезных осложнений.
Диагностика заболевания
Первые подозрения о наличии у человека менингита отмечаются при появлении интенсивных головных болей, рвоты без тошноты, повышении температуры тела выше 39°C, специфической сыпи и менингеальных симптомов. С целью подтверждения диагноза назначается ряд инструментальных и лабораторных методов исследования. К ним относятся:
- общий анализ крови и мочи;
- биохимический анализ крови;
- коагулограмма, которая даёт возможность провести оценку показателей свёртываемости крови больного;
- бактериальный посев спинномозговой жидкости и носоглоточной слизи для определения патогенной микрофлоры;
- энцефалография с использованием контрастных веществ;
- электрокардиография;
- рентгенография органов грудной клетки;
- компьютерная и магниторезонансная томография.
Методы диагностики
Для постановки диагноза гнойный менингит проводят следующие анализы:
- анализ крови;
- анализ мочи;
- пункция спинномозговой жидкости.
В первую очередь, обращают внимание на наличие менингеальных симптомов:
Ригидность мышц задней поверхности шеи и спины, из-за чего пациент не может наклонить голову к груди.- Положительная реакция на пробу Кернига – пациент не может полностью выпрямить ноги.
- Положительная реакция на пробу Брудзинского – пациент не контролирует сгибание ног в коленях и тазобедренном суставе.
Также при осмотре выявляется угасание брюшных рефлексов и усиление глубоких.
В некоторых случаях, появляется сыпь на теле, особенно в области рта. Данный признак более характерен для детей, но встречается и у взрослых. При его наличии фрагменты сыпи тоже берут на анализ.
При сборе спинно-мозговой жидкости отмечается ее мутный цвет, наличие гноя и высокое давление, с которым она вытекает. В ходе лабораторных анализов выявляют высокое содержание белка и нейтрофильный плеоцитоз в спинномозговой жидкости, низкое содержание сахара и хлоридов, в крови – высокое количество лейкоцитов и увеличение СОЭ.
При подозрении на вторичный менингит проводят рентген легких и пазух носа для выявления изначального очага инфекции.
Лечение
Терапия у взрослых заключается в использовании комбинированного медикаментозного лечения. Основными группами препаратов в этом случае являются:
- Антибактериальные средства широкого спектра действия – Цефотаксим, Цефуроксим, Банепенем, Ампициллин, Ванкомицин, Амоксициллин.
- Противовирусные лекарства – Оселтамивир, Ацикловир, Ремантадин.
- Противогрибковые препараты – Амфотерицин, Флуконазол.
- Нестероидные противовоспалительные средства – Нимесулид, Ибупрофен, Индометацин.
- Диуретики –Лазикс, Фуросемид, Диакарб.
- Анальгетики – Парацетамол, Пенталгин, Кетанов, Баралгин.
- Кортикостероиды – Дексеметазон, Преднизолон, Гидрокортизон, Бетаметазон.
Также лечение менингита у взрослых может сопровождаться назначением растворов для дезинтоксикации организма. Использование коллоидов и кристаллоидов способствует выведению токсинов, которые являются продуктами разложения вирусов и бактерий.
Лечение менингита
Менингит является прямым показанием к госпитализации пациента. Терапевтическая тактика имеет этиотропный характер и направлена на устранение первичного очага инфекции. Эффект от этиотропного лечения подлежит оценке посредством анализа клинических данных и результатов микроскопического исследования ликвора.
В процессе лечения бактериального менингита, как у детей, так и у взрослых, основной упор в медикаментозной терапии делается на назначение антибактериальных препаратов в больших дозах. Выбор антибиотика зависит от возбудителя инфекции.
При вирусном происхождении воспалительного процесса актуально применение противовирусных препаратов, в частности виферона. А при грибковой этиологии менингит лечится противомикозными препаратами.
Наряду с терапевтическими мероприятиями, направленными на ликвидацию причины заболевания, очень важно применение дезинтоксикационной и общеукрепляющей терапии.
С целью профилактики судорог рекомендовано применение литических смесей (пипольфен, аминазин, новокаин). Если течение менингита осложнилось отеком мозга или синдромом Уотерхауса-Фридериксена, целесообразно применение кортикостероидов (дексаметазон). Также при необходимости осуществляется симптоматическое лечение болевых ощущений и гипертермии.
Осложнения и последствия менингита у взрослого
Различные формы менингита опасны развитием тяжёлых осложнений. Среди них наиболее опасными являются:
- Инфекционно-токсический шок. Его развитие обусловлено всасыванием клетками патогенных микроорганизмов и продуктов их жизнедеятельности. Данное состояние сопровождается резким падением температуры тела, появлением гиперестезий, повышением возбуждённости и нарушением дыхания. При отсутствии оказания помощи смерть пациента наступает в течение 2-3 часов.
- Отёк головного мозга. Патология развивается остро, с быстрого повышения температуры тела и нарушением сознания пациента. Характерными признаками болезнетворных процессов являются потеря сознания, резкие скачки артериального давления и изменением сердечного ритма, отёк лёгких, а также учащение дыхания. Летальный исход наступает в результате паралича дыхательной мускулатуры.
- Гидроцефалия, нарушения гормонального баланса, глухота, парезы, параличи, эпилепсия. Эти состояния выступают в качестве последствий перенесённого заболеваний. Они могут приводить к серьёзным осложнениям, которые снижают качество жизни. Для минимизации риска развития данных патологий нужно своевременно обращаться за помощью к врачам.
Прививка от менингита
Основным методом профилактики заболевания является регулярное использование вакцин, предотвращающих поражение организма менингококками, а также вирусами ветряной оспы, кори, краснухи, пневмококковых и гемофильных возбудителей. Большую часть прививок выполняют в детском возрасте согласно вакцинальному календарю. Прививание от менингококковой инфекции проводят каждые 3 года.
На сегодняшний день воспалительные процессы в мозговых оболочках являются серьёзной проблемой в медицине. При обнаружении первых признаков патологии нужно немедленно обратиться за помощью к профильным специалистам. Своевременно оказанное лечение предотвращает развитие опасных осложнений и улучшает прогноз в будущем.
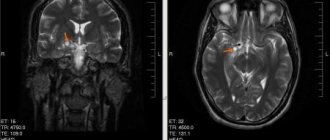
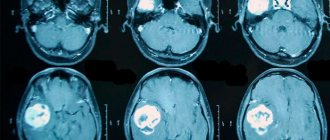
Какой метод диагностики менингита выбрать: МРТ, КТ, ангиографию
Метод выбора
- МРТ.
Информативна ли МСКТ головного мозга при воспалении оболочек
- Обычно нормальная картина
- Может быть незначительная гидроцефалия или гиперденсный субстрат в базальных цистернах (гнойный экссудат).
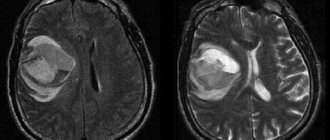
Что покажут снимки МРТ головного мозга при менингите
- Усиление интенсивности сигнала от мягкой мозговой оболочки, а иногда и от твердой мозговой оболочки на постконтрастных изображениях
- Гиперинтенсивные зоны на Т2-ВИ и на нативных Т1-ВИ (гной или серозный выпот в субдуральном или субарахноидальном пространстве)
- Гнойный менингит, как правило, локализуется в лобно-теменной области, туберкулезный менингит — обычно в базальных отделах