О заболевании
Для начала нужно разобраться, что это такое.
Миотония Томсена – это хроническое нервно-мышечное заболевание с медленно прогрессирующим течением.
Некоторые путают имя доктора и ошибочно полагают, что заболевание названо в честь некоего Томпсона, однако это неверно.
Болезнь относится к врожденным генетическим недугам и наследуется по аутосомно-доминантному типу. Частота выявления – 0,3-0,7% на 100 000 новорожденных. Проявляется замедленным расслаблением поперечнополосатой мускулатуры в сочетании с тоническим спазмом вслед за началом произвольного движения.
Код по МКБ-10: G71.1.
Как выявить патологию?
Диагноз по внешним признакам можно определить легко. Важно тщательно собрать семейный анамнез и особенности клинических проявлений.
На первом приеме специалистом используется неврологический молоточек. При легком постукивании по проблемным мышечным зонам неврологом определяется способность мышц к сокращению и фиксируется время расслабления после раздражающего воздействия. Если образуется валик в месте прикосновения, это говорит о миотоническом симптоме.
Доктор предлагает пациенту сжать пальцы в кулак и попробовать разжать их. Первые движения могут даваться с трудом, а затем происходит нормализация моторики, это означает, что присутствуют тонические спазмы.
Мышечная ткань находится в тонусе даже в состоянии покоя, у сухожильных рефлексов проявляются миотонические признаки.
Тонический симптомокомплекс характерен не только для миотонии Томсена. Он сопровождает парамиотонию Эйленбурга, миотонию Беккера, миотонию Штейнера, а также другие нервно-мышечные и эндокринные расстройства. Дифференциация диагноза и обозначение определенного вида миотонии довольно сложны при диагностировании.
Этиология и патогенез
Развитие болезни связано с генетической мутацией, развивающейся во время внутриутробного периода. Поврежденный ген, ответственный за работу хлорных каналов и синтез белка дистрофина, расположен на длинном плече 7 хромосомы. В результате мутации происходит недостаточное образование или полное отсутствие белка, регулирующего сокращение мышц.
В норме дистрофин отвечает за поддержание мышечной работы и правильную последовательность расслабления и сокращения. Из-за нарушения его синтеза происходит задержка хлора на мембранах мышечных клеток. Пучки поперечно-полосатой мускулатуры теряют способность к расслаблению и остаются сокращенными после выполнения движения.
Перенапряжение волокон вызывает еще большее накопление ионов хлора на поверхности клеточных мембран. Нарушается баланс между остальными ионными каналами. Накопленный хлор провоцирует выброс вне клеток ионов кальция. Избыток кальция оказывает прямое повреждающее влияние и приводит к разрушению мышечных клеток.
СПРАВКА. Тонические спазмы постепенно вызывают деформацию всего осевого скелета. Из-за повреждения дыхательных мышц развиваются эпизоды одышки или удушья. Повреждение поперечно-полосатой мускулатуры сердца приводит к кардиомиопатиям.
Симптоматические проявления
Определяющий симптом в клиническом проявлении – миотонический синдром. Состояние, при котором мышца получает тонический спазм и удерживается в таком положении от 5 до 30 секунд.
Особенно заметно отклонение при стремительном движении с прилагаемым усилием. При первых попытках возобновить двигательную активность пациент испытывает серьезные затруднения. Повторные усилия результативнее: скорость мышечного расслабления стабилизируется, движения возвращаются в полном объеме, практически как у здорового человека. Но нахождение мышц в состоянии покоя опять приводит к аналогичной проблеме – утрате нормальной мышечной релаксации.
Наиболее выражены контрактуры и спазмы в кистях рук, жевательной и мимической мускулатуре. При разговоре наблюдается расстройство речевой деятельности и сложности с артикуляцией. Прием твердой пищи и глотание затруднены. В тяжелых случаях заболевание осложняется одновременной скованностью множества мышечных групп. В итоге при резком начале движения утрачивается равновесие, что приводит к падению и временной обездвиженности. Стрессовые ситуации, влияние низких температур, большие физические нагрузки форсируют миотонические реакции.
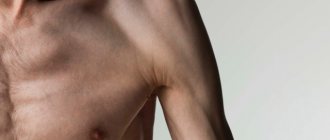
Людям, страдающим миотонией Томпсона, присуще атлетическое телосложение. При этом внешний вид абсолютно не соответствует истинной силе мышц, которая снижена из-за сформированной гипертрофии.
Классификация
Заболевание подразделяется на две клинические формы: генерализованную и локализованную.
Генерализованная форма – поражение всей скелетной мускулатуры тела. При этой форме гипертонус мимических мышц может наблюдаться, а может отсутствовать.
Локализованная форма – поражение одной мышечной группы. Наблюдают развитие миотонии:
- Мимических мышц – двусторонней, односторонней;
- Языка;
- Жевательной мускулатуры;
- Круговых мышц глаза;
- Плечевого пояса и верхней конечности;
- Мышц туловища;
- Мышц таза и нижней конечности.
ВАЖНО: Одна форма заболевания никогда не переходит во вторую, что говорит об изначально заданном характере поражения.
Классификация миотонии
Согласно распространенной классификации различают следующие виды миотонии:
- врожденная миотония, известна, как болезнь Томпсона;
- холодовая парамиотония (болезнь Эйленбурга);
- атрофическая миотония (болезнь Россолимо-Баттена-Штейнерта-Куршмана дистрофическая миотония);
- парадоксальная миотония;
- синдром Шварца-Джампела.
Помимо этого, существует классификация, основанная на этиологических факторах, запускающих механизм развития миотонического феномена. Исходя из данной классификации, выделяют:
- перкуссионную миотонию;
- миотонию действия;
- электромиографическую миотонию.
У пациентов с перкуссионным видом отмечаются сокращения мышц при энергичном ударе молоточком. При миотонии действия пациент ощущает затруднение во время попытки быстрого сжимания и разжимания кулака. В случае электромиографической миотонии, при проведении электромиограммы, выявляются разряды, частота которых вначале возрастает, а затем идет на спад. В данной ситуации феномен миотонии вызван усугублением нестабильности мембраны в структуре мышечного волокна.
Клиника заболевания
Главные симптомы – миотонический спазм и мышечная скованность:
- Миотонический спазм – это длительное сокращение мышц вслед за активным движением, длящееся несколько десятков секунд. Пациент не в состоянии устранить спазм произвольно;
- Скованность мышц — трудность при выполнении движений после периода покоя. Скованность проходит после того, как больной пытается выполнить движение несколько раз.
Первые проявления болезни наблюдают в грудном периоде. Во время плача младенец внезапно начинает задыхаться, его голос изменяется. После успокоения гримаса остается на лице в течение 1-2 минут.
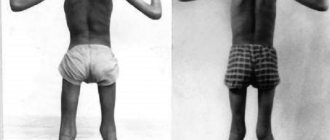
Уже в детстве в силу гипертрофии мускулатуры дети напоминают профессиональных атлетов, однако сила мышц значительно снижена. Во время физических занятий, бега, плавания дети значительно уступают сверстникам, несмотря на внешний вид.
СПРАВКА. Заболевание не сопровождается болевыми ощущениями и прогрессирует в холодное время года. Мышечная скованность часто охватывает пациентов после сна и приводит к нарушениям походки (симптомы «железного дровосека», «утиной походки», «подъема лесенкой»).
При генерализованной форме вследствие сокращения нескольких мышечных групп пациенты теряют равновесие. Падение сопровождается невозможностью самому подняться до тех пор, пока не исчезнет мышечный спазм.
При локализованной форме наблюдаются следующие тонические сокращения:
- Мышц кисти — во время письма и выполнения мелких движений;
- Мышц стопы – во время ходьбы и физкультурных занятий;
- Языка – во время разговора;
- Мышц глаза – во время зажмуривания;
- Жевательных мышц – во время жевания, разговора.
Гипертрофия мышц и в зрелом возрасте выдает в больных «профессиональных спортсменов», однако их физическая подготовка значительно ниже, чем у сверстников. Бытовые, профессиональные движения, а также ходьба затруднены, подчас невозможны. Пациент не может быстро разжать кисти, открыть глаза, рот, изменить положение.
Миотония
Миотония — наследственное заболевание, относящееся к каналопатиям (заболевания, связанные с патологией ионных каналов). Проявляется замедленным расслаблением мышц. Характерные признаки миотонии — миотонические разряды, выявляемые игольчатой ЭМГ, и миотонические феномены, которые выявляются при клиническом обследовании. Врожденная миотония сопровождается мышечной гипертрофией, дистрофическая миотония, напротив, сопровождается мышечными атрофиями. Диагностика миотонии осуществляется при помощи ЭМГ, ЭНГ и исследования вызванных потенциалов. До настоящего времени радикальная медикаментозная терапия миотонии не разработана. Пациентам проводится симптоматическое и метаболическое лечение, массаж, ЛФК, электростимуляция. Клиническая картина миотонии
Патологическое нарушение расслабления мышц при миотонии обусловлено нарушением проницаемости клеточных мембран, изменением ионного и медиаторного обмена. При атрофической миотонии клиническая симптоматика объясняется нарушением регуляции гипоталамо-гипофизарной системы или плейотропным действием мутагенного гена.
Симптом ‘кулака’ — основной клинический тест на выявление миотонии: пациент не может быстро разжать кулак, для этого ему нужно время и определенные усилия. При повторных попытках такой миотонический феномен угасает за исключением миотонии Эйленбурга, когда скованность, наоборот, усиливается с каждой повторной попыткой. Скованность также наблюдается при разжимании сжатых челюстей, быстро открыть зажмуренные глаза, быстро встать со стула. На игольчатой электромиографии выявляют один из самых характерных для миотонии феноменов — миотонические разряды, сопровождающиеся звуком ‘пикирующего бомбардировщика’, возникающие при введении и перемещении игольчатого электрода.
Отличительной клинической особенностью врожденной миотонии является гипертрофия отдельных мышечных групп, которая создает впечатление об атлетическом телосложении пациента. В большинстве случаев мышечная сила сохранена, но иногда бывает снижена в дистальных мышцах рук. Дистрофическая миотония — мультисистемное заболевание. В большинстве случаев неврологические симптомы сочетаются с сердечной патологией (гипертрофия левого желудочка, аритмия), церебральными симптомами (гиперсомния, сниженный уровень интеллекта), эндокринными расстройствами (нарушение менструального цикла у женщин; гипогонадизм и импотенция у мужчин). Для парамиотонии типична т. н. ‘холодовая миотония’ — возникновение мышечного спазма и пареза на холоде; такие приступы могут длиться от нескольких минут до нескольких часов. Клиническими проявлениями нейромиотоний являются мышечная скованность, спазмы (безболезненные) и постоянная мышечная активность на ЭМГ.
Лечение миотонии
Целью лечения нейромиотонии является устранение постоянной мышечной активности и достижение возможной ремиссии, целью лечения миотонии — снижение выраженности миотонических проявлений. Немедикаментозное лечение миотонии состоит из диеты с ограничением солей калия, ЛФК, массажа, электромиостимуляции, а также предупреждения переохлаждений, так как при холоде усиливаются все миотонические реакции. Радикального медикаментозного лечения миотонии не существует, поэтому в целях уменьшении выраженности миотонических проявлений применяют фенитоин (200-400 мг/сутки), а для снижения уровня калия — диуретики. В некоторых случаях удается достичь ремиссии с помощью иммуносупрессивной терапии: внутривенное введение иммуноглобулина человека (400 мг/кг), преднизолон (1мг/кг/сутки), циклофосфамид. При тяжелом течении проводят короткий курс лечения глюкокортикоидами, применяют антагонисты кальция, диуретики (диакарб). При атрофической миотонии наряду с указанной терапией показаны анаболические гормоны в сочетании с дробным переливанием крови, плазмы, витамин Е, комплекс витаминов группы В, небольшие дозы АТФ.
Миотония Беккера
Это врожденное неврологическое заболевание из группы миотоний, наследующееся по аутосомно-рецессивному типу. Относится к болезням, сцепленным с полом (вызвано генетической мутацией в области Х-хромосомы). Отличается поздним началом, более мягким течением и замедленным прогрессированием. В отличие от болезни Томсена, характерно начало клинических проявлений в 8-10 лет. Клиническая картина при обоих заболеваниях идентична, но при миотонии Беккера проявления менее выражены. Обе болезни относятся к гипертрофическим миотониям.
| Беккера | Томсена | |
| Расположение мутации | Х-хромосома | Седьмая хромосома |
| Возраст начала | 8-10 лет | Грудной период |
| Наследование | Рецессивное (мутация гена имелась у обоих родителей) | Доминантное (мутация имелась хотя бы у одного родителя) |
| Клиническая картина | Менее выражена | Яркая |
Диагностические критерии
Подозрение на болезнь Россолимо-Штейнерта — Куршмана может возникнуть у врача при наличии у пациента сочетания миотонических и дистрофических изменений в мышцах на фоне потери интеллекта и наличия сердечнососудистой и эндокринной патологии.
Полисистемность практически всегда свидетельствует о генетической природе заболевания. Такие больные подлежат анализу ДНК и проведению генеалогического анализа для подтверждения аутосомно-доминантного наследования патологии. В качестве информативных методов исследования используются электрокардиография, электронейромиография, анализы на гормоны.
В связи с многогранностью клинических проявлений к процессу постановки диагноза обычно привлекаются специалисты из разных отраслей медицины — генетики, кардиологии, эндокринологии, гинекологии, андрологии, неврологии.
Дифференциальный диагноз проводится между дистрофической миотонией и другими видами схожих заболеваний. В отличие от остальных для болезни Россолимо характерна мышечная атрофия. Нередко для подтверждения диагноза приходится прибегать к биопсии, чтобы определить уровень мышечного белка, который в тканях при данной патологии повышен.
Проводится также антенатальная диагностика методом исследования околоплодных вод.
Дистрофическая миотония Россолимо-Штейнерта-Куршмана
Этот вид миотонии также наследственный. Это заболевание прогрессирующее, в его основе заложен дефект миотонин-протеинкиназы. Это приводит к дистрофическим изменениям мышечной ткани.
Классическая форма этой болезни проявляется в возрасте от 10 до 20 лет. В редких случаях эта миотония бывает врожденной. В таком случае заболевание уже видно при рождении. При миотонии Россолимо-Штейнерта-Куршмана наблюдается замещение части мышечных волокон жировой и соединительной тканью.
Симптомы миотонии Томсена
Миотония Томсена — генетическое заболевание, но внешние клинические признаки обнаруживаются не сразу после рождения. В большинстве случаев первые симптомы обозначаются в детском (5-8лет) и юношеском (до 20 лет) возрасте.
Особенностью клинической картины является миотонический феномен, характеризующийся:
- гипотонией мышц в состоянии покоя;
- гипертонусом, спазмированием мышечных волокон в момент волевых усилий;
- длительным расслаблением мышц после начала активного движения.
В зависимости от области поражения миотонические атаки могут охватывать ноги, руки, мышцы шеи, плеч, лица. В результате мышечные спазмы наблюдаются при желании развести пальцы, сжатые в кулак, в момент начала ходьбы, при смыкании челюстей, закрытии глаз и т. п.
При условии манифестации миотонии Томсена в раннем возрасте, признаки мышечной слабости определяются трудностью физического развития ребенка. Малыш в положенный срок не сидит, не встает, не ходит, тело его становится неуправляемым.
В более позднем возрасте миотонические атаки скелетных мышц проявляются при ходьбе, желании встать, удержать равновесие, то есть при любом произвольном движении. Больной, совершая первый двигательный акт, чувствует резкий мышечный спазм и обездвиживается. Желая встать, человек, страдающий этим заболеванием, обязательно на что-нибудь опирается. Первый шаг при движении дается с большим трудом, порой тонические спазмы бывают настолько сильными, что больной падает. Сжимая пальцы руки в кулак, их невозможно разжать в течение 10 и более секунд, даже если прилагается максимальное усилие. Последующие движения производятся легче, спазмы прекращаются.
В процессе активной деятельности пораженные мышцы адаптируются к движению и спазмы исчезают вовсе. Однако даже после непродолжительного отдыха гипертонус мышц проявляется с прежней силой.
Во взрослом возрасте, пациент с диагнозом миотония Томсена, может выглядеть как атлет, если болезнью затронуты мышцы конечностей и туловища. Из-за постоянного перенапряжения идет рост мышечной массы, мышцы гипертрофируются и выглядят крупными, накаченными.
Мышцы больного реагируют сильным возбуждением даже при слабых внешних раздражителях. Так, легкий удар по пораженным мышцам может привести к их гипертонусу. На месте прикосновения появляется напряженный мышечный валик, для релаксации которого требуется время.
Миотоническая атака, чаще всего, наблюдается в двух случаях: в начальной фазе произвольного движения, требующего участия больных мышц и при воздействии на них холода. Однако существуют и другие провоцирующие факторы: длительное нахождение в статическом положении, резкий громкий звук, эмоциональный всплеск.
Диагностика
Для выявления заболевания пользуются методами опроса, осмотра, прощупывания и простукивания, а также лабораторно-инструментальной диагностикой.
- Опрос: выявляют возраст начала заболевания, его характерные проявления, зависимость от переохлаждения, семейный анамнез;
- Осмотр: атлетическое телосложение, выявление мышечной гипертрофии;
- Прощупывание: слабость мышц в сочетании с плотными валиками;
- Простукивание: миотонический феномен – при постукивании по мышечному валику происходит его сокращение с длительным расслаблением;
- Сухожильные рефлексы: не нарушены;
- Биохимический анализ крови: повышение уровня креатин-фосфокиназы (фермента, разрушающего мышечный белок);
- Генетическое обследование: выявление генной мутации и подтверждение доминантной природы наследования;
- Электромиография: множественные сокращения мышечных клеток до 80 раз в секунду (миотоническая реакция). Частота сокращений постоянно меняется, что сопровождается гулом аппарата (симптом «пикирующего бомбардира»).
СПРАВКА. Как правило, для постановки диагноза достаточно клинической картины и данных электромиографии. В затруднительных случаях проводится биопсия, на которой выявляют удлинение и неравномерное расширение мышечных волокон. Диагностике помогает и рентгенография костей (определяют остеопороз, истончение надкостницы).
Диагностика патологии
Диагностировать миодистрофию чаще всего удается по результатам опроса родителей. При подозрении на это заболевание проводится физикальное обследование.
Взятие анализов крови для установления диагноза обязательно
Важной составляющей комплексного обследования для получения полной картины является взятие крови на анализ. По его результатам определяют уровень креатинфосфокиназ. Этот фермент присутствует и в здоровых мышцах, но при миодистрофии его уровень существенно повышается.
Физикальное обследование — это проведение электромиографии. По ее результатам можно определить электрическую активность мышц. Структурные нарушения мышечной ткани определяются путем взятия небольшого ее образца на исследование методом биопсии. По ее результатам у больных миодистрофией не только определяется нарушение структуры, но и повышенное содержание жировых клеток.
Обязательно проводится эхокардиография, которая обеспечивает обнаружение признаков поражения сердечной мышцы. Диагностика обязательно должна быть комплексной, чтобы обнаружить любое поражение.
Лечение
Проводится патогенетическая терапия. Методов, способных повлиять на генетическую мутацию, не существует, поэтому этиологическое лечение не разработано. Лечение назначается каждому пациенту в индивидуальном порядке после консультации с врачом.
Лекарственная терапия
Терапия медикаментами не исключается в любом случае.
Чаще всего назначают препараты из следующих групп:
- Противосудорожные препараты – способствуют расслаблению сокращенных мышц и снятию скованности. Используют дифенин, карбамазепин, новокаинамид строго в средних противосудорожных дозах;
- Мочегонные препараты, влияющие на проницаемость клеточных мембран. Способствуют восстановлению внутриклеточного обмена. Из данной группы применяют диакарб по схеме;
- Блокаторы ионных каналов – предупреждают развитие тонических сокращений. Используют мексилетин по схеме;
- Антагонисты кальция – препятствуют разрушению миофибриллярных волокон, а также обладают кардиопротективным действием. Применяют нифедипин, дизопирамид 3 раза в день по схеме.
Курс лечения каждым препаратом составляет 3 недели, после чего доктор определяет время перерыва, и лечение продолжают.
Физиотерапия
Практически всегда врач назначает физиотерапевтические занятия, однако сами по себе они не способны улучшить ситуацию:
- Гальванические токи на область патологического очага;
- Электрофорез с актовегином и другими сосудистыми средствами;
- Лечебная физкультура под контролем врача;
- Массаж пораженной области (разрешены все виды массажа, кроме тонизирующего).
СПРАВКА. Врожденный характер патологии обуславливает недостаточную эффективность терапии. При выраженных жалобах применяют глюкокортикостероиды короткими курсами (5-7 дней), которые препятствуют разрушающему действию ионов кальция.
Лечение миотонии Томсена
На полное излечение рассчитывать нельзя. Основной целью медикаментозной и физиологической терапии будет снятие симптомов и достижение стойкой ремиссии. С этой целью пациенту прописывают:
- Мексилетин — блокатор натриевых каналов, который в значительной мере снижает гипертонус мышц;
- Диакарб — улучшает проницаемость мембран;
- Хинин — понижает возбудимость мышц, увеличивает рефрактерный период;
- Дифенин — эффективное противосудорожное средство;
- Мочегонные препараты — поддерживают ионное равновесие, сохраняя уровень магния и снижая калий.
Длительный прием медикаментозных препаратов имеет отрицательные моменты: все лекарства обладают большим спектром побочных эффектов.
Улучшить обменные процессы в мышечной ткани, уменьшить ее тоническое спазмирование помогает немедикаментозная терапия:
- ЛФК;
- Электрофорез;
- Иглорефлексотерапия;
- Лечебное плавание.
Какой прогноз на выздоровление?
Прогноз для жизни относительно благоприятный. Полное выздоровление невозможно, однако болезнь прогрессирует длительно. У части больных ухудшения не происходит в течение всей жизни. Без лечения трудоспособность снижена.
При проведении полноценной терапии улучшение наступает в 90% случаев, трудоспособность сохраняется пожизненно. Существуют данные о многолетней ремиссии под действием противосудорожных средств. С возрастом мышечные спазмы ослабевают у всех больных.
Полезное видео:
Возможные осложнения
Длительное течение заболевания приводит к вовлечению в процесс многих органов и систем.
Их поражение происходит опосредованно – вследствие длительного спазма мышц:
- Искривление позвоночника: вперед (лордоз), назад (кифоз), в бок (сколиоз);
- Межпозвоночные грыжи;
- Синдром ночного апноэ (удушье во время сна);
- Кардиомиопатия (поражение сердца развивается потому, что миокард представлен поперечно-полосатой мускулатурой);
- Мышечная атрофия;
- Стойкие изменения мимики, жевания и глотания;
- Бруксизм.
СПРАВКА. Курсовая терапия позволяет избежать осложнений и достичь длительной ремиссии, однако у пациентов часто развивается привыкание к противосудорожному средству. В связи с этим возможность самолечения и длительного приема одного и того же препарата без контроля врача должна быть исключена.
Осложнения патологии
Из-за дистрофических процессов в мышцах даже при локализации патологии в определенной мышечной группе постепенно весь опорно-двигательный аппарат вовлекается в патологический процесс. Обычно больные очень сильно подвержены инфекциям дыхательных путей из-за вовлечения в патологический процесс мышц грудной клетки. На поздних стадиях развития миодистрофии дыхательные инфекции могут нести человеку смертельную угрозу.
Со временем развивается утолщение сердечной мышцы. Это сказывается на работе всей сердечно-сосудистой системы. Сократительные способности сердечной мышцы снижаются.
Вывод
Миотония Томсена является редким нервно-мышечным заболеванием. При обнаружении у ребенка характерных симптомов следует обратиться за помощью и придерживаться определенных рекомендаций:
- Исключить провоцирующие факторы (переохлаждение);
- Не заниматься самолечением;
- Не использовать лекарственные средства вне схемы или без врачебных рекомендаций;
- Обеспечить больному покой и длительный сон;
- Оказывать помощь при передвижении, подъеме и спуске по лестнице.
Врожденный характер патологии позволяет выявить ее в раннем возрасте и начать комплексное лечение, которое может требоваться больному в течение всей жизни.