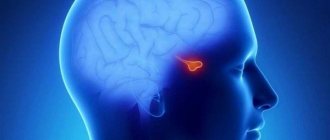
Пневмококковый менингит
Клиника менингита складывается из общеинфекционных, оболочечных (менингеальных) и общемозговых симптомов. Общеинфекционный синдром характеризуется вялостью, фебрильной температурой с ознобами, анорексией и отказом от питья, бледностью кожи. Возможна гектическая температура с колебаниями в 2-3°С. Отмечается изменение пульса со склонностью к брадикардии, приглушение сердечных тонов, колебания АД. При развитии сепсиса пневмококковый менингит сопровождается сыпью на коже. Высыпания имеют геморрагический характер, могут дебютировать розеолезно-папулезными элементами. В отличие от сыпи при менингококковом менингите пневмококковая сыпь является более стойкой, при выздоровлении ее обратное развитие происходит не так быстро.
В общемозговом синдроме преобладает головная боль (цефалгия). Она носит распирающий диффузный характер, иногда локализуется преимущественно в лобно-височных зонах головы. Сопровождается повторной или многократной не приносящей пациенту облегчения рвотой, расширением венозной сети на веках и голове. Возможны расстройства сознания, варьирующие от психомоторного возбуждения до сопора и комы. Могут наблюдаться различной выраженности судороги от подергивания мышц до генерализованного эпиприступа. У грудничков отмечается расхождение черепных швов, выбухание родничков, типичный «мозговой» крик, отличающийся своей пронзительностью и монотонностью. Развитие менингоэнцефалита приводит к появлению на фоне общемозговой симптоматики очаговых симптомов — глазодвигательных расстройств, атаксии, гемипареза, гиперкинезов.
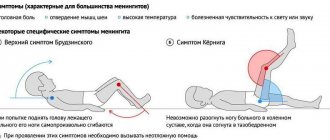
Менингеальный симптомокомплекс характеризуется вынужденным положением пациента — с запрокинутой назад головой, согнутыми и приведенными к телу конечностями. Наблюдается гиперакузия, гиперестезия и светобоязнь. Типична ригидность мышц затылка, определяющаяся при пассивном наклоне головы больного так, чтобы его подбородок приблизился к груди. Отмечаются т. н. менингеальные симптомы. Симптом Кернига — невозможность пассивного полного разгибания ноги в колене, если она согнута в бедре, проверяется лежа на спине. Симптом Брудзинского I — сгибание бедра и голени при попытке пассивного сгибания головы пациента. Симптом Брудзинского II — аналогичное сгибание ног в момент надавливания врачом на лонное сочленение пациента. Симптом Брудзинского III — попытка согнуть ногу в колене приводит к сгибанию в колене и приведению к животу второй ноги. Симптом Мондонези — болезненность при надавливании на закрытые верхние веки. Симптом Бехтерева — болезненность поколачивания скуловой дуги.
У грудных детей определяется симптом Лессажа — подтягивание к животу ножек при удержании ребенка за подмышки в подвешенном вертикальном положении. В раннем детском возрасте полный оболочечный синдром встречается достаточно редко. Чаще всего при менингите у детей грудного возраста наряду с симптомом Лессажа выявляется затылочная ригидность, реже — симптом Кернига.
Варианты течения
Острый пневмококковый менингит манифестирует резким подъемом температуры до 39-40°С и стремительным нарастанием общеинфекционных симптомов. Наблюдается общемозговой симптомокомплекс — интенсивная головная боль, беспокойство, рвота, у грудничков — «мозговой» крик. Менингеальный синдром, как правило, возникает на 2-3 сутки болезни. Прогрессирует угнетение сознания, возникает очаговая симптоматика. На 3-4 день отмечается судорожно-коматозный статус. Возможна дислокация церебральных структур с вклинением мозгового ствола в большое затылочное отверстие, что может явиться причиной смерти.
Пневмококковый менингит, появляющийся на фоне первичного очага пневмококковой инфекции, отличается подострым и малосимптомным началом. Но протекает он более тяжело, чем первичная острая форма и чаще приводит к смертельному исходу. Обычно это обусловлено поздним распознаванием менингита и соответственно запоздалым началом его терапии.
Адекватное и своевременно начатое лечение приводит к некоторому улучшению состояния пациента уже к концу 1 недели заболевания. В течение 2 недель происходит регресс общемозговой и оболочечной симптоматики. Однако зачастую пневмококковый менингит имеет затяжное течение или отмечаются его рецидивы. Ликвор санируется на 3-4 недели заболевания.
Группа риска к заражению пневмококкового менингита
Как уже упоминалось, заражению подвержены маленькие дети. Однако в группу риска включены все граждане любых возрастов, но с ослабленным иммунитетом.
Итак, в группе риска выделяют:
- Дети от полугода до 2 лет. Посредством наличия материнских антител в организме новорожденного его иммунитет имеет определенную защиту. В течение полугода со дня рождения дети утрачивают антитела, а соответственно их иммунитет уже не может защититься от проникшего возбудителя.
- Дети в возрасте от 10 лет и взрослые, у которых был зафиксирован иммунодефицит вследствие различных заболеваний.
- Возрастной иммунодефицит характеризуется группой лиц старше 65 лет.
- В группу риска попадают люди с наличием алкогольной зависимости, а также заядлые курильщики.
Проявление пневмококкового менингита может быть опасным вследствие его длительного инкубационного периода. Причем имеется характерное подразделение описываемого заболевания на две формы: первичный и вторичный. Первичная форма не выявляется путем стандартных бактериологических исследований: взяв посев с носовой или ротовой полости, обнаружения пневмококка не происходит. Это значит, что после событий, провоцирующих представленную форму заболевания, течение болезни будет очень тяжелым, а главное, может иметь стремительный характер и увеличивает вероятность летального исхода.
Диагностика
При инфицировании пневмококком требуется срочная медицинская помощь, которую невозможно осуществить без предварительной диагностики. Пневмококковая инфекция быстро распространяется в организме, вызывая различные патологии и возможные осложнения.
На консультации врач собирает анамнез со слов пациента, осматривает больного, после для исключения заболеваний, вызыванных пневмококком, проводятся дополнительные диагностические мероприятия:
- исследование крови, мочи;
- бактериологический тест-контроль, мазок из зева;
- спинномозговая пункция;
- иммунодиагностика, бакпосев;
- МРТ, КТ, УЗИ пораженных органов.
Клинический диагноз выставляется на основании пневмококковой симптоматики. Болезни вследствие поражения бактериями рода Streptococcus pneumoniae трудноотличимы от других бактериальных инфекций, поэтому врачу следует постепенно исключать другие формы воспаления легких, менингитов и прочих вирусов.
Окончательный диагноз выставляется после получения лабораторных исследований, на основании которых проводятся лечебные мероприятия.
Причины возникновения
Streptococcus pneumoniae — условно-патогенные микробы — живут в организме долго. Возбудители инфекции активизируются при перечисленных факторах:
- переохлаждение;
- постоянные простуды;
- синдром хронической усталости;
- стрессы, депрессии, нервно-психические расстройства;
- недостаточный, неправильный питательный рацион;
- наличие травм;
- уменьшение защитных функций организма;
- никотинизм;
- большие скопления людей;
- гиповитаминоз;
- загрязненная окружающая среда.
Иммунизация против пневмококковой инфекции
После появления иммунобиологических препаратов против пневмококка многие сомневаются в необходимости вакцинации. Плюсы и минусы вакцинации от Streptococcus pneumoniae:
- Человек заражается аэрогенным способом, избежать инфицирования невозможно;
- Существует несколько типов пневмококков, вызывающих серьезные осложнения;
- Бактерии рода Streptococcus pneumoniae поражают преимущественно детей и пожилых людей, а прививка защищает людей группы риска;
- Из-за мутирования пневмококковых микроорганизмов с каждым разом болезнь сложнее лечится — многие опасные пневмококки устойчивы к антибиотикам. Вакцина способствует выработке антител против коварных микроорганизмов;
- Поражение пневмококковой инфекцией может привести к смерти. В результате вакцинации у носителей уменьшается концентрация пневмококков в организме, следовательно, распространение инфекции минимизируется;
- Побочные эффекты после прививки малы: возможна гиперемия в месте укола, зуд, повышение температуры тела. Ревакцинация при сверхчувствительности не делается. Вакцина — убитые бактерии (конъюгированная, «Превенар») или бактериальные части (полисахаридная «Пневмо-23», «Синфлорикс»), поэтому после вакцинации заразиться пневмококковой инфекцией невозможно.
Помимо вакцинации стоит придерживаться правильного образа жизни — питаться, заниматься спортом, укреплять иммунитет.
Все о менингококковой и пневмококковой инфекциях
Нелли, Москва
21 ноября 2019
Прошу вас! Если вам не трудно, если есть такая возможность! Объяснить, рассказать, может успокоить! Дело вот в чем. Сейчас в СМИ и интернет снова все наводят панику насчёт эпидемии менингококковой инфекции. К ней в этом году прибавилась микоплазма пневмонии, коклюш. Особенно страшен мененгокок. Может есть какая-то статистика, статьи научные где можно почитать об этом? Мне интересно все, кто в группе риска? Кто подвержен больше и в каком возрасте? Вчера вычитала в соцсетях как девушка рассказывает о своём двоюродном брате: что симптомов никаких не было! Резко схватился за голову и начал кричать от боли! До больницы не довезли( Хочется знать как действуют в таких случаях! Мне вот наш педиатр порекомендовал иметь дома антибиотик «цефтриаксон» но когда и в каких случаях его применять? Как разводить? И иметь что то гормональное! Ещё читала что для профилактики можно закапать капли левомецетин! Так делают врачи после контакта. Сколько раз и в какой дозировки все это применять? Немного расскажу о себе и своей семье: Живем в 4 дочке 18 лет привита полностью и год назад поставила минактру ( правильно я понимаю что с прививкой она не может быть носителем и принести в дом что то) Муж все время с хроническим насморком. У меня отсутствует селезенка (тоже интересно какие мне при этом нужны прививки?) Младшая 4,3 года за которую самое большое опасение так как у неё заболевание ЮРА и увеит. Принимаем терапию Методжект и Хумира. Болеет с 1,8 До этого успели поставить следующие прививки: Гепатит-4 Полиомиелит-4 АКДС-3 Россия + 1 пентаксим+ Hib Превинар 13 -2 шт Корь, кроснуха, паротит. Так же в мае месяце ставили капельницы- имунноглобулина человеческого. С таким набором вакцин мы хоть немного защищены? От этой заразы! Так же сдавали анализы на инфекции: токсоплазмоз, хламидии, микоплазменную и энтеровирусную ЦМВ, EBV et HSV) от 24.04.17г. При отрицательном IgM, положительные IgG к ЦМВ (22 UA/ml) MSV (52,5 S/co) При отрицательных IgG , IgM положительные кMycoplasma pnevmonie (19,2 ) ИФА на микоплазменную инфекцию от 03.05.17 при отрицательных lgG, lgM положительные к mycoplasma pnevmanie (20,2) Что это значит? Мы получается переболели этой микроплазменной пневмонией? И нам она не страшна? И сколько действует иммуноглобулин? Стоит ли снова прокапаться? Копались мы от герпеса 1-2 типа на попе вскакивает постоянно. От кори до 7 лет я так понимаю есть защита? Какие ещё способы можете предложить для профилактики? Кроме вакцинации (медотвод) Мне будет интересна и полезна любая информация. Мне так спокойней! Спасибо огромное что дочитали до конца! И за ранее большая вам благодарность!
Вопрос закрыт
менингококк пневмококк
Лечение
При остром течении пневмококковой инфекции необходима госпитализация. В других случаях больному показан постельный режим с правильным питанием, большим потреблением жидкости, исключением пищевых аллергенов. Чтобы во время болезни и последующей профилактики питательный рацион был сбалансированным.
В терапии болезней, вызванных Streptococcus pneumoniae, придерживаются следующих методик:
- Этиотропная терапия — прием антибактериальных средств;
- Дезинтоксикальное лечение;
- Избавление от симптомов.
Этиотропная терапия обусловлена антибактериальным лечением пациента. Streptococcus pneumoniae резистентны к антибиотикам ряда:
- пенициллинового — Амоксиклав, Оспамокс;
- цефалоспоринового — Цефуроксим, Цефтриаксон;
- фторхинолонового — Левофлоксацин;
- карбапенемов — Имипенем, Меропенем.
При дезинтоксикальном лечении назначаются медикаментозные средства, нацеленные на:
- Улучшение кровообращения — Флекситал, Циннаризин;
- Обезвреживание токсических веществ — внутривенные инъекции с коллоидными и кристаллоидными растворами;
- Восстановление сердечного ритма — Милдроксин, Рибоксин, Магнерот;