Менингококковая инфекция – это острое инфекционное заболевание, первым признаком которого является острый назофарингит или воспаление носоглотки, протекающее с последующим развитием менингококцемии и гнойного менингита.
Возбудителем гнойного менингита и менингококцемии является Neisseria mеningitidis – грамотрицательная бактерия, которая существует в виде разных серологических типов, то есть обладает достаточно большим разнообразием антигенов, против которых иммунной системе человека в случае контакта с этой инфекцией придется вырабатывать антитела.
Большие эпидемии менингита, чаще всего, вызываются менингококком группы А. Тем не менее, большую значимость в эпидемиологии менингита имеет также менингококк группы В.
Менингококковая инфекция, пути заражения
Менингококковая инфекция передается воздушно-капельным путем. Источник инфекции – это всегда человек, больной острым назофарингитом, с острой генерализованной формой менингококковой инфекции или здоровый носитель. Обычно носителей менингококка не более 5-процентов, но в период эпидемии в очаге инфекции доля носителей может достигать 50%. При этом носительство менингококка обычно кратковременно, около недели.
Периодические подъемы заболевания происходят примерно через каждые 10 – 12 лет.
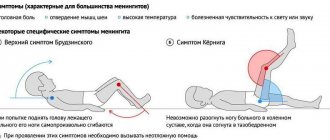
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Непереносимость яркого света (светобоязнь, чувствительность к свету) | 90% |
| Общая слабость (утомляемость, усталость, слабость организма) | 90% |
| Рвота разного характера, в том числе неукротимая | 90% |
| Тошнота | 90% |
| Выраженная головная боль, распространяющаяся на всю голову | 80% |
| Выраженное беспокойство | 80% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 70% |
| Повышенная чувствительность кожи к боли | 70% |
| Приступы судорог с потерей сознания или без (судороги, судорожные припадки, судорожный синдром, конвульсия) | 30% |
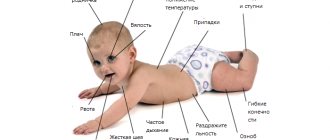
Менингококковая инфекция, признаки и симптомы
Как уже говорилось, наиболее часто встречающейся формой менингококковой инфекции является назофарингит. При попадании менингококка в верхние дыхательные пути, на слизистую оболочку носоглотки развивается местный воспалительный процесс. Инкубационный период составляет 2 – 3 дня, за ним следует продромальный или начальный период заболевания, во время которого больной менингококковой инфекцией наиболее заразен. Острый назофарингит развивается в течение 1 – 3х дней и характеризуется подъемом температуры до 38,0 С, яркой гиперемией (покраснением) и зернистостью задней стенки глотки, которая покрывается слизисто-гнойным отделяемым. Также отмечается покраснение миндалин, кашель, насморк со слизистым отделяемым с примесью зелени и гноя. Заболевание может длиться 3 – 5 дней и закончиться выздоровлением, а может перейти в генерализованную форму. В этом случае проникновение возбудителя в кровоток сопровождается появлением озноба, головной болью, подъемом температуры до 40 С. Генерализованная менингококковая инфекция может приводить к развитию гнойных очагов в различных внутренних органах: легких, сердце, суставах. Но самое страшное осложнение – это менингококцемия (менингококковый сепсис). Причем у маленьких детей менингококцемия может возникнуть внезапно на фоне полного здоровья, с повышением температуры тела до 40 – 41 градусов С за несколько часов и сопровождается головной болью, неукротимой рвотой, болями в мышцах и конечностях. Характерным признаком менингококцемии является появление звездчатой геморрагической сыпи (мелкие точечные кровоизлияния на коже, которые напоминают звездное небо).
И наконец, еще одной тяжелой формой менингококковой инфекции является менингит, который также развивается на фоне острого назофарингита. Менингококковый менингит начинается остро, с подъема температуры тела до высоких цифр, резкой мучительной головной боли, неукротимой рвоты, не связанной с приемом пищи.
Все формы генерализованной менингококковой инфекции требуют немедленной госпитализации в специализированное инфекционное отделение и проведения антибактериальной, а также интенсивной дезинтоксикационной терапии.
Диагностика
- Гемограмма (лейкоцитоз до 30х10/9л, сдвиг лейкоформулы влево, повышение скорости оседания эритроцитов).
- Исследование ликвора (цереброспинальная жидкость мутноватая, гнойная, повышение давления, плеоцитоз за счет нейтрофилов — несколько десятков тысяч клеток в микролитре; увеличение белка до 1–16 г/л, снижение глюкозы и хлоридов).
- Бактериоскопия (обнаружение менингококка).
Дифференциальный диагноз:
- Другие гнойные менингиты.
- Синдром менингизма при общих инфекциях.
- Субарахноидальное кровоизлияние.
Менингококковая инфекция и вакцинация
Основным контингентом лиц, подлежащих вакцинации против менингококковой инфекции, являются дети, живущие в закрытых коллективах, а также отъезжающие на каникулы в организованные летние лагеря отдыха. В медицинской практике широко используются полисахаридные менингококковые вакцины, типа Менинго А+С или Менцевакс.
Данные вакцины предназначены для иммунизации детей от 2х лет и взрослых по схеме однократного введения одной дозы вакцины с последующей ревакцинацией через 2 – 3 года.
Таким образом, менингококковая инфекция, безусловно, относится к таким заболеваниям, против которых проще и дешевле сделать прививку, чтобы обезопасить себя от возможных неприятных осложнений. Естественно, целесообразность и безопасность каждой вакцинации необходимо предварительно обсудить со своим лечащим врачом, а при необходимости – со специалистом, врачом иммунологом.
Лечение менингита эпидемического цереброспинального (менингококкового)
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны антибиотикотерапия, кортикостероиды, детоксикация, анальгетики, противорвотные, седативные препараты. Необходима изоляция на 14 дней.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Ампициллин (бактерицидное, антибактериальное средство). Режим дозирования: в/м, в/в струйно или в/в капельно разовая доза для взрослых составляет 250-500 мг, суточная доза — 1-3 г; при тяжелых инфекциях суточная доза может быть увеличена до 10 г и более.
- Хлорамфеникол (бактерицидное, антибактериальное средство). Режим дозирования: вводят внутримышечно или внутривенно в дозе 0,5-1 г на инъекцию в виде 20% раствора (1 г в 5 мл растворителя) 2-3 раза в сутки. Максимальная суточная доза — 4 г.
- Цефтриаксон (антибактериальное средство широкого спектра). Режим дозирования: взрослым и детям старше 12 лет в/м, в/в в дозе составляет 1-2 г цефтриаксона 1 раз в сутки или 0,5-1 г каждые 12 ч. В тяжелых случаях или в случаях инфекций, вызываемых умеренно чувствительными патогенами, суточная доза может быть увеличена до 4 г.
- Ванкомицин (бактерицидное, антибактериальное средство). Режим дозирования: в/в капельно взрослым — по 0,5 г каждые 6 ч или по 1 г каждые 12 ч. Продолжительность инфузии не менее 60 мин со скоростью 10 мг/мин. Детям назначают в суточной дозе 40 мг/кг, разделенной на разовые введения каждые 6 ч, каждая доза должна вводиться не менее 60 мин.
- Рифампицин (антибактериальное средство широкого спектра). Режим дозирования: внутривенно вводят взрослым в суточной дозе 0,3-0,9 г (2- 3 введения). Продолжительность лечения определяется индивидуально в зависимости от эффективности и переносимости препарата и может составлять 7-10 дней. При появлении возможности перехо-дят на прием препарата внутрь.
Осложнения
Нередко сочетанная форма заболевания – менингококцемия у детей – вызывает ряд необратимых последствий, таких как:
- ДВС-синдром;
- отек головного мозга;
- инфекционно-токсический шок;
- почечная недостаточность;
- отек легких;
- синдром церебральной гипотензии;
- инфаркт миокарда;
У взрослого человека осложнения менингококковой инфекции могут быть следующие:
- артрит;
- одышка;
- глухота;
- эпилепсия;
- тахикардия;
- лейкоцитоз;
- остеомиелит;
- фульминантная печеночная недостаточность;
- миокардит;
- снижение интеллектуальных способностей;
- гнойный менингоэнцефалит;
- развитие гангрены;
- церебральная гипотензия;
- гормональная дисфункция.
Причины и факторы риска
Менингоэнцефалит чаще бывает инфекционным, но также может быть токсическим и аутоиммунным.
Инфекционное воспаление может быть спровоцировано вирусами, бактериями, грибками, простейшими и паразитами.
Наиболее частые инфекционные возбудители менингоэнцефалита:
| Бактерии | Вирусы | Простейшие |
| Neisseria meningitidis, Listeria monocytogenes, Rickettsia rickettsii, Rickettsia conorii, Rickettsia africae, Ehrlichia chaffeensis, Mycoplasma pneumonia, Treponema pallidum, Mycobacterium tuberculosis, Borrelia burgdorferi, Leptospira. | Вирус Эпштейна – Барра, вирус простого герпеса типа 1 и типа 2, энтеровирус, вирус бешенства, вирус клещевого энцефалита, вирус лихорадки Западного Нила, вирус кори, вирус ветряной оспы, вирус паротита (свинки), ВИЧ. | Naegleria fowleri, Balamuthia mandrillaris, Sappinia Diploidea, Trypanosoma brucei, Toxoplasma gondii. |
К инфекционным (паразитарным) возбудителям относятся Halicephalobus gingivalis из класса нематодов, возбудитель цистицеркоза (Taenia solium), эхинококк.
Заболевание может быть вызвано грибками Cryptococcus neoformans. Следует отметить, что менингоэнцефалит паразитарного и грибкового происхождения встречается крайне редко.
Об аутоиммунном воспалении говорят, когда причиной поражения тканей, в данном случае тканей мозга и его оболочек, служит атака собственной иммунной системы. Аутоиммунный энцефалит может быть вызван антителами к белкам амилоидного бета-пептида, антителами к рецептору анти-N-метил-D-аспартата (анти-NMDA; анти-NMDA-рецепторный энцефалит) и некоторыми другими.
В крайне редких случаях встречается поствакцинальный менингоэнцефалит.
Патогенез
Входными воротами являются слизистые оболочки верхних дыхательных путей (носо- и ротоглотки), где происходит размножение возбудителя. При высоком уровне местной защиты, локальных изменений в слизистых оболочках не происходит, человек на протяжении нескольких недель будет являться носителем менингококка. При недостаточном уровне местной защиты, развивается воспаление слизистой оболочки носоглотки — назофарингит. У некоторых больных менингококк преодолевает местный барьер и выходит в кровь, что может привести либо к транзиторной бактериемии без клинических проявлений, а может привести к развитию менингококкемии (менингококковому сепсису). В этом случае, бактерии с током крови заносятся в различные органы и ткани: кожу, надпочечники,почки, лёгкие и др. Менингококк способен преодолевать гематоэнцефалический барьер и вызывать поражение мозговых оболочек и вещества головного мозга.
Важную роль в патогенезе генерализованных форм менингококковой инфекции играет эндотоксин — он является сильнейшим сосудистым ядом и высвобождается в большом количестве при гибели возбудителя. Воздействуя на эндотелий сосудов, эндотоксин вызывает микроциркуляторные расстройства, что в конечном итоге приводит к массивным кровоизлияниям во внутренние органы (в том числе в надпочечники с развитием смертельного синдрома Уотерхауса-Фридериксена). В головном мозге развивается отёк.
Этиология заболевания
Ключевая причина развития менингита – это попадание в организм менингококка. При благоприятных условиях (сниженный иммунитет, наличие хронических заболеваний) эти бактерии начинают активно делиться и разноситься вместе с током крови ко всем тканям и органам, оседая в биологических жидкостях. Проникая в головной мозг, образуются генерализованные очаги, которые провоцируют изменения в работе всего организма.
В группу риска попадают люди, которые часто контактируют с потенциальными носителями бактерии, а также пациенты с патологически ослабленным иммунитетом. При попадании бактерии в организм, защитные реакции срабатывают не сразу или не в полном объеме, как это должно быть у здорового человека.
Стадии заболевания
В течении менингоэнцефалита выделяют начало (появление первых признаков), разгар и исход. Инфекционные виды заболевания имеют еще и продромальную, или скрытую (латентную) стадию, которая может протекать бессимптомно или иметь незначительные и неспецифические клинические проявления. Латентный период, т. е. время от заражения до появления первых признаков болезни, может длиться от нескольких часов до нескольких месяцев в зависимости от этиологии. Разгар болезни характеризуется выраженной и прогрессирующей симптоматикой. Исходом может быть выздоровление или наступление смерти в том случае, если поражения мозга достигают критической отметки и затрагивают жизненно важные центры.
Некоторые виды болезни имеют характерные именно для них стадии. Например, в течении менингоэнцефалита выделяют три периода: стадию предвестников (соответствует продромальной), стадию возбуждения, стадию параличей.
Возможные осложнения
При отсутствии своевременной медицинской помощи повышается риск развития серьезных осложнений:
- гормональные нарушения;
- частичный или полный паралич;
- эпилептические приступы;
- токсико-инфекционный шок;
- отекание головного мозга;
- церебральная гипотензия;
- отек легких;
- острая почечная недостаточность;
- желудочно-кишечное кровотечение.
Редко, когда менингококковая инфекция у взрослого протекает без последствий.
Иногда наблюдается развитие астенического синдрома. Пациент полностью выздоравливает, но его тревожат слабость, вялость и головные боли. В некоторых ситуациях осложнением после патологии выступает повышенное внутричерепное давление (гипертензивный синдром). Ухудшается слух или снижается сила мышц с одной стороны туловища.
Менингококковая инфекция представляет собой тяжелое заболевание, осложнения при котором возникают не только в период лечения, но и после выздоровления. Спасти жизнь пациента поможет своевременная скорая помощь, за которой рекомендуется обращаться в больницу при появлении первых симптомов у взрослых.
Профилактика
Профилактика менингококкового менингита заключается в минимизации факторов риска, располагающих к его появлению:
- Снижение контакта с больными людьми, которые страдают насморком и кашлем. Следует использовать средства индивидуальной защиты, а также промывать слизистые оболочки после каждого контакта.
- Избегание посещения мест с большим скоплением людей (потенциальных носителей бактерии) в периоды активизации респираторных заболеваний.
- Укреплять иммунитет с помощью закаливания, сбалансированного питания и витаминных комплексов.
В случае проявления тревожных признаков и острой боли в затылке, что сопровождается высокой температурой, ознобом и лихорадкой, следует немедленно вызвать врача. Промедление может ускорить процесс интоксикации и развития патогенной микрофлоры, что не обойдется без последствий для дальнейшей жизни.