Что является провоцирующим фактором?
Основная причина возникновения ЭС заключается в отмене принимаемых медикаментозных препаратов, действие которых направлено на угнетение эпилептических приступов.
Однако эпилептический статус может возникать не только на фоне эпилепсии, но и по причине поражений головного мозга, среди которых:
- травма головы;
- интоксикация;
- внутричерепная злокачественная опухоль;
- нарушение кровообращения в мозге;
- инфекция;
- водянка головного мозга (энцефалопатия);
- абстинентный синдром;
- осложнения сахарного диабета;
- гематома.
Частота возникновения эпистатуса без предрасполагающего фактора — эпилепсии равна примерно 50%.
Эпилепсия неуточненная – пример написания карты вызова
В карте вызова при эпилепсии указываются жалобы пациента на момент осмотра.
В документации отражаются следующие моменты:
- характер судорог (если находятся в сознании);
- ощущения больного перед приступом;
- наличие травмы прикуса на языке;
- наличие непроизвольного мочеиспускания;
- наличие головной боли;
- наличие диспепсических явлений (тошнота, рвота);
- наличие нарушений чувствительности и парезов;
- наличие общей слабости;
- наличие расстройств речи, зрения, когнитивных нарушений.
Анамнез
Анамнез в карте вызова скорой при эпилепсии включает в себя такие пункты, как:
Время возникновения припадка (сколько часов/минут назад).- Характер судорог (парциальные, генерализованные).
- Последовательность появления и динамика симптомов или жалоб, ставших поводом для вызова бригады СМП или выявленных в ходе врачебного осмотра.
- Падал ли больной во время приступа; если падал, то ударялся ли головой.
- События, спровоцировавшие припадок.
- Частота эпиприступов.
- Противосудорожные лекарственные препараты, принимаемые пациентом.
- Сопутствующие патологии (если есть).
Также в карте вызова при эпистатусе указывается источник полученных сведений – со слов больного, очевидцев, из амбулаторной карты, выписного эпикриза из стационара. Если источник информации установить не удалось, необходимо указать, что достоверный анамнез неизвестен.
Дополнительно в карте вызова при судорожном синдроме указывается, отягощен ли аллергологический анамнез, а у женщин – если ли дополнительные сведения относительно гинекологического анамнеза (заболевания, хирургические вмешательства и др.). Если у больного повышена температура тела, следует уточнить его эпидемиологический анамнез.
Мужчина, 36 лет. Повод к вызову — находится без сознания на улице, причина не установлена (вызывают прохожие).
На момент осмотра жалоб не предъявляет, что произошло, не помнит. Находится на улице возле магазина, сидит на крыльце.
Со слов окружающих, минут 10-15 назад был приступ тонико-клонических судорог с потерей сознания и пеной изо рта. Лечение не предпринимали. Приступ не первый, ранее обращался в скорую помощь по поводу эпилептических припадков.
Анамнез жизни
Эпилепсия, больной состоит на амбулаторном учете у невролога. Регулярно принимает противосудорожные лекарственные препараты. Комфортное артериальное давление пояснить не может.
- состояние средней тяжести;
- уровень сознания — оглушен (13 по школе Глазго), поведение заторможено;
- зрачки в норме, D=S, реакция на свет живая, парез взора отсутствует, горизонтальный нистагм;
- кожа сухая, чистая, физиологически окрашенная, слизистые не воспалены;
- сердечные тоны ясные, ритмичные, шумы отсутствуют, пульс на периферических артериях ритмичный, удовлетворительных качеств;
- со стороны ЦНС – менингеальные симптомы отсутствуют, мышечный тонус повышен, очаговая симптоматика отсутствует;
- зев спокойный, миндалины обычного размера;
- экскурсия грудной клетки в норме, дыхание в норме, перкуторно – звук легочный, аускультативно – везикулярное дыхание, хрипы отсутствуют;
- периферических отеков нет;
- язык влажный, чистый;
- живот мягкий, безболезненный, правильной формы, принимает участие в акте дыхания, симптомов раздражения брюшины нет;
- печень не выходит за край реберной дуги;
- стул – 1 раз в сутки, оформленный;
- диурез в норме, ССПО – отрицательный.
Основная патология
Больной оглушен, заторможен, неадекватен, потерял ориентацию во времени и пространстве. На языке имеются следы зубов, также имеются следы непроизвольного мочеиспускания. Сознание постепенно восстановилось во время осмотра. Следов травм головы не обнаружено.
| время | 17-30 | 17-50 | 18-10 | Пр. покой |
| ЧДД | 16 | 16 | 16 | 16 |
| Пульс | 86 | 84 | 76 | 72 |
| ЧСС | 86 | 84 | 76 | 72 |
| АД | 150/90 | 130/80 | 130/80 | 130/80 |
| Темп. ºС | 36,6 | |||
| SpO2 | 97 | 97 | 97 | 97 |
Глюкоза крови – 6,9 ммоль/л;
Данные ЭКГ – ритм синусовый, 83 удара/мин, признаки острой патологии со стороны сердца и сосудов отсутствуют. Архив ЭКГ отсутствует.
Диагноз бригады СМП
Эпилепсия неясного происхождения, состояние после приступа.
Лечебные мероприятия
17-39 – Sol. MgSO4 25% — 10 ml в/в
Больной госпитализирован в неврологическое отделение городской больницы.
Результат лечения
В результате проведенных лечебных мероприятий состояние больного улучшилось, сознание восстановилось в полном объеме. Во время транспортировки в лечебное учреждение эпилептические припадки не возобновлялись.
Материал проверен экспертами Актион Медицина
Первая помощь при судорожном припадке и при приступе эпилепсии
Судорожные припадки – это приступы, при которых происходит одновременный спазм мышц всего тела.
Причина судорог – какое-то нарушение в работе головного мозга. Какое? Не важно. На этапе оказания помощи нам это безразлично.
Все судорожные припадки часто называют «эпилептическими припадками» по названию болезни эпилепсия, для которой характерны такие приступы. Но, на самом деле, судорожные припадки могут случиться при массе других состояний/заболеваний.
Какая бы ни была причина припадка, внешне всё выглядит одинаково и помощь требуется одна и та же.
Основные признаки:
- Всё тело напряжено, конечности и голова либо находятся в почти неподвижном состоянии, либо совершают хаотичные бесконтрольные движения.
- Сознание отсутствует, хотя глаза могут быть открыты и человек выглядит так, как будто он смотри на окружающих.
- Изо рта может выделяться пена (густая слюна), иногда окрашенная в розовый цвет небольшим количеством крови. Кровь может появиться, если пострадавший прикусил язык или щёку.
ВНИМАНИЕ!
Судорожный припадок сам по себе не приводит к смерти. Как бы страшно ни выглядел пострадавший, какая бы пена не шла изо рта, какие бы страшные гримасы не появлялись на лице и какие бы страшные хрипы он ни издавал – жизни пострадавшего ничего не угрожает.
Главная угроза жизни и здоровью пострадавшего – травмы, полученные при падении и бесконтрольном движении.
Ваши действия:
- Сделать всё необходимое для того, чтобы человек не травмировался! Отодвинуть острые твёрдые предметы от пострадавшего или отодвинуть пострадавшего от них. Если это невозможно – положить что-нибудь мягкое между пострадавшим и травмоопасным предметом.
- Дождаться конца судорог. Судороги чаще всего длятся в пределах 15-30 секунд, хотя по ощущениям может казаться, что прошло много минут. В редких случаях судороги могут продолжаться до нескольких минут. Судорожные припадки так же могут повторяться несколько раз подряд с промежутками покоя меду ними.
- Вызвать «скорую помощь» — 103 или 112 с любого телефона — и чётко, простым языком описать все проявления. Например: молодой человек лет 30 на вид, потерял сознание и трясётся в судорожном припадке.
Больше ничего делать не нужно.
Если пострадавший пришёл в сознание — наблюдайте за его состоянием, поддерживайте его морально, ждите «скорую». Обычно пострадавший абсолютно не помнит эпизод судорожного припадка.
Если сознание отсутствует – проверьте наличие дыхания. Если дыхание есть – поверните человека на бок, чтобы избежать западения языка и остановки дыхания и продолжайте ждать «скорую».
Вредные мифы:
Миф #1 Во время судорог нужно вставить ложку в рот пострадавшему, чтобы:
- язык не запал и не перекрыл дыхание (держать ложкой язык)
- он не прикусил себе язык (вставить её между зубов)
Почему этого НЕ надо делать?
- Насильственное введение твёрдых предметов в рот заканчивается сломанными зубами, рваными губами, попаданием «орудия спасения» в дыхательные пути и т.д.
- Язык при судорогах прикусывается далеко не всегда. Но даже если это случилось – это не смертельно. Вставленная насильно ложка принесёт больше разрушений в ротовой полости.
- Язык при судорогах не западает и дыханию не мешает! Это научный факт!!! Поэтому лезть за ним в рот не надо.
Миф #2 Во время судорог нужно крепко фиксировать голову и конечности пострадавшего
Почему этого НЕ надо делать?
- Фиксация тела не влияет на длительность припадка. Судороги закончатся тогда, когда закончатся.
- Насильственное удержание тела травмирует. Такая «помощь» заканчивается растяжениями связок и вывихами суставов. Позвольте судорогам закончиться произвольно.
Любое знание бесполезно, если не приводит к результативным действиям.
И вот что вам нужно сделать прямо сейчас, чтобы знания не остались просто знаниями:
- Расскажите всё, что узнали о судорожном припадке, всем в своей семье. Именно расскажите своими словами. Во-первых, передавая информацию другим, вы сами лучше её запомните. Во-вторых, вы формируете вокруг себя безопасное окружение, которое сможет помочь вам, если пострадавшим вдруг станете вы, не дай Бог.
- Если у вас есть дети, убедитесь, что они знают, как звонить в «скорую». Они могут оказаться единственными, кто рядом с пострадавшим и от их своевременного вызова «скорой» будет зависеть его спасение.
Будьте готовы и пусть вам это никогда не понадобится!
Автор: Артём Харчиков
P.S. Материал был вам полезен? Поставьте лайк, оставьте отзыв 
Нам очень важно знать ваше мнение о нашей работе!
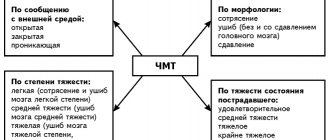
Разновидности и стадии эпистатуса
Вариативность видов эпилептических припадков обуславливает формирование различных клинических форм ЭС. Их делят на две основные группы — судорожные и бессудорожные припадки.
По классификации выделяют следующие виды эпилептического статуса:
- Генерализованный ЭС — характеризуется развёрнутыми тонико-клоническими судорогами с бессознательным состоянием.
- Не полностью генерализованный ЭС — характеризуется нетипичными мышечными спазмами с полной потерей сознания. Тонический статус наиболее часто встречается среди детей с синдромом Ленннокса-Гасто. Может наблюдаться в разных возрастах. Клонический статус наблюдается при эпилепсии у грудничков, а также при конвульсиях с высокой температурой у маленьких деток. Миоклонический статус проявляется постоянными или эпизодическими мышечными подёргиваниями.
- Статус фокальных пароксизмов протекает по типу эпилепсии Джексона с мышечным сокращением определённой локализации, например, только мышц лица, одной конечности или половины тела. При этом утраты сознания может не возникать.
- Абсансный или бессудорожный статус — сопровождается полной потерей сознания без мышечных сокращений. Такие приступы характеризуются наиболее лёгким течением, однако из-за отсутствия судорог, постановка диагноза может быть затруднена.
- Парциальный статус характеризуется неосознанными и автоматическими действиями при полной или неполной потере сознания.
Также выделяют стадии развития эпистатуса:
- предстатус — длится 1-10 минут;
- начальная — длится от 10 минут до полу-часа;
- развернутая — длится от полу-часа до часа;
- рефрактерная — длится более часа.
Как это выглядит в реальной жизни
Симптомы эпилептического статуса определяются выраженными расстройствами в сознании, дыхательной системе и гемодинамике, которые обусловлены предыдущим приступом, количество судорог при эпистатусе может составлять от 3 до 20 в час.
Сознание к моменту следующего приступа не проясняется и человек находится в состоянии оглушения, оцепенения или комы.
При длительном ЭС, коматозное состояние усугубляется, становится более глубоким, судороги принимают тоническую форму, повышение артериального давления сменяется резким понижением, а повышенная рефлексия — отсутствием реакций. Расстройства гемодинамики и дыхания становятся более выраженными.
Судороги могут пропасть, и тогда наступает стадия эпилептической прострации, для которой характерны внешние изменения:
- меняется размер зрачков;
- взгляд становится неосознанным;
- рот приоткрыт.
Это очень опасно! В таком состоянии может наступить летальный исход.
Эпистатус обязательно длится более полу — часа. Это состояние следует дифференцировать от эпизодических приступов, в перерывах между которыми происходит полное или практически полное прояснение сознания, а также частичное восстановление физиологического состояния больного.
Течение судорожного ЭС можно разделить на две фазы. На первой происходят компенсаторные изменения для поддержания кровообращения и процесса обмена веществ.
Для этого состояния характерны:
- тахикардия;
- повышенное артериальное давление;
- рвота;
- непроизвольное мочеиспускание;
- непроизвольная дефекация.
Вторая фаза наступает через пол — часа или час и характеризуется срывом компенсаторных изменений. При этом состоянии происходят такие процессы:
- понижение артериального давления;
- аритмия;
- нарушение дыхательной функции;
- тромбоз лёгочной артерии и её ветвей;
- острая почечная и печёночная недостаточность.
Бессудорожный эпистатус характеризуется разнообразными расстройствами сознания:
- чувство отрешённости;
- обездвиживание.
В случае ЭС сложных парциальных припадков наблюдают:
- девиации поведения;
- спутанность сознания;
- симптомы психоза.
Шпаргалка при оформлении карты вызовы больного с эпилепсией
В карте вызова при эпилепсии указываются жалобы пациента на момент осмотра.
В документации отражаются следующие моменты:
- характер судорог (если находятся в сознании);
- ощущения больного перед приступом;
- наличие травмы прикуса на языке;
- наличие непроизвольного мочеиспускания;
- наличие головной боли;
- наличие диспепсических явлений (тошнота, рвота);
- наличие нарушений чувствительности и парезов;
- наличие общей слабости;
- наличие расстройств речи, зрения, когнитивных нарушений.
Клинические рекомендации можно развернуть в Сиcтеме Консилиум: доступно Только для врачей!
Анамнез
Анамнез в карте вызова скорой при эпилепсии включает в себя такие пункты, как:
- Время возникновения припадка (сколько часов/минут назад).
- Характер судорог (парциальные, генерализованные).
- Последовательность появления и динамика симптомов или жалоб, ставших поводом для вызова бригады СМП или выявленных в ходе врачебного осмотра.
- Падал ли больной во время приступа; если падал, то ударялся ли головой.
- События, спровоцировавшие припадок.
- Частота эпиприступов.
- Противосудорожные лекарственные препараты, принимаемые пациентом.
- Сопутствующие патологии (если есть).
Также в карте вызова при эпистатусе указывается источник полученных сведений – со слов больного, очевидцев, из амбулаторной карты, выписного эпикриза из стационара. Если источник информации установить не удалось, необходимо указать, что достоверный анамнез неизвестен.
Дополнительно в карте вызова при судорожном синдроме указывается, отягощен ли аллергологический анамнез, а у женщин – если ли дополнительные сведения относительно гинекологического анамнеза (заболевания, хирургические вмешательства и др.). Если у больного повышена температура тела, следует уточнить его эпидемиологический анамнез.
Объективно
Врачу скорой помощи следует обратить особое внимание на такие показатели, как:
- тяжесть состояния;
- уровень сознания (по школе Глазго);
- положение;
- состояние кожи и слизистых;
- температура тела;
- состояние языка – локализация, есть ли прикус;
- особенности поведения, психоэмоционального состояния;
- контакт: описать, ориентирован ли больной во времени и в пространстве, помнит ли, кто он такой, выполняет ли инструкции врача скорой помощи;
- нарушение когнитивных функций (память, внимание, восприятие);
- особенности чувствительности (необходимо указывать вид проверяемой чувствительности (температурная, тактильная, болевая и др.), а также выявленные нарушения и их локализацию;
- особенности речи (в норме, афазия, дизартрия и др.);
- зрачки (расширены, сужены, обычного размера);
- особенности зрачковой реакции – содружественная или нет;
- наличие или отсутствие нистагма (при наличии указать его сторону и характер);
- наличие или отсутствие асимметрии лица (при наличии указать сторону, центральный или периферический парез лицевого нерва);
- наличие или отсутствие менингеальных симптомов (ригидность мышц затылка, симптомы Брудзинского, Кернига и др.);
- наличие или отсутствие очаговой симптоматики (парезы, плегии, их выраженность и тип);
- наличие или отсутствие патологических стопных симптомов (Бабинского и др.);
- сухожильные рефлексы D=S;
- координаторные пробы – пальценосовая, коленно-пяточная и др.;
- контролирует ли больной мочеиспускание и дефекацию.
Если больной при падении получил травму, ее также следует подробно описать в карте вызова при приступе эпилепсии.
Какая информация должна быть в амбулаторной медицинской карте пациента
В рабочей таблице представлена информация о том, какие сведения необходимо записывать в карту, как их оформлять и когда необходимо вносить.
Материал доступен в Справочной системе Главный врач для подписчиков и клиентов демодоступа. Скачать таблицу
Справочно: эпистатус
Эпилептический статус – это патологическое состояние, при котором эпилептические припадки следуют друг за другом (они могут длиться в течение получаса и более), и в промежутках между приступами пациент не приходит в сознание. Эпистатус может развиться как осложнение эпилепсии или стать ее манифестным проявлением.
Повторный приступ развивается еще до того, как восстановились нарушенные функции центральной нервной системы, к которым привел предыдущий припадок.
Таким образом, прогрессивно накапливаются нарушения со стороны различных систем и органов организма человека.
Если же в перерывах между приступами состояние больного относительно нормализуется, восстанавливается сознание и не наблюдается прогрессивного нарушения функций организма, то такое состояние называется серийными эпилептическими припадками и качественно отличается от эпилептического статуса.
Патофизиология всех видов эпилептического статуса одинакова – она отличается лишь степенью вовлечения головного мозга в эпиактивность.
Основой данного состояния является непрерывная (или прерывистая, но повторяющаяся) пароксизмальная коллективная электрическая активность нейронов головного мозга.
Затем возникает патологическое возбуждение по нейронным кругам, что, в свою очередь, приводит к поддерживанию статуса эпилептических припадков по принципу замкнутого круга.
В зависимости от того, насколько сильно различные отделы мозга вовлечены в эту патологическую активность, различается и характер эпистатуса.
В отличие от единичного эпиприпадка, организм не в состоянии самостоятельно купировать эпилептический статус. Кроме того, при данном состоянии необязательно впадение в кому, а в ряде случаев у больного может быть даже сохранено формальное сознание.
- В статье вы найдете только несколько готовых образцов и шаблонов. В Системе «Консилиум» их более 5000
.
Первая неотложная помощь — правила и советы
Главная цель при оказании первой неотложной помощи при эпистатусе до приезда врачей — не допустить повреждения и травматизации больного.
Что необходимо делать в момент приступа:
- уложить человека на удобную поверхность для снижения травматического риска;
- снять те предметы одежды, которые могут причинять дискомфорт (например, галстук, пояс), расстегнуть воротник;
- проложить под голову скрученную одежду;
- аккуратно повернуть голову набок, чтобы больной не захлебнулся своей слюной;
- если рот приоткрыт, нужно вложить между зубами носовой платок или какую-либо ткань, но ни в коем случае не острый предмет, чтобы не поломать зубы;
- убрать все опасные предметы, которые находятся на ближайшем расстоянии, чтобы избежать ранения;
- не держать человека слишком сильно, иначе велика вероятность перелома костей;
- не размыкать зубы, если они сжаты.
Причины возникновения и развития
Непосредственных причин, способных вызвать припадок эпилепсии не существует, однако есть ряд факторов риска, которые при определённых обстоятельствах могут спровоцировать эпилептический припадок. Факторы риска могут быть как врожденными, так и приобретенными.
Наследственная предрасположенность предполагает особенное функционирование нейронов и их склонность к спонтанному возбуждению. Данная особенность может передаваться из поколения в поколение, однако не всегда проявляться. Эпилепсия при наследственной предрасположенности может развиться в случае приобретенных провоцирующих факторов, а именно:
- при кровоизлиянии в мозг или других нарушениях мозгового кровообращения;
- после черепно-мозговых травм;
- в результате затяжного алкоголизма, приема наркотических и психотропных средств, сильного стресса;
- при менингите, энцефалите;
- при родовых травмах;
- при абсцессе мозга или инсульте;
- при наличии аневризмов, кист или спаек в мозге.
Факторами, оказывающими воздействие на возникновение эпилептического приступа, являются:
- плохой режим сна;
- употребление алкоголя, кофеина, прием любого объема наркотических веществ, антидепрессантов, не предписанных врачом;
- отказ от приема медикаментов, прохождения терапии;
- курение;
- стресс;
- изменение гормонального фона вследствие некоторых заболеваний;
- менструация у женщин.
Очень важно понимать: если приступ начался, ни в коем случае не следует давать больному какие-либо медикаменты, особенно те, которые не прописаны лечащим врачом. В такой ситуации процесс уже запущен, и любые таблетки могут лишь навредить. Приступ, если он длится не более трех минут, следует просто контролировать и не пытаться привести человека в чувства. Однако, если приступ длиться дольше, важно вызвать медицинскую бригаду.
Врачи Юсуповской больницы работают круглосуточно, поэтому в случае осложнений после эпилептического синдрома следует немедленно обратиться к доктору во избежание плачевных последствий. Мы поможем нашим пациентам выйти из любой затруднительной ситуации.
Дальнейшие действия
Купирование эпилептического статуса выполняется посредством проведения таких мероприятий:
- обеспечение проходимости дыхательных путей;
- применение оксигенотерапии;
- внутривенная инъекция Диазепама (максимальная дневная доза — 40 мг), побочным эффектом этого препарата может быть угнетение дыхания.
Далее терапия проводится путём введения медикаментозных препаратов в зависимости от стадии эпилептического статуса.
На начальной стадии для купирования эпилептического статуса применяются такие препараты:
- Диазепам;
- Лоразепам;
- Депакин;
- Фенитон;
- Оксибутират.
Среди побочных эффектов лечения можно выделить следующие последствия: артериальная гипотензия, острый токсический гепатит, флебосклероз, гипокалиемия.
На развёрнутой стадии ЭС применяют:
- Диазепам;
- Лоразепам;
- Фенобарбитал;
- Тиопентал натрия.
На рефрактерной стадии ЭС проводят такие мероприятия:
- Интубация, коррекция электролитных нарушений, перевод на искусственное вентилирование лёгких — для поддержания жизненно-важных функций организма.
- Барбитуровый наркоз — внутривенная инъекция Тиопентала натрия в течение 20 сек. вводится 100-250 мг препарата. Если состояние больного не улучшается, доза в размере 50 мг вводится каждые несколько минут до прекращения припадка. Барбитуровый наркоз может длиться от 12 часов до суток.
- Инъекции Дексаметазона и Маннитола вводятся для предотвращения мозгового отёка.
- Инфузионная дегидратационная терапия проводится с целью устранения нарушений ликвординамики и процесса обмена веществ. Для этого применяются: Магензия, Лазикс, Кордиамин, Эуфиллин, Коргликон.
В том случае, если эпистатус является симптоматическим, т. е. он возник на фоне повреждения мозга, должна быть проведена нейрохирургическая операция с целью сдавливания сосудов мозга.
Особенности состояния у детей
Очень часто эпистатус, возникающий у детей — это признак начала эпилепсии, однако бывает, что судорожные приступы проявляются уже на поздних этапах течения этого заболевания.
У новорожденных припадок происходит с частичной потерей сознания, при этом реакция на внешние раздражители сохраняется.
Генерализованный ЭС может проявляться тонико-клоническими, клоническими, миоклоническими судорогами.
При бессудорожном ЭС при помощи электроэнцефалографии обнаруживают пикволновой ступор и медленные волны, которые отражают состояние эпилептического помрачения сознания. Частичный ЭС может быть простым, соматодвигательным, дисфазическим.
При сложном частичном эпистатусе наблюдается устойчивая сохранность эпилептической сумеречности сознания.
Количество приступов может достигать нескольких десятков или даже сотен в день. При этом происходит расстройство дыхательной функции, гемодинамики, нарушаются процессы обмена веществ в мозге, состояние комы может углубиться вплоть до наступления смерти.
Смертность в случае эпилептического статуса при ранее диагностированной эпилепсии составляет 5%, в случае симптоматического статуса — 30-50%. Если ЭС продолжается более часа могут возникнуть такие тяжёлые последствия:
- отек мозга;
- кислородное голодание мозга;
- чрезмерное снижение артериального давления;
- лактатацидоз — чрезмерное накопление молочной кислоты в организме;
- нарушение электролитного баланса;
- задержка психического развития и умственная отсталость — у детей.
Бессудорожный ЭС менее опасен, чем генерализованный, однако в этом случае могут развиваться нарушения когнитивной сферы.
Что представляют собой судороги, каковы причины их появления
Судорога – это непроизвольное сокращение мышечной ткани, которое причиняет человеку дискомфорт и боль.
Содержание:
- Что представляют собой судороги, каковы причины их появления
- Как распознать судорогу у ребёнка
- Разновидности судорожной активности
- Первая помощь при судорогах: что делать
- Лечение и профилактика судорог: рекомендации врачей и советы народной медицины
- Судороги как признак эпилепсии: что делать
Больше всего судорожным припадкам подвержены икроножные мышцы, чуть менее – бёдра, шея, живот, спина. Нередко случаются приступы, охватывающие группу мышц.
Боль имеет ноющий, тянущий или режущий характер. Мышца при этом словно каменеет, а поражённая конечность перестаёт слушаться.
Механизм формирования спазма происходит по цикличной схеме: так как кровь не поступает в мышцу, в ней возникает ишемия. Человек ощущает боль, ещё сильнее напрягает мышцу, чтобы её ослабить, а в результате только провоцирует неприятные ощущения.
Почему возникают судороги? Сам механизм развития приступа может зависеть от разнообразных факторов, однако причина их формирования – недостаток кровообращения в мышечной ткани, связанный с интенсивным напряжением. Усилению судорожной активности мышц могут способствовать уколы острыми предметами, внезапные громкие звуки, приём алкогольных напитков.
У спортсменов, из-за постоянно повышенного потоотделения, в организме может формироваться недостаток соли, что также является причиной появления судорог.
Однообразные, повторяющиеся в течение длительного времени движения негативно сказываются на состоянии мышц, создают в них напряжение, которое вызывает судорожные сокращения. Примером таких движений является печатание на клавиатуре, или управление компьютерной мышью.
Медики отмечают, что ночные судороги появляются в результате соединения стресса, как психического явления, с пониженным кровообращением – физиологическим фактором.
Если одни и те же группы мышц долгое время ощущают постоянную нагрузку, они более подвержены появлению судорожных приступов, чем другие мышцы – так, например, люди, работающие стоя, отмечают у себя появление судорог в ногах.
Кроме нарушений кровообращения, стрессов и физических нагрузок, судороги могут проявляться на фоне некоторых болезней нервно-психического характера – столбняка, неврозов, эпилепсии. Отравления, интоксикации, нарушения работы эндокринной системы, а также расстройства обмена веществ также могут быть причиной судорог.
Почему судороги появляются у детей? Медики связывают это явление с недостаточностью развития головного мозга и волокон нервных клеток, а также слабо развитыми тормозными механизмами. Развитию судорожных приступов могут способствовать вредные привычки матери во время беременности, родов и кормления грудью, токсикоз, внутриутробные инфекции, приём токсичных лекарственных препаратов, повреждение головного мозга малыша во время родов, после родов – инфекционные болезни и нарушения обмена веществ, последствия вакцинации ребёнка.
Судорожные приступы в икроножных мышцах не всегда можно рассматривать как отдельное явление, самостоятельную болезнь – спазмы этой части тела могут сопутствовать некоторым другим заболеваниями, например, варикозному расширению вен.
После купания в холодной воде, переохлаждения организма, резких движений после отдыха, из-за переутомления и резкого повышения температуры тела в разных областях туловища могут появляться спазмирующие ощущения, которые неприятно сказываются на общем самочувствии человека.
Частые приступы судорог могут свидетельствовать о наличии у поражённого тромбоза – закупорки вен в результате неравномерного кровотока в них. Также судорожные припадки могут сигнализировать о том, что организму не хватает магния, кальция и калия – веществ, которые принимают участие в процессах расслабления мышечной ткани.
Формированию нарушений кровоснабжения мышечной ткани способствует и общее переутомление организма. Это состояние может быть временным, или иметь накапливающийся характер. Временное переутомление может быть связано, например, с летним сезоном, когда организм тратит большое количество сил на потоотделение и охлаждение. Из-за этого мышцы подвергаются более сильному износу при обычных нагрузках, мышечный белок быстрее распадается. Продукты распада миоглобина становятся токсичными для организма, и даже могут вызывать болевые ощущения. Так как кровоснабжение уменьшается, токсины не выводятся из мышц в полном объёме, и провоцируют судороги в них.
Часто на появление спастических сокращений в ногах жалуются люди, больные сахарным диабетом. Особенно чувствительны такие больные к жаре, так как из-за неё уровень сахара у них в крови резко возрастает, и развивается сосудистая недостаточность и судороги.