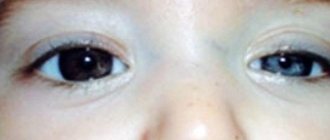
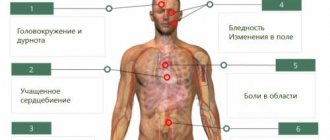
Описание патологии
В периферических нервах расположены двигательные нейроны. Эти клетки снабжены длинными отростками (аксонами), которые передают сигнал из нервной системы в мускулатуру. Благодаря этим структурам человек имеет возможность совершать движения.
При остром вялом параличе поражаются и постепенно разрушаются двигательные нейроны и аксоны. Прекращается поступление сигналов из нервной системы в мышцы. В результате человек не может совершать движения пораженной частью тела. Со временем происходит атрофия мышц, утрачиваются сухожильные рефлексы, ухудшается тонус мускулатуры. Нарастает и прогрессирует слабость конечностей.
Если двигательная функция пораженного участка полностью утрачена, то врачи называют такую патологию параличом. Если же движения ослаблены и затруднены, то специалисты говорят о парезе мышц.
К вялым параличам и парезам не относятся следующие патологические состояния:
- нарушения движений после травм и повреждений (в том числе родовых травм);
- парезы и параличи мимической мускулатуры лица.
Очень важно также дифференцировать данную патологию от параличей, возникших вследствие поражения центральной нервной системы.
ОВП при полиомиелите
Заболевание характеризуется стремительным развитием, симптомы быстро нарастают в течении 1-3 дней. На четвертый день диагностируется вялый паралич. Для постановки диагноза необходимо подтвердить:
- внезапное появление паралича;
- вялый характер нарушения;
- асимметричное поражение тела;
- отсутствие патологий со стороны органов таза и чувствительности.
Первую неделю до развития паралича отмечается лихорадка, вялость, боли и мышечные спазмы. Затем стремительно развивается паралич, тяжесть которого зависит от особенностей повреждения спинномозговых нейронов. При патологии общие симптомы полиомиелита, как правило, стихают. Постепенное восстановление двигательной функции наблюдается спустя неделю после развития паралича. Прогноз зависит от того, какая часть нейронов пострадала. Если из-за болезни погибло 70% нейронов или более, двигательная функция пораженной части тела не восстанавливается.
О прогнозе выздоровления можно судить спустя 10 дней после развития паралича. Если в этот период начинают появляться произвольные движения мышц пораженной части тела, высока вероятность полного восстановления подвижности со временем. Пик восстановления приходится на первые три месяца после болезни. Остаточные симптомы могут сохраняться до двух лет. Если по прошествии 24 месяцев двигательная функция пораженной конечности не восстановилась, остаточные явления не подлежат лечению. После полиомиелита наблюдаются деформации конечностей, нарушение подвижности сустава, контрактура.
Этиология
Периферический вялый паралич не является самостоятельным заболеванием. Чаще всего он возникает как осложнение инфекционных патологий, вызванных энтеровирусами. В большинстве случаев такой вид двигательных нарушений развивается после перенесенного полиомиелита.
В прошлом это опасное вирусное заболевание было широко распространено. Оно нередко приводило к смерти и инвалидности больного. В наши дни благодаря массовой вакцинации отмечаются лишь единичные случаи патологии. Однако полностью исключать опасность инфицирования нельзя. Непривитый человек имеет высокий риск заражения. Периодически регистрируются случаи завозных инфекций. Получить опасный вирус можно и во время путешествий в неблагополучные по полиомиелиту регионы.
Вирус полиомиелита передается несколькими путями: воздушно-капельным, контактным, а также через посуду. Кроме этого, микроорганизм может несколько суток обитать в окружающей среде. Заражению особенно подвержены дети в возрасте до 15 лет.
Вирус попадает в двигательные нейроны и вызывает в них дистрофические изменения. Нервная клетка гибнет и замещается глиозной тканью. В дальнейшем на ее месте образуется рубец. Чем больше двигательных нейронов отмирает при полиомиелите, тем быстрее развивается острый вялый паралич.
Полиомиелит — самая распространенная, но не единственная причина данной патологии. Вялый паралич может развиться и вследствие других заболеваний:
- Воспалительного процесса в спинном мозге (миелита). В половине случаев это заболевание спровоцировано инфекцией. Его возбудителями могут стать энтеровирусы, микоплазмы, цитомегаловирусы, а также возбудитель герпеса. Иногда воспаление возникает после травмы. Но и в этом случае причиной патологии становятся микроорганизмы, проникшие в спинной мозг через рану. При миелите нарушается подача импульсов из ЦНС в периферические нервы, что и становится причиной параличей.
- Поли- и мононейропатии. Эти болезни тоже вызываются различными вирусами. При полинейропатии поражается одновременно большое количество периферических нервов. Мононейропатия характеризуется патологическими изменениями в нейронах на отдельном участке, чаще всего в одной из верхних конечностей.
- Синдрома Гийена-Барре. Заболевание возникает как аутоиммунное осложнение после вирусных патологий: мононуклеоза, микоплазмоза, цитомегалии, заражения гемофильной палочкой. Инфекционный процесс приводит к сбоям в работе иммунитета. Защитные антитела начинают атаковать клетки периферических нервов, что и приводит к вялым параличам.
- Инфицирования вирусом Коксаки. В большинстве случаев этот микроорганизм вызывает заболевание, протекающее с лихорадкой, сыпью и воспалением ротоглотки. Однако существует и другой штамм вируса, который становится причиной воспаления скелетных мышц. Последствием такой патологии может стать острый вялый паралич у детей. Взрослые инфицируются гораздо реже.
В настоящее время появился новый вид энтеровируса (штамм 70-го типа). Чаще всего он вызывает тяжелую форму конъюнктивита. Но существуют и атипичные формы заболевания, которые по симптоматике похожи на полиомиелит. Такая патология тоже может стать причиной поражения периферических нервов.
Вирусологическое обследование
Обследованию на наличие вируса в обязательном порядке подлежат:
- дети до 15 лет с вяло текущим параличом;
- беженцы из зон с высоким риском заражения (Индия, Пакистан);
- пациенты с клиническими признаками болезни и их окружение.
Для анализа необходима сдача фекалий. В начале развития болезни концентрация вируса в фекалиях больного достигает 85%.
Больные полиомиелитом, или пациенты с подозрениями на эту болезнь, должны обследоваться повторно через сутки после первичного анализа.
Симптомы полиомиелита:
- лихорадка;
- воспаление слизистой оболочки носоглотки;
- нарушение двигательной активности шейных мышц и спины;
- спазмы и судороги мышц;
- боль в мышцах;
- нарушение пищеварения;
- редкое мочеиспускание.
К острым симптомам относят трудности при дыхании и паралич мышц.
Отличие от параличей центрального генеза
Необходимо различать вялый и спастический паралич. Эти два патологических состояния сопровождаются нарушениями двигательной функции. Однако они отличаются по этиологии, патогенезу и симптоматике:
- Спастическая форма патологии возникает вследствие поражения ЦНС. Острый вялый паралич характеризуется поражением периферических нервов или корешков спинного мозга.
- При спастическом параличе отсутствует поражение двигательных нейронов.
- При периферической форме паралича отсутствуют сгибательные и разгибательные рефлексы, отмечается слабость мышц. При патологии центрального генеза мускулатура напряжена, отмечаются непроизвольные мышечные сокращения, сохранены рефлекторные движения.
- Центральный паралич может привести к нарушению движений во всем теле. При периферической форме отмечается ухудшение моторной функции на определенном участке.
Дифференцировать эти две формы параличей может только врач-невролог на основании комплексного обследования.
Острый вялый паралич : причины, симптомы, диагностика, лечение – Здоровая семья
Острый вялый паралич развивается в результате поражения периферического нерва в любом месте. ОВП является осложнением многих заболеваний, включая полиомиелит.
Возможные причины
Вялый паралич развивается из-за действия энтеровирусов. Патология возникает из-за поражения нейронов спинного мозга и участков периферических нервов.
Часто встречаемая причина развития – это полиомиелит.
К ОВП относят все параличи, сопровождающиеся стремительным развитием. Условием для постановки такого диагноза является развитие патологии в течении трех-четырех суток, не более. Болезнь встречается у детей до 15 лет в результате полиомиелита, а также у взрослых, по многим причинам.
К острым вялым параличам не относят:
- парезы мимических мышц;
- паралич, приобретенный при рождении в результате травмы;
- травмы и повреждения, которые провоцируют развитие паралича.
Различают несколько видов ОВП в зависимости от причины поражения нервов.
Симптомы
ОВП диагностируется при наличии следующих симптомов:
- отсутствие сопротивление пассивным движения пораженной мышцы;
- ярко выраженная атрофия мышцы;
- отсутствие либо значительное ухудшение рефлекторной деятельности.
Специфическое обследование не выявляет нарушения нервной и мышечной электровозбудимости.
Локализация паралича зависит от того, какой отдел мозга поврежден. При повреждении передних рогов спинного мозга, развивается паралич одной ноги. При этом пациент не может совершать движения стопой.
При симметричном поражении спинного мозга в шейном отделе возможно развитие паралича одновременно и нижних, и верхних конечностей.
Перед появлением паралича больной жалуется на острую мучительную боль в спине. У детей патология сопровождается следующими симптомами:
- нарушение глотательной функции;
- слабость мышц рук и ног;
- дрожь в руках;
- нарушение дыхания.
От появления первых симптомов до развития паралича проходит не более трех-четырех дней. Если болезнь проявляется позже четырех суток с начала недомогания, об остром вялом виде речи быть не может.
Патология опасна своими осложнениями, среди которых:
- уменьшение размера пораженной конечности либо части тела из-за того, что мышцы атрофированы;
- затвердевание мышц в пораженной области (контрактура);
- затвердевание суставов.
Избавиться от осложнений, вызванный вялым параличом, в большинстве случаев невозможно. Успешность лечения во многом зависит от причины нарушения, своевременного обращения в клинику.
Виды вялого паралича
Различают несколько видов патологии, в зависимости от причины ее развития:
- полиомиелит;
- миелит;
- полинейропатия;
- мононейропатия.
Паралич у детей развивается из-за полиомиелита, спровоцированного вирусом, а также при заболевании неуточненной этиологии.
Воспаление спинного мозга (миелит) является причиной нарушения связей ЦНС и ПНС, что вызывает развитие паралича и нарушение чувствительности некоторых частей тела.
Вялый паралич также сопровождает поли- и мононейропатию. Эти заболевания характеризуются поражением участков периферической нервной системы.
При полинейропатии диагностируются множественные поражения, спровоцированные вирусами или инфекциями.
Мононейропатия характеризуется поражением одного нерва, обычно нарушение затрагивает лучевой или локтевой нерв, провоцируя паралич соответствующей части тела.
Паралитический полиомиелит
Полиомиелит – это опасное заболевание, которое может привести к развитию паралича у детей. Диагностируется в детском возрасте до 15 лет, однако нередки случаи появления запоздалых осложнений полиомиелита спустя несколько десятков лет после перенесенного заболевания.
Заболевание сопровождается поражением двигательных нейронов передних рогов спинного мозга, чем и обусловлено развитие вялого паралича при полиомиелите.
Пути заражения вирусом полиомиелита – от человека к человеку и бытовым путем, когда слюна больного попадает на продукты или посуду. При комнатной температуре вирус, провоцирующий это заболевание, остается опасен в течении нескольких суток.
На слизистых оболочках носоглотки вирус сохраняется до двух недель, что и обуславливает высокую вероятность заражения от больного человека.
Защититься от вируса можно лишь одним способом – путем вакцинации. В редких случаях «живая» вакцина также провоцирует развитие паралича.
Вирусологическое обследование
Обследованию на наличие вируса в обязательном порядке подлежат:
- дети до 15 лет с вяло текущим параличом;
- беженцы из зон с высоким риском заражения (Индия, Пакистан);
- пациенты с клиническими признаками болезни и их окружение.
Для анализа необходима сдача фекалий. В начале развития болезни концентрация вируса в фекалиях больного достигает 85%.
Больные полиомиелитом, или пациенты с подозрениями на эту болезнь, должны обследоваться повторно через сутки после первичного анализа.
Симптомы полиомиелита:
- лихорадка;
- воспаление слизистой оболочки носоглотки;
- нарушение двигательной активности шейных мышц и спины;
- спазмы и судороги мышц;
- боль в мышцах;
- нарушение пищеварения;
- редкое мочеиспускание.
К острым симптомам относят трудности при дыхании и паралич мышц.
Овп при полиомиелите
Заболевание характеризуется стремительным развитием, симптомы быстро нарастают в течении 1-3 дней. На четвертый день диагностируется вялый паралич. Для постановки диагноза необходимо подтвердить:
- внезапное появление паралича;
- вялый характер нарушения;
- асимметричное поражение тела;
- отсутствие патологий со стороны органов таза и чувствительности.
Первую неделю до развития паралича отмечается лихорадка, вялость, боли и мышечные спазмы. Затем стремительно развивается паралич, тяжесть которого зависит от особенностей повреждения спинномозговых нейронов. При патологии общие симптомы полиомиелита, как правило, стихают.
Постепенное восстановление двигательной функции наблюдается спустя неделю после развития паралича. Прогноз зависит от того, какая часть нейронов пострадала. Если из-за болезни погибло 70% нейронов или более, двигательная функция пораженной части тела не восстанавливается.
О прогнозе выздоровления можно судить спустя 10 дней после развития паралича. Если в этот период начинают появляться произвольные движения мышц пораженной части тела, высока вероятность полного восстановления подвижности со временем.
Пик восстановления приходится на первые три месяца после болезни. Остаточные симптомы могут сохраняться до двух лет. Если по прошествии 24 месяцев двигательная функция пораженной конечности не восстановилась, остаточные явления не подлежат лечению.
После полиомиелита наблюдаются деформации конечностей, нарушение подвижности сустава, контрактура.
Овп у детей
Благодаря обязательной вакцинации, полиомиелит у ребенка в нашей стране не представляет такой опасности, как в Индии или Пакистане. Но полиомиелит не является единственной причиной развития вялого паралича у детей.
Патология развивается под действием разных энтеровирусов. Существуют различные нейротропные вирусы, поражающие нервную систему и вызывающие тяжелый парез с последующей атрофией мышц.
Особую опасность представляют именно энторовирусы неполиомиелитической природы.
Лечение ОВП
Терапия направлена на восстановление функции периферических нервов, пораженных вирусным заболеванием. С этой целью применяют:
- медикаментозную терапию;
- физиотерапию;
- массаж;
- народные средства.
Совокупность этих методов позволяет получить хороший терапевтический эффект, но только при условии своевременного лечения. Если в результате вирусной инфекции погибло более 70% нейронов, восстановление подвижности и чувствительности пораженной области невозможно.
Медикаментозная терапия включает лечение нейротропными и вазоактивными препаратами. Терапия направлена на улучшение метаболизма и проводимости нервных волокон, улучшение кровообращения и стимуляцию деятельности нервной системы.
Препараты вводятся либо внутривенно, либо внутримышечно. Возможно введение препаратов с помощью капельницы при обширном поражении нейронов.
Обязательно назначается витаминная терапия. Показано введение витаминов группы В, которые стимулируют обновление клеток и укрепляют нервную систему.
В период реабилитации показано ношение бандажа или ортеза, для фиксации конечности в физиологически правильном положении. Такая мера позволит избежать видимой деформации сустава из-за ослабления мышц.
Физиотерапия и массаж
Ускорить восстановление двигательной активности и восстановить чувствительность помогают физиотерапевтические методы лечения. При параличах успешно применяются методы электростимуляции – гальванизация, бальнеотерапия.
Такие терапевтические методы улучшают проводимость нервных волокон, способствуют ускорению регенерации и восстановлению клеток.
Курс такого лечения проводится только после купирования основного заболевания, повлекшего за собой паралич.
Для нормализации мышечной активности и с целью предотвращения развития атрофии применяют массаж. Пациентам показан интенсивный массаж, с длительным разминанием поврежденных мышц и сильным растиранием.
При массаже важно помнить, что скованные параличом мышцы нельзя подвергать травмирующему воздействию. Массаж должен быть интенсивным, но без чрезмерных усилий. Травмирующее воздействие на пораженные мышцы может возыметь обратный эффект.
Для восстановления мышечной активности показан длительный курс массажа, вплоть до полугода. При регулярности процедур результат станет заметен спустя первые 5 сеансов.
Помимо классического массажа, хороший результат достигается путем точечного воздействия на болевые узлы человеческого тела. В этом случае также нельзя воздействовать непосредственно на скованную мышцу.
Такая методика улучшает обменные процессы в мышечных волокнах, стимулируя скорейшее восстановление подвижности и чувствительности.
Максимальный эффект достигается путем применения одновременно двух методик, с чередованием.
Народные средства для скорейшего выздоровления
Народными методами можно дополнить лечение, но только после консультации с лечащим врачом. Самостоятельно вылечить паралич одними только народными методами не получится. Часто пациенты, предпочитая траволечение, игнорируют предписания врача, что приводит к ухудшению ситуации и невозможности дальнейшего восстановления медикаментозными средствами.
- Сделать отвар из столовой ложки корня шиповника с добавлением такого же количества ягод и 500 мл воды. После остывания, отвар разбавляют с 5 литрами воды и применяют как ванночку для скованных параличом конечностей.
- Пион уклоняющийся применяется для ускорения выздоровления. Для этого необходимо приготовить отвар из корневища растения, из расчета 1 ложка сухого корня на 600 мл кипятка. После того, как отвар настоится и остынет, его следует принимать трижды в день перед каждым приемом пищи по одной маленькой ложке.
- Свежие листья красильного сумаха заливают стаканом кипятка и настаивают 2 часа в тепле. После остывания, отвар принимают по маленькой ложке каждые 5 часов, независимо от приема пищи.
Перед началом такого лечения следует убедиться в отсутствии аллергической реакции на ингредиенты рецептов.
Профилактика и прогноз
Прогноз во многом зависит от степени поражения нейронов спинного мозга. При умеренной гибели нейронов, возможно добиться восстановления двигательной активности, однако лечение будет длительным, вплоть до нескольких лет. При лечении паралича важную роль играет своевременное обращение в клинику и правильная диагностика проблемы.
Профилактические меры заключаются в своевременном лечении любого инфекционного и вирусного заболевания. Наличие в организме любого очага инфекции опасно ее распространением по всему организму с током крови, в результате чего возможно развитие воспалительного поражения периферических нервов.
При появлении первых симптомов развивающегося паралича (слабость мышц, судороги, боль в мышцах и спине) необходимо немедленно обратиться к специалисту.
Источник:
Вялый паралич или что происходит на периферии нервной системы
Периферический паралич – это результат поражения периферических нейронов отвечающих за двигательные функции. При этом происходит утрата рефлексов, дегенеративная атрофия мышц и гипотония.
Кроме того, следует отметить, что также запускается процесс изменения электровозбудимости в пораженных нервах, который называется перерождением. О тяжести поражения заболевания свидетельствует глубина изменения электровозбудимости.
Атония и утрата рефлексов происходит вследствие перерыва в работе рефлекторной дуги, а вместе с этим мышцы теряют тонус. Этот фактор не дает вызвать соответствующий рефлекс. Разобщение мышц с нейронами спинного мозга и вызывает их резкое похудание и атрофию.
От нейронов, которые соединены с мышцами, по периферическому нерву происходит протекание импульсов ответственных за нормальный обмен веществ в области мышечных тканей.
Источник: https://niikelsoramn.ru/pitanie-i-diety/ostryj-vyalyj-paralich-prichiny-simptomy-diagnostika-lechenie.html
Симптоматика
Нарушения двигательной функции чаще всего появляются внезапно и стремительно нарастают. Можно выделить следующие симптомы вялого паралича:
- невозможность или затруднения движений;
- сильная слабость мускулатуры на пораженном участке;
- отсутствие реакции парализованных мышц на механическое воздействие;
- ассиметричность поражения;
- атрофия мышц (парализованная нога или рука становится тоньше, чем здоровая).
Если паралич развивается на фоне полиомиелита, то у пациента исчезают общие признаки инфекционной патологии. Обычно незадолго до появления двигательных нарушений снижается температура, стихают мышечные боли и спазмы.
Довольно частой формой патологии является нижний вялый паралич. Он характеризуется поражением корешков спинного мозга. В результате у пациента возникает паралич одной из нижних конечностей. Чаще всего нарушается иннервация мышц ступней. Человек не может совершать движения стопой, ему становится очень трудно ходить. Появлению паралича предшествует сильная боль в пояснице. В тяжелых случаях поражение переходит на шейный отдел, и у пациента парализует правую или левую руку.
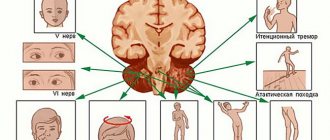
Патогенез
(синдром Гийена-Барре, Ландри, Штроля, Миллера-Фишера,
острый полирадикулоневрит)
Дети болеют с частотой 1,1 на 100 000 населения. Заболеванию часто предшествуют инфекции респираторного и
желудочно-кишечного тракта
Campylobacter jejuni (30%)
цитомегаловирус (15%)
вирус Эпстайна-Барр (10%)
Mycoplasma pneumoniae (5%) и др.
острую воспалительную демиелинизирующую полинейропатию (ОВДП),
острую моторную аксональную нейропатию (ОМАН),
острую моторно-сенсорную аксональную нейропатию (ОМСАН),
синдром Миллера-Фишера
возникают без подъема температуры на фоне общего удовлетворительного состояния
постепенное (в течение 1-2 недель) развитие неврологических симптомов
у детей с температурным дебютом заболевания развитие парезов/параличей происходит на фоне нормальной температуры
парезы/параличи начинаются с дистальных отделов конечностей
являются симметричными
наблюдаются чувствительные расстройства по типу «чулок» и «перчаток»
в ЦСЖ часто отмечается повышение цифр белка при нормальном цитозе
к концу 3-ей недели болезни у 85% больных отмечаются признаки сегментарной демиелинизации и/или аксональной дегенерации при ЭНМГ-исследовании
Чаще всего наблюдаются постинъекционные мононевропатии. При сборе анамнеза удается выявить связь с предшествующей развитию нейропатии внутримышечной инъекцией
Реже определяются другие причины: падения и травмы позвоночника, сдавление конечности тугой повязкой, ущемление конечности в кроватке или манеже
Выпадение рефлексов, а также гипотонии возникают вследствие прерывания рефлекторной моносинаптической дуги на растяжение, а также нарушения работы на растяжение механизма быстрых и медленных рефлексов. Атрофия мышц появляется, так как передний рог прекращает оказывать трофическое воздействие на волокна мышц – эта проблема появляется по истечении нескольких недель после произошедшей денервации нервных окончаний в мышцах и может оказаться настолько сильновыраженной, что спустя несколько месяцев либо лет в поражённых мышцах сохранится лишь соединительная ткань.
Особенности патологии у ребенка
Вялый паралич у детей отмечается чаще, чем у взрослых людей. Ребенок гораздо больше подвержен заражению энтеровирусами. Полиомиелит довольно редко встречается в наши дни. Основную опасность для ребенка представляют другие виды энтеровирусов, поражающих периферические нервы.
Проявления вялого паралича у детей такие же, как и у взрослых людей. Однако у ребенка чаще отмечается поражение нейронов, отвечающих за работу дыхательной и глотательной мускулатуры. Больные дети дышат часто и неглубоко, что приводит к гипоксии. Вследствие этого возникают частые головные боли, вялость, трудности с засыпанием. Ребенку становится трудно глотать, он часто давится едой. Из-за недостатка питания дети часто теряют вес.
Народные средства для скорейшего выздоровления
Народными методами можно дополнить лечение, но только после консультации с лечащим врачом. Самостоятельно вылечить паралич одними только народными методами не получится. Часто пациенты, предпочитая траволечение, игнорируют предписания врача, что приводит к ухудшению ситуации и невозможности дальнейшего восстановления медикаментозными средствами.
- Сделать отвар из столовой ложки корня шиповника с добавлением такого же количества ягод и 500 мл воды. После остывания, отвар разбавляют с 5 литрами воды и применяют как ванночку для скованных параличом конечностей.
- Пион уклоняющийся применяется для ускорения выздоровления. Для этого необходимо приготовить отвар из корневища растения, из расчета 1 ложка сухого корня на 600 мл кипятка. После того, как отвар настоится и остынет, его следует принимать трижды в день перед каждым приемом пищи по одной маленькой ложке.
- Свежие листья красильного сумаха заливают стаканом кипятка и настаивают 2 часа в тепле. После остывания, отвар принимают по маленькой ложке каждые 5 часов, независимо от приема пищи.
Перед началом такого лечения следует убедиться в отсутствии аллергической реакции на ингредиенты рецептов.
Осложнения
При отсутствии терапии вялый паралич вызывает тяжелые осложнения. Эта патология может привести к следующим опасным последствиям:
- Анкилозу. Отсутствие движений в парализованной конечности приводит к сращиванию костей в суставных сочленениях.
- Контрактурам мускулатуры. Со временем мышцы на пораженном участке укорачиваются и затвердевают.
- Стойкой слабости мышц. Периферический паралич сопровождается резким снижением тонуса мускулатуры шеи и конечностей. Без лечения атрофия мышечной ткани становится необратимой.
Если у пациента уже развились подобные осложнения, то восстановить двигательную функцию консервативными методами уже невозможно. В большинстве случаев приходится прибегать к хирургическим методам лечения.
Характерные проявления
Признаки периферического паралича:
- полная или частичная потеря двигательных функций;
- снижение мышечного тонуса в пораженной части;
- полное или частичное отсутствие какой-либо реакции на внезапное раздражение парализованных мышц;
- наблюдается денервационная атрофия, то есть потеря мышечной массы;
- наблюдается также и реакция дегенерации или перерождения.
Со временем, если человек не получает должного лечения, периферический паралич может перейти в другую форму, то есть острое инфекционное заболевание. Нередко оно встречается под названием полиомиелит. Для него характерна интоксикация, при этом также страдает нервная система, развиваются параличи и острые вялые периферические парезы.
Эта инфекция возбуждается под влиянием фильтрующего вируса, который довольно устойчив и имеет усиленную чувствительность к ультрафиолетовому облучению, дезинфицирующим средствам и высокой температуре.
При проникании вируса в нейрон запускается дистрофически-некротический процесс, который сопровождается замещением глиозной тканью всех погибших нейронов и последующим рубцеванием. В свою очередь, чем больше нейронов погибает, тем быстрее образуются парезы или паралич.
Диагностика
Лечением и диагностикой данной патологии занимается врач-невролог. Так как паралич обычно бывает спровоцирован вирусными патологиями, то может потребоваться консультация инфекциониста.
Периферический паралич необходимо дифференцировать от других видов нарушений моторной функции. С целью уточнения диагноза проводят следующие виды обследований:
- Неврологический осмотр. Врач исследует силу мышц, сухожильные рефлексы и глотательную функцию пациента.
- Клинический и биохимический анализы крови. На наличие патологии указывает повышение СОЭ и увеличенная концентрация креатинкиназы.
- Вирусологическое исследование кала. Этот анализ проводится при подозрении на полиомиелит.
- Токсикологический тест крови. Помогает отличить периферический паралич от нарушений двигательной функции, спровоцированных химическими отравлениями.
- Электромиографию. Это исследование помогает оценить электропроводимость мышц.
- Пробу с прозерином. Тест позволяет отличить паралич от миастении.
Вялый паралич: причины, симптомы, диагностика, методы лечения
Вялый паралич – это опасное осложнение после инфекционных болезней. Патология характеризуется прогрессирующим отмиранием нейронов в периферической нервной системе.
Это приводит к значительному ухудшению или полной невозможности движений на участке поражения. Чаще всего парализации подвергаются мышцы рук, ног и шеи.
Как развивается такой вид паралича? И можно ли восстановить двигательную функцию? На эти вопросы можно найти ответы в статье.
Описание патологии
В периферических нервах расположены двигательные нейроны. Эти клетки снабжены длинными отростками (аксонами), которые передают сигнал из нервной системы в мускулатуру. Благодаря этим структурам человек имеет возможность совершать движения.
При остром вялом параличе поражаются и постепенно разрушаются двигательные нейроны и аксоны. Прекращается поступление сигналов из нервной системы в мышцы. В результате человек не может совершать движения пораженной частью тела. Со временем происходит атрофия мышц, утрачиваются сухожильные рефлексы, ухудшается тонус мускулатуры. Нарастает и прогрессирует слабость конечностей.
Если двигательная функция пораженного участка полностью утрачена, то врачи называют такую патологию параличом. Если же движения ослаблены и затруднены, то специалисты говорят о парезе мышц.
К вялым параличам и парезам не относятся следующие патологические состояния:
- нарушения движений после травм и повреждений (в том числе родовых травм);
- парезы и параличи мимической мускулатуры лица.
Очень важно также дифференцировать данную патологию от параличей, возникших вследствие поражения центральной нервной системы.
Периферический вялый паралич не является самостоятельным заболеванием. Чаще всего он возникает как осложнение инфекционных патологий, вызванных энтеровирусами. В большинстве случаев такой вид двигательных нарушений развивается после перенесенного полиомиелита.
В прошлом это опасное вирусное заболевание было широко распространено. Оно нередко приводило к смерти и инвалидности больного. В наши дни благодаря массовой вакцинации отмечаются лишь единичные случаи патологии.
Однако полностью исключать опасность инфицирования нельзя. Непривитый человек имеет высокий риск заражения. Периодически регистрируются случаи завозных инфекций.
Получить опасный вирус можно и во время путешествий в неблагополучные по полиомиелиту регионы.
Вирус полиомиелита передается несколькими путями: воздушно-капельным, контактным, а также через посуду. Кроме этого, микроорганизм может несколько суток обитать в окружающей среде. Заражению особенно подвержены дети в возрасте до 15 лет.
Вирус попадает в двигательные нейроны и вызывает в них дистрофические изменения. Нервная клетка гибнет и замещается глиозной тканью. В дальнейшем на ее месте образуется рубец. Чем больше двигательных нейронов отмирает при полиомиелите, тем быстрее развивается острый вялый паралич.
Полиомиелит – самая распространенная, но не единственная причина данной патологии. Вялый паралич может развиться и вследствие других заболеваний:
- Воспалительного процесса в спинном мозге (миелита). В половине случаев это заболевание спровоцировано инфекцией. Его возбудителями могут стать энтеровирусы, микоплазмы, цитомегаловирусы, а также возбудитель герпеса. Иногда воспаление возникает после травмы. Но и в этом случае причиной патологии становятся микроорганизмы, проникшие в спинной мозг через рану. При миелите нарушается подача импульсов из ЦНС в периферические нервы, что и становится причиной параличей.
- Поли- и мононейропатии. Эти болезни тоже вызываются различными вирусами. При полинейропатии поражается одновременно большое количество периферических нервов. Мононейропатия характеризуется патологическими изменениями в нейронах на отдельном участке, чаще всего в одной из верхних конечностей.
- Синдрома Гийена-Барре. Заболевание возникает как аутоиммунное осложнение после вирусных патологий: мононуклеоза, микоплазмоза, цитомегалии, заражения гемофильной палочкой. Инфекционный процесс приводит к сбоям в работе иммунитета. Защитные антитела начинают атаковать клетки периферических нервов, что и приводит к вялым параличам.
- Инфицирования вирусом Коксаки. В большинстве случаев этот микроорганизм вызывает заболевание, протекающее с лихорадкой, сыпью и воспалением ротоглотки. Однако существует и другой штамм вируса, который становится причиной воспаления скелетных мышц. Последствием такой патологии может стать острый вялый паралич у детей. Взрослые инфицируются гораздо реже.
В настоящее время появился новый вид энтеровируса (штамм 70-го типа). Чаще всего он вызывает тяжелую форму конъюнктивита. Но существуют и атипичные формы заболевания, которые по симптоматике похожи на полиомиелит. Такая патология тоже может стать причиной поражения периферических нервов.
Отличие от параличей центрального генеза
Необходимо различать вялый и спастический паралич. Эти два патологических состояния сопровождаются нарушениями двигательной функции. Однако они отличаются по этиологии, патогенезу и симптоматике:
- Спастическая форма патологии возникает вследствие поражения ЦНС. Острый вялый паралич характеризуется поражением периферических нервов или корешков спинного мозга.
- При спастическом параличе отсутствует поражение двигательных нейронов.
- При периферической форме паралича отсутствуют сгибательные и разгибательные рефлексы, отмечается слабость мышц. При патологии центрального генеза мускулатура напряжена, отмечаются непроизвольные мышечные сокращения, сохранены рефлекторные движения.
- Центральный паралич может привести к нарушению движений во всем теле. При периферической форме отмечается ухудшение моторной функции на определенном участке.
Дифференцировать эти две формы параличей может только врач-невролог на основании комплексного обследования.
Симптоматика
Нарушения двигательной функции чаще всего появляются внезапно и стремительно нарастают. Можно выделить следующие симптомы вялого паралича:
- невозможность или затруднения движений;
- сильная слабость мускулатуры на пораженном участке;
- отсутствие реакции парализованных мышц на механическое воздействие;
- ассиметричность поражения;
- атрофия мышц (парализованная нога или рука становится тоньше, чем здоровая).
Если паралич развивается на фоне полиомиелита, то у пациента исчезают общие признаки инфекционной патологии. Обычно незадолго до появления двигательных нарушений снижается температура, стихают мышечные боли и спазмы.
Довольно частой формой патологии является нижний вялый паралич. Он характеризуется поражением корешков спинного мозга. В результате у пациента возникает паралич одной из нижних конечностей. Чаще всего нарушается иннервация мышц ступней.
Человек не может совершать движения стопой, ему становится очень трудно ходить. Появлению паралича предшествует сильная боль в пояснице. В тяжелых случаях поражение переходит на шейный отдел, и у пациента парализует правую или левую руку.
Особенности патологии у ребенка
Вялый паралич у детей отмечается чаще, чем у взрослых людей. Ребенок гораздо больше подвержен заражению энтеровирусами. Полиомиелит довольно редко встречается в наши дни. Основную опасность для ребенка представляют другие виды энтеровирусов, поражающих периферические нервы.
Проявления вялого паралича у детей такие же, как и у взрослых людей. Однако у ребенка чаще отмечается поражение нейронов, отвечающих за работу дыхательной и глотательной мускулатуры.
Больные дети дышат часто и неглубоко, что приводит к гипоксии. Вследствие этого возникают частые головные боли, вялость, трудности с засыпанием. Ребенку становится трудно глотать, он часто давится едой.
Из-за недостатка питания дети часто теряют вес.
При отсутствии терапии вялый паралич вызывает тяжелые осложнения. Эта патология может привести к следующим опасным последствиям:
- Анкилозу. Отсутствие движений в парализованной конечности приводит к сращиванию костей в суставных сочленениях.
- Контрактурам мускулатуры. Со временем мышцы на пораженном участке укорачиваются и затвердевают.
- Стойкой слабости мышц. Периферический паралич сопровождается резким снижением тонуса мускулатуры шеи и конечностей. Без лечения атрофия мышечной ткани становится необратимой.
Если у пациента уже развились подобные осложнения, то восстановить двигательную функцию консервативными методами уже невозможно. В большинстве случаев приходится прибегать к хирургическим методам лечения.
Диагностика
Лечением и диагностикой данной патологии занимается врач-невролог. Так как паралич обычно бывает спровоцирован вирусными патологиями, то может потребоваться консультация инфекциониста.
Периферический паралич необходимо дифференцировать от других видов нарушений моторной функции. С целью уточнения диагноза проводят следующие виды обследований:
- Неврологический осмотр. Врач исследует силу мышц, сухожильные рефлексы и глотательную функцию пациента.
- Клинический и биохимический анализы крови. На наличие патологии указывает повышение СОЭ и увеличенная концентрация креатинкиназы.
- Вирусологическое исследование кала. Этот анализ проводится при подозрении на полиомиелит.
- Токсикологический тест крови. Помогает отличить периферический паралич от нарушений двигательной функции, спровоцированных химическими отравлениями.
- Электромиографию. Это исследование помогает оценить электропроводимость мышц.
- Пробу с прозерином. Тест позволяет отличить паралич от миастении.
Медикаментозная терапия
Лечение вялых параличей требует комплексного подхода. Главной задачей терапии является восстановление нормальной работы двигательных нейронов. Пациентам назначают ноотропные и антиоксидантные препараты в высоких дозах:
- “Пирацетам”.
- “Актовегин”.
- “Мексидол”.
- “Трентал”.
- “Церебролизин”.
Эти лекарства помогают нормализовать обмен веществ в поврежденных нервах и защитить нейроны от вредного воздействия.
Показан курс инъекций препарата “Прозерин”. Это средство улучшает передачу сигнала от нейронов к мышцам и способствует повышению тонуса мускулатуры.
Обязательно назначают курс витаминотерапии. Необходим прием высоких доз препаратов, чаще всего лекарства вводят внутримышечно. Для лечения используют витамины В1 и В12, которые положительно влияют на состояние нервной ткани.
Физиопроцедуры и реабилитация
Восстановление движений невозможно без физиопроцедур. Это основная часть лечения периферических параличей. Избавиться от нарушений моторной функции невозможно только медикаментозными методами. Необходимо разрабатывать поврежденные группы мышц, чтобы избежать их полной атрофии.
Пациентам назначают сеансы гальванизации. На пораженные участки накладывают электроды и подают постоянный электрический ток малого напряжения. Это способствует улучшению метаболизма в тканях и восстановлению поврежденных нейронов, а также повышению мышечного тонуса. Показаны также ванны с минеральными водами. Это позволяет воздействовать на периферические нервы через рецепторы кожи.
Такие процедуры допускается проводить только после купирования острых симптомов инфекционного заболевания. Гальванизация и водные процедуры довольно эффективны, однако процесс восстановления движений занимает продолжительный период времени.
Массаж при вялых параличах помогает восстановить тонус мышц и не допустить их атрофии.
Воздействие на пораженные участки должно быть достаточно интенсивным, используется разминание и растирание поврежденной мускулатуры. Но при этом очень важно не допускать травмирования мышечной ткани.
Поэтому такую процедуру следует доверять только квалифицированному специалисту. Полезно сочетать классический и точечный массаж.
ЛФК при вялых параличах является обязательной частью лечения. Однако необходимо учитывать, что у пациентов ослаблены мышцы и суставы. Поэтому на начальном этапе показаны пассивные движения с использованием опоры.
Например, пациент опирается пораженной стопой на специальный ящик и пытается согнуть ногу. Полезно также ползание на четвереньках. Сначала пациент перемещает больную конечность за счет мускулатуры туловища, опираясь на руки.
По мере развития движений упражнения выполняются стоя на коленях.
Очень полезна гимнастика в воде. Упражнения для конечностей можно сочетать с лечеными ваннами.
При нарушении движений рук пациента необходимо обучать простым бытовым навыкам. Для этого в физиотерапевтических кабинетах используются столы со специальными стендами. Больной учится самостоятельно застегивать пуговицы, нажимать на кнопку выключателя, поворачивать ключ в замке. Восстановить мелкую моторику кистей помогают занятия лепкой из пластилина.
Во время реабилитации рекомендуется носить ортезы. Это поможет поддерживать поврежденную конечность в оптимальном положении.
Хирургические методы
В тяжелых случаях и при наличии осложнений показано хирургическое лечение. Чаще всего применяются следующие виды операций:
- пересадка здоровых мышц на атрофированный участок;
- устранение деформации сустава при анкилозе (остеотомия);
- пластические операции по утолщению голени (при тяжелой атрофии мышц).
После операций движения восстанавливаются гораздо быстрее, чем при консервативном лечении.
Прогноз
Прогноз заболевания зависит от степени поражения нейронов. Если диагностика и лечение были проведены своевременно, то восстановить движения вполне возможно. Однако это потребует длительной комплексной терапии и реабилитации. Обычно процесс восстановления моторной функции занимает около 2 лет. После хирургического лечения движения нормализуются примерно через 1 год.
В запущенных случаях восстановить движения уже невозможно даже хирургическим путем. Если у пациента погибло более 70 % нейронов, то такие изменения считаются необратимыми.
Профилактика
Как предотвратить гибель двигательных нейронов и возникновение параличей? Чаще всего к подобным осложнениям приводят энтеровирусные заболевания. Чтобы избежать инфицирования, необходимо соблюдать следующие рекомендации:
- вовремя делать прививку от полиомиелита;
- избегать контакта с больными энтеровирусными инфекциями;
- укреплять иммунную систему;
- своевременно и до конца излечивать инфекционные болезни;
- после перенесенного полиомиелита в течение 6-12 месяцев регулярно посещать невролога.
Эти меры помогут избежать опасных осложнений инфекционных патологий и сохранить двигательную функцию.
Источник: https://FB.ru/article/451317/vyalyiy-paralich-prichinyi-simptomyi-diagnostika-metodyi-lecheniya
Медикаментозная терапия
Лечение вялых параличей требует комплексного подхода. Главной задачей терапии является восстановление нормальной работы двигательных нейронов. Пациентам назначают ноотропные и антиоксидантные препараты в высоких дозах:
- «Пирацетам».
- «Актовегин».
- «Мексидол».
- «Трентал».
- «Церебролизин».
Эти лекарства помогают нормализовать обмен веществ в поврежденных нервах и защитить нейроны от вредного воздействия.
Показан курс инъекций препарата «Прозерин». Это средство улучшает передачу сигнала от нейронов к мышцам и способствует повышению тонуса мускулатуры.
Обязательно назначают курс витаминотерапии. Необходим прием высоких доз препаратов, чаще всего лекарства вводят внутримышечно. Для лечения используют витамины В1 и В12, которые положительно влияют на состояние нервной ткани.
Нервно-мышечные заболевания
врожденной мышечной дистрофии
спинальных прогрессирующих мышечных атрофиях (Верднига-Гоффмана, Фацио-Лонде и др.)
атонической форме детского церебрального паралича
доброкачественной форме врожденной гипотонии
некоторых других заболеваниях
Отсутствие или снижение мышечной силы;- снижение мышечного тонуса;- гипорефлексия или арефлексия;- гипотрофия или атрофия мышцы.
Гипотонии и арефлексии развиваются в связи с прерыванием дуги моносинаптического рефлекса на растяжение и расстройством механизма тонических и фазических рефлексов на растяжение. Атрофия мышца обусловлена нарушением трофического влияния со стороны переднего рога на мышечные волокна, развивается спустя несколько недель после денервации мышечных волокон и может быть столь выраженной, что через несколько месяцев или лет в мышце остается сохранной только соединительная ткань.
Восстановительные мероприятия при развитии вялого пареза или паралича направлены, во-первых, на восстановление (по возможности) функции периферического нейрона, во-вторых, на предупреждение развития атрофии мышечной ткани и профилактику контрактур.
Достигается путем назначения нейтротрофных и вазоактивных препаратов:
- ноотропил/пирацетам (в капсулах/таблетках по 0,4 г-0.8 г три раза в сутки либо 20% раствор по 5-10 мл внутримышечно или внутривенно);
- церебролизин (по 3-5 мл внутримышечно или внутривенно);
- актовегин (по 5-10 мл внутримышечно или внутривенно капельно один или два раза в сутки; в 1 мл содержится 40 мг активного вещества);
- трентал (в драже, по 0,1 г три раза в сутки, либо внутривенно капельно по 5 мл один раз в сутки; в 1 мл содержится 0,02 г активного вещества);
- витамин В1 (раствор тиамина хлорида 2,5% либо 5% или тиамина бромида 3% либо 6% по 1 мл внутримышечно ежедневно 1 раз в сутки);
- витамин В12 (по 400 мкг 1 раз в 2 суток внутримышечно, можно одновременно с витамином В 1, но не в одном шприце).
При нарушении анатомической целостности периферических нервов может быть показано нейрохирургическое вмешательство.
Является очень важной задачей, поскольку дегенерация денервированных мышечных волокон развивается очень быстро и часто носит необратимый характер. Ко времени восстановления иннервации (путем естественной реиннервации либо с помощью нейрохирургического вмешательства) атрофия может достигнуть настолько выраженной степени, что функцию мышцы восстановить уже не удается.
Массаж
Направлен на стимуляцию мышц, поэтому среди приемов используют достаточно интенсивное растирание, глубокое разминание, воздействие на сегментарные зоны. Однако при этом массаж паретичных мышц не следует производить с большой силой. Массаж должен быть умеренным и недлительным, но производиться в течение многих месяцев (между курсами делаются короткие перерывы).
Грубые болезненные приемы могут вызвать нарастание слабости мышцы. Используют также точечный массаж по тонизирующей методике. Тонизирующий метод точечного массажа осуществляется нанесением кончиком пальца вибрирующих, коротких, быстрых раздражений последовательно в ряд точек, стимулирующих нужное движение. Топография рекомендуемых точек воздействия для стимуляции активных сокращений мышц представлена в таблице 4.5 . и на рис.4.6.
| № точки | Название точки | Местонахождение точки | Мышцы, на которые оказывается стимулирующее воздействие |
| Плечевой пояс и верхняя конечность | |||
| 1 | Цзянь-цзинь | На линии, соответствующей середине надплечий, в центре надостной ямки | |
| 2 | Фу-фэнь | У внутреннего края лопатки на уровне остистых отростков II и III грудных позвонков | Трапецевидная мышца (движение плечевого пояса вверх и назад) |
| 3 | Гао-хуан | У внутреннего края лопатки на уровне остистых отростков IV и V грудных позвонков | Трапецевидная мышца (движение плечевого пояса вверх и назад) |
| 4 | Цзянь-юй | Над плечевым суставом, между акромиальным отростком лопатки и большим бугорком плечевой кости | Дельтовидная мышца (отведение, сгибание, разгибание, супинация и пронация руки в плечевом суставе) |
| 5 | Сяо-лэ | На середине задней поверхности плечевой кости на 5 цуней выше локтевого сустава | |
| 6 | Сяо-хай | На задней поверхности плеча между внутренним мыщелком плечевой кости и локтевым отростком | Трехглавая мышца плеча (разгибает предплечье) |
| 7 | Ян-чи | На тыльной поверхности кистевого сустава, в центре лучезапястной складки | |
| 8 | Вай-гуань | На 2 цуня выше точки ян-чи | Мышцы-разгибатели кисти и пальцев |
| 9 | Е-мэнь | На тыльной поверхности кисти между пястно-фаланговыми суставами IV и V пальцев | Мышцы-разгибатели пальцев |
| Тазовый пояс и нижняя конечность | |||
| 10 | Инь-бао | На средней линии внутренней поверхности бедра, на 5 цуней выше коленного сустава | Мышцы, приводящие бедро |
| 11 | Чэн-фу | В центре ягодичной складки | Двуглавая мышца бедра, полусухожильная и полуперепончатая мышцы (сгибание голени) |
| 12 | Инь-мэнь | На 6 цуней ниже точки чэн-фу (середина задней поверхности бедра) | Тоже |
| 13 | Инь-лин-цюань | На внутренней поверхности голени, у заднего края внутреннего мыщелка большеберцовой кости | |
| 14 | Ян-лин-цюань | У переднего нижнего края головки малоберцовой кости, на одной линии с точкой инь-лин-цюань | Тоже |
| 15 | Цзу-сан-ли | На 3 цуня ниже надколенника снаружи от гребня большеберцовой кости | Мышцы-разгибатели стопы и пальцев |
| 16 | Цзе-си | В середине тыльной поверхности голеностопного сустава | Тоже |
| 17 | Шань-цю | На внутренней поверхности стопы, спереди и снизу от внутренней лодыжки | Тоже |
| 18 | Цю-сюй | На тыльной поверхности стопы спереди и снизу от наружной лодыжки | Тоже |
| 19 | Пу-шень | Ряд точек по наружному краю стопы | Пронаторы стопы |
Примечание: цунь – это индивидуальная для каждого человека единица измерения, равная расстоянию между двумя складками, образующимися при сгибании второй и третьей фаланг среднего пальца на левой кисти у мужчин и на правой кисти у женщин.
Лечебная гимнастика
Направлена на восстановление движений ослабленных мышц. Вначале, при полном отсутствии активных движений, применяют пассивные движения во всех суставах паретичного сегмента или конечности. Пассивные движения выполняют с небольшой амплитудой одновременно с волевой посылкой больным двигательного импульса к этому движению.
движения совершают в горизонтальной плоскости, на гладкой поверхности. Другим способом облегчения являются упражнения в воде. Больного обучают дозированному мышечному напряжению и расслаблению, постепенному наращиванию и ослаблению усилия, дифференциации различных Степеней усилия (для этого в помощь больному могут быть использованы визуальные аналоговые шкалы и столбики, динамометрические показатели).
По мере восстановления мышечной силы начинают применять тренирующие упражнения. С целью увеличения нагрузки на мышцы применяют многократное повторение движения, увеличение скорости движения и длины рычага, сопротивление движению (противодействие может оказывать методист или партнер, для создания сопротивления используют также резиновые бинты, эспандеры, блоковые тренажеры с подвешенным грузом).
Упражнение должно вызывать некоторое утомление, но не переутомление работающих мышц. Недопустимы интенсивные продолжительные физические нагрузки, поскольку паретичные мышцы характеризуются быстрой утомляемостью, а передозировка упражнений приводит к нарастанию мышечной слабости. Увеличение нагрузки производится постепенно, по мере роста силы мышцы.
Электростимуляция
Особое место в лечении вялых параличей принадлежит электростимуляции. Под электростимуляцией двигательных нервов и мышц понимают применение электрического тока с целью возбуждения или усиления деятельности указанных структур [Боголепов В.М. и соавт., 1985]. Электрический ток, изменяя концентрацию тканевых ионов у клеточной оболочки и меняя ее проницаемость, действует по типу естественных биотоков.
Лечебное действие электростимуляции связывают с усилением притока крови к сокращающимся мышцам и улучшением венозного оттока, что сопровождается местным усилением обменных и пластических процессов, а также с повышением функциональной активности центральной нервной системы. Однако лечебный эффект электростимуляции целиком зависит от того, насколько правильно подобраны параметры стимулирующего электрического тока.
Выбор параметров воздействия, в свою очередь, определяется степенью нарушения иннервации мышцы и состоянием мышечной ткани. Поэтому проведению электростимуляции мышц всегда должна предшествовать диагностическое исследование степени денервации мышцы. Основной вопрос, подлежащий разрешению – это вопрос о наличии полного (анатомического либо функционального) или частичного перерыва нерва, поскольку при сохранном либо лишь частично поврежденном нерве стимуляцию мышцы надо проводить через нерв, тогда как при полной денервации мышцы приходится ограничиваться стимуляцией непосредственно мышцы. Этот вопрос решается с помощью электромиографии и/или электродиагностики.
В настоящее время основным диагностическим методом определения уровня и степени повреждения нервных проводников является электромиография в ее современных вариантах (стимуляционная, игольчатая). Напомним, что основными электромиографическими признаками частичного повреждения нерва являются снижение скорости проведения возбуждения (при демиелинизации) и/или снижение амплитуды М-ответа (признак аксонопатии), а также изменении структуры потенциалов действия двигательных единиц.
К признакам полного перерыва периферического нерва относятся отсутствие М-ответа при стимуляции нерва, а также спонтанная активность, регистрируемая в мышце в покое. Для поражения мотонейрона на уровне передних рогов спинного мозга характерны появление в покое фасцикуляций, а при активном сокращении – разреженная интерференционная кривая с отдельными высокоамплитудными разрядами большой длительности.
Физиопроцедуры и реабилитация
Восстановление движений невозможно без физиопроцедур. Это основная часть лечения периферических параличей. Избавиться от нарушений моторной функции невозможно только медикаментозными методами. Необходимо разрабатывать поврежденные группы мышц, чтобы избежать их полной атрофии.
Пациентам назначают сеансы гальванизации. На пораженные участки накладывают электроды и подают постоянный электрический ток малого напряжения. Это способствует улучшению метаболизма в тканях и восстановлению поврежденных нейронов, а также повышению мышечного тонуса. Показаны также ванны с минеральными водами. Это позволяет воздействовать на периферические нервы через рецепторы кожи.
Такие процедуры допускается проводить только после купирования острых симптомов инфекционного заболевания. Гальванизация и водные процедуры довольно эффективны, однако процесс восстановления движений занимает продолжительный период времени.
Массаж при вялых параличах помогает восстановить тонус мышц и не допустить их атрофии. Воздействие на пораженные участки должно быть достаточно интенсивным, используется разминание и растирание поврежденной мускулатуры. Но при этом очень важно не допускать травмирования мышечной ткани. Поэтому такую процедуру следует доверять только квалифицированному специалисту. Полезно сочетать классический и точечный массаж.
ЛФК при вялых параличах является обязательной частью лечения. Однако необходимо учитывать, что у пациентов ослаблены мышцы и суставы. Поэтому на начальном этапе показаны пассивные движения с использованием опоры. Например, пациент опирается пораженной стопой на специальный ящик и пытается согнуть ногу. Полезно также ползание на четвереньках. Сначала пациент перемещает больную конечность за счет мускулатуры туловища, опираясь на руки. По мере развития движений упражнения выполняются стоя на коленях.
Очень полезна гимнастика в воде. Упражнения для конечностей можно сочетать с лечеными ваннами.
При нарушении движений рук пациента необходимо обучать простым бытовым навыкам. Для этого в физиотерапевтических кабинетах используются столы со специальными стендами. Больной учится самостоятельно застегивать пуговицы, нажимать на кнопку выключателя, поворачивать ключ в замке. Восстановить мелкую моторику кистей помогают занятия лепкой из пластилина.
Во время реабилитации рекомендуется носить ортезы. Это поможет поддерживать поврежденную конечность в оптимальном положении.
Физиотерапия и массаж
Ускорить восстановление двигательной активности и восстановить чувствительность помогают физиотерапевтические методы лечения. При параличах успешно применяются методы электростимуляции – гальванизация, бальнеотерапия. Такие терапевтические методы улучшают проводимость нервных волокон, способствуют ускорению регенерации и восстановлению клеток. Курс такого лечения проводится только после купирования основного заболевания, повлекшего за собой паралич.
Для нормализации мышечной активности и с целью предотвращения развития атрофии применяют массаж. Пациентам показан интенсивный массаж, с длительным разминанием поврежденных мышц и сильным растиранием.
При массаже важно помнить, что скованные параличом мышцы нельзя подвергать травмирующему воздействию. Массаж должен быть интенсивным, но без чрезмерных усилий. Травмирующее воздействие на пораженные мышцы может возыметь обратный эффект.
Для восстановления мышечной активности показан длительный курс массажа, вплоть до полугода. При регулярности процедур результат станет заметен спустя первые 5 сеансов.
Помимо классического массажа, хороший результат достигается путем точечного воздействия на болевые узлы человеческого тела. В этом случае также нельзя воздействовать непосредственно на скованную мышцу. Такая методика улучшает обменные процессы в мышечных волокнах, стимулируя скорейшее восстановление подвижности и чувствительности. Максимальный эффект достигается путем применения одновременно двух методик, с чередованием.
Прогноз
Прогноз заболевания зависит от степени поражения нейронов. Если диагностика и лечение были проведены своевременно, то восстановить движения вполне возможно. Однако это потребует длительной комплексной терапии и реабилитации. Обычно процесс восстановления моторной функции занимает около 2 лет. После хирургического лечения движения нормализуются примерно через 1 год.
В запущенных случаях восстановить движения уже невозможно даже хирургическим путем. Если у пациента погибло более 70 % нейронов, то такие изменения считаются необратимыми.
Лечение ОВП
Терапия направлена на восстановление функции периферических нервов, пораженных вирусным заболеванием. С этой целью применяют:
- медикаментозную терапию;
- физиотерапию;
- массаж;
- народные средства.
Совокупность этих методов позволяет получить хороший терапевтический эффект, но только при условии своевременного лечения. Если в результате вирусной инфекции погибло более 70% нейронов, восстановление подвижности и чувствительности пораженной области невозможно.
Медикаментозная терапия включает лечение нейротропными и вазоактивными препаратами. Терапия направлена на улучшение метаболизма и проводимости нервных волокон, улучшение кровообращения и стимуляцию деятельности нервной системы.
Препараты вводятся либо внутривенно, либо внутримышечно. Возможно введение препаратов с помощью капельницы при обширном поражении нейронов.
Обязательно назначается витаминная терапия. Показано введение витаминов группы В, которые стимулируют обновление клеток и укрепляют нервную систему.
В период реабилитации показано ношение бандажа или ортеза, для фиксации конечности в физиологически правильном положении. Такая мера позволит избежать видимой деформации сустава из-за ослабления мышц.
Профилактика
Как предотвратить гибель двигательных нейронов и возникновение параличей? Чаще всего к подобным осложнениям приводят энтеровирусные заболевания. Чтобы избежать инфицирования, необходимо соблюдать следующие рекомендации:
- вовремя делать прививку от полиомиелита;
- избегать контакта с больными энтеровирусными инфекциями;
- укреплять иммунную систему;
- своевременно и до конца излечивать инфекционные болезни;
- после перенесенного полиомиелита в течение 6-12 месяцев регулярно посещать невролога.
Эти меры помогут избежать опасных осложнений инфекционных патологий и сохранить двигательную функцию.
Профилактические мероприятия
Для того чтобы избежать развития нарушения специалисты рекомендуют выполнять следующие предписания:
- обращение к врачу при малейших симптомах заболевания и других любых проблемах;
- артериальное давление всегда должно оставаться под контролем;
- лечение инфекционных заболеваний на ранних стадиях, не давая им вызвать более серьезные проблемы;
- лучше всего исключить все вредные привычки, — алкоголь и курение способствуют развитию многих проблем со здоровьем, не только периферического паралича;
- эффективной профилактикой является ведение здорового образа жизни (правильное питание, отдых, соблюдение режима и физические нагрузки).
Факторы, влияющие на развитие нарушения
Симптомы вялого паралича, такие как потеря двигательной функции, не является заболеванием самостоятельным, зачастую оно вызвано параллельно протекающими недугами.
По сути, паралич – это расстройство, при котором человеком осуществляются непроизвольные движения. В некоторых случаях пациенты не могут двигать частью тела или полностью обездвижены.
Частичная потеря двигательных функций говорит о парезе. В любом случае нарушение является свидетельством поражения нервной системы, а именно центров, которые отвечают за движение, и периферических отделов. В качестве факторов влияющих на развитие патологии отмечаются следующие:
- ранее полученные травмы;
- проблемы с метаболизмом;
- инфекционные заболевания (сифилис, туберкулез, энцефалит, менингит и полиомиелит);
- алиментарные и токсические (пеллагра, бери-бери, отравление тяжелыми металлами);
- онкологические заболевания;
- врожденный и наследственный фактор;
- интоксикация;
- нарушение системы питания;
- заболевания, этиология которых пока остается неизвестной, например, рассеянный склероз.