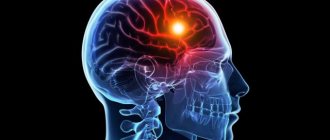
Инсульт, независимо от формы (кроме транзиторной ишемической атаки – ТИА) и причин, приводит к гибели клеток головного мозга. Побочные эффекты ОНМК (острого нарушения мозгового кровообращения) могут быть разнообразны и зависят от локализации сосудистой катастрофы. Так, судороги после инсульта часто возникают при поражении лобной доли.
Последствий ОНМК избежать невозможно, но можно создать условия для скорейшего частичного или полного восстановления
Нейроны коры крайне чувствительны к недостатку кислорода, а ведь именно они ответственны за высшую нервную деятельность. Их гибель означает, что человек прекращает существовать как личность, даже если витальные функции сохранены. Изменения в коре головного мозга могут приводить к когнитивным и психическим расстройствам. Степень выраженности их различна. В тяжелой форме данные нарушения способны сделать жизнь человека в обществе крайне затруднительной.
Ишемический инсульт: общая характеристика
Нозологическое описание ишемического инсульта включает в себя три различные патологии, характеризующие локализацию нарушения кровообращения:
- ишемия – недостаток кровотока в локальном участке какого-либо органа;
- инфаркт – поражение органа, вызванное дефицитом кровоснабжения;
- инсульт – нарушения кровоснабжения в одном из участков головного мозга, вызванное прогрессирующей ишемией одного из сосудов и сопровождающееся некрозом (омертвлением) клеток мозга.
Другое название ишемического инсульта – инфаркт мозга – в полной мере соответствует протекающим патологическим процессам в головном мозге. Важно отметить, что разрушение тканей происходит и после восстановления нормального кровотока.
Именно поэтому человек, перенёсший инсульт, нуждается в квалифицированном медицинском наблюдении и последующей реабилитации.
Среди причин, приводящих к ишемическому инсульту, можно выделить две группы:
- немодифицируемые, т.е. неподдающиеся лечению (например генетическая предрасположенность, возрастные риски);
- модифицируемые, влияние которых можно контролировать (вредные привычки, лишний вес, сахарный диабет, повышенный уровень холестерина, малоподвижный образ жизни и другие).
Многие неблагоприятные факторы могут быть скорректированы или сведены к минимуму при соблюдении правил здорового образа жизни.
Некоторые другие последствия ОНМК
- Судороги после инсульта являются проявлением поражения нейронов головного мозга. Возникновение судорожного синдрома может означать, что в зоне инсульта сформировался участок склероза или киста. Если человек стал жаловаться на то, что у него кружится голова, беспокоят слабость и головная боль, это повод заподозрить проблемы с кровотоком. Возникновение на этом фоне судорог может свидетельствовать о повторном ОНМК.
Судорожный припадок на фоне последствий инсульта
- Галлюцинации после инсульта свидетельствуют о вовлечении в процесс корковых центров органов чувств. ОНМК приводит к нарушению их деятельности с возникновением расстройств восприятия окружающей действительности. Галлюцинации после инсульта могут свидетельствовать и о нарушениях психики, которые нередко возникают на фоне недостаточности кровоснабжения (атеросклероз и склероз сосудов этому способствуют).
- Поведенческие расстройства – последствия, возникающие обычно при поражении правого полушария. Немотивированная агрессия у таких больных осложняет жизнь не только им, но и окружающим. Если пациент стал жаловаться на галлюцинации, начал демонстрировать нарушения поведения, следует позаботиться о привлечении к лечебному процессу психотерапевта или психиатра.
- Слюнотечение. Обычно связано с нарушением функции глотания, а также с невозможностью полностью закрыть рот при параличе мышц лица. Слюни выделяются не по причине их повышенной секреции, а в результате их избыточного скопления в ротовой полости. Лечение должно быть направлено на устранение причины, но возможно и назначение препаратов, снижающих саливацию.
- Пятна красноватого цвета на теле – признаки расстройства кровотока в данных участках тела у лежачих больных. Пролежни возникают при неправильном уходе, когда пациент длительное время находится в одном положении. Это способствует сдавливанию мягких тканей, в результате сначала появляются характерные синюшно-красные пятна, а затем и участки некроза. Чтобы этого избежать, важно знать и выполнять профилактические мероприятия против пролежней.
Противопролежневый матрас
- После инсульта могут болеть ноги. Эти ощущения связаны с поражением таламуса, а также мышечными спазмами в парализованной конечности. Ноги могут болеть и по причине расстройств периферического кровообращения при патологии сосудов (атеросклероз), сопутствующей ОНМК. Что делать в данной ситуации? При таламической боли эффективно назначение антидепрессантов и антиконвульсантов, а также препаратов, улучшающих кровоток в сосудах мозга. Если ноги болят вследствие спазма мышц, важное значение придается ЛФК, массажу, физиотерапии, при необходимости назначаются миорелаксанты и анальгетики.
Последствия инсульта разнообразны: склероз, киста мозга, деменция, психические расстройства, галлюцинации, пневмония, слюнотечение, судороги. Все они, так или иначе, связаны с изменениями, возникающими в головном мозге после гибели нейронов и формирования очага некроза. Поэтому мероприятия, направленные на восстановление кровотока в сосудах мозга, имеют важное значение для профилактики возникновения этих расстройств.
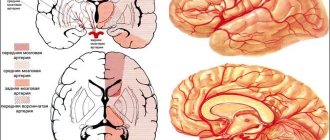
Разновидности инсульта
Ишемический инсульт – патологический синдром, проявления которого различаются, исходя из разновидности заболевания. Если рассматривать механизм, повлекший развитие патологии, можно выделить пять видов инсульта:
Атеротромботический
Атеротромботический инсульт – в основе его развития лежит атеросклероз, при котором закупорка сосуда крупных или средних артерий вызвана холестериновыми «бляшками»; такое состояние часто развивается ночью во сне.
Кардиоэмболический
Кардиоэмболический инсульт – вызван особым видом тромба – эмболом, который формируется при различных заболеваниях сердца (аритмия, эндокардит, порок сердца) и перекрывает артерии мозга; состояние имеет внезапный характер и развивается во время бодрствования.
Лакунарный
Лакунарный инсульт – возникает при поражениях мелких сосудов; чаще всего развивается у больных с гипертонической болезнью или сахарным диабетом.
Гемодинамический
Гемодинамический инсульт – вызван нарушенным движением крови по сосудам (например при понижении давления), в результате чего головной мозг не получает достаточное количество необходимых питательных веществ; чаще всего развивается у больных с сопутствующей сосудистой патологией.
Неизвестного происхождения
Инсульт неизвестного происхождения – выявить причины заболевания не представляется возможным.
Инсульт и патология сердца
Кардиальная патология играет большую роль в развитии нарушений мозгового кровообращения
Одной из причин ОНМК является мерцательная аритмия. Она же может приводить и к повторному инсульту. Аритмия должна быть устранена, в противном случае вероятность формирования эмболов в полостях сердца и перемещение их в сосуды мозга сохранится.
Типичные жалобы, позволяющие заподозрить наличие мерцательной аритмии:
- Кружится голова.
- Пульс неравномерный и частый (аритмия).
- Болит сердце.
- Потливость, страх.
Мерцательная аритмия является результатом нарушения проведения нервного импульса по миокарду. В результате волокна сердечной мышцы сокращаются неравномерно. Выталкивание крови из предсердий осуществляется не в полном объеме, создавая условия для агрегации кровяных клеток с образованием тромбов. Аритмия повышает риск повторного ОНМК, поэтому адекватное лечение данного состояния обязательно должно проводиться. Назначение антиаритмических препаратов способно успешно корригировать мерцательную аритмию, препятствуя образованию тромбоэмболов.
Внимание! Сердечно-сосудистая патология, приведшая к развитию ОНМК, при неадекватном лечении может стать причиной повторного инсульта. Склероз и атеросклероз сосудов, мерцательная аритмия должны обязательно подвергаться лечению.
Если кружится голова, это признак недостаточности кровообращения в сосудах мозга. В этом случае следует принять меры по нормализации кровотока.
Периоды протекания инсульта
Ишемический инсульт обладает индивидуальным характером течения у каждого больного. Однако стремительность развития патологического процесса – одна из общих черт, присущих людям, перенёсшим это тяжёлое состояние.
Иногда счёт идёт не на часы, а даже на минуты, так как мозговая ткань разрушается очень быстро.
Выделяют пять периодов протекания инсульта:
Первый период – острейший – длится не более 3 суток. Своевременно оказанная медицинская помощь, заключающаяся во введении пациенту тромболитических препаратов, может замедлить патологическую реакцию и даже свести её на нет.
Если проведение медицинских мероприятий проходит успешно, то врачи говорят не об инсульте, а о транзиторной ишемической атаке (менее грозное состояние, хорошо поддающееся лечению).
Второй период – острый – протекает от 3 суток до 4 недель. Это важное время для диагностики степени поражения головного мозга, а также купирования симптомов заболевания.
Затем следуют восстановительные периоды: ранний (до 6 месяцев) и поздний (до 2 лет). В это время проводится комплекс реабилитационных мер и процедур, направленных на восстановление утраченных функций участков головного мозга (если это представляется возможным).
Троксерутин и Троксевазин, в чем разница
После этого наступает период остаточных явлений, которые будут сопровождать человека и давать о себе знать на протяжении всей жизни.
По скорости распространения поражения и усиления симптомов специалисты выделяют следующие разновидности ишемического инсульта:
- транзиторная ишемическая атака – поражается небольшой участок головного мозга, кровообращение нарушается не более чем на сутки; прогноз благоприятный;
- малый инсульт – приступы ишемии имеют выраженный характер и могут продолжаться до 3 недель;
- прогрессирующий инсульт – симптомы проявляются не сразу, а постепенно нарастают в течение нескольких часов или даже дней; полное восстановление невозможно;
- обширный ишемический инсульт – симптомы наиболее выражены и продолжаются в течении длительного времени; прогноз неблагоприятный.
На возможность благоприятного прогноза также оказывает влияние степень тяжести протекания ишемического инсульта.
При лёгкой степени тяжести симптомов мало или они проявляются незначительно. Прогноз благоприятный, возможно быстрое восстановление.
Средняя степень характеризуется множеством признаков в зависимости от локализации поражения. Сознание человека не изменяется, в отличие от тяжёлой степени поражения, при которой в патологический процесс вовлекаются обширные участки головного мозга и страдает множество функций.
Больному человеку требуется обязательное лечение в стационаре с последующим курсом реабилитации.
При инфаркте мозга поражаются определённые участки мозга, отвечающие за те или иные психические и неврологические функции. По области поражения инсульт бывает нескольких видов.
Инсульт без парализации и нарушения речи
Последствия инсульта — у каждого больного свои, индивидуальные.
Людей, перенесших инсульт, больше всего беспокоит утрата контроля над телом, нарушения зрения, а также проблемы с пониманием речи и выговариванием слов.
Ишемический и геморрагический инсульт убивают клетки головного мозга. Каждое из этих заболеваний является катастрофой, но последствия геморрагического инсульта обычно тяжелее.
Последствия инсульта: подробная статья
Как правило, инсульт поражает не мозг целиком, а лишь одно из его полушарий — левое или правое. Полушария мозга контролируют противоположные стороны тела.
Когда говорят про левосторонний инсульт, то больные имеют в виду, что у них проблемы с функционированием левой стороны тела. На самом деле, инсульт левой стороны означает, что поражено левое полушарие мозга, и это имеет последствия для правой стороны тела.
Если инсульт затронул правое полушарие, то будут проблемы с функционированием левой стороны тела.
Инсульт, который поразил правое или левое полушарие мозга, может вызвать следующие последствия:
- невозможность двигаться, ослабление тактильных ощущений;
- проблемы с пониманием устрой и письменной речи, цифр;
- невозможность подбирать правильные слова и внятно выговаривать их;
- нарушения зрения в одном или обеих глазах;
- затруднения при глотании пищи и жидкости;
- ослабление когнитивных функций — памяти и мышления;
- нарушения координации, ориентации в пространстве;
- недержание мочи и кала;
- поведенческие изменения, эмоциональную нестабильность.
В тяжелых случаях последствия инсульта делают человека инвалидом. Если инсульт оказался не тяжелым и больному повезло быстро получить медицинскую помощь, то возможна реабилитация — восстановление большинства утраченных функций.
Мозжечок находится внизу, ближе к задней части черепа. Это отдел мозга, который получает и обрабатывает сенсорную информацию от тела. Он помогает управлять мышцами, делать движения точными, балансировать тело в пространстве во время движения. Ишемический или геморрагический инсульт редко поражают мозжечок. Но если это происходит, то последствия могут быть серьезными:
- невозможность ходить;
- головокружения;
- головные боли;
- тошнота и рвота.
Ствол мозга находится в самом низу. Он отвечает за функции жизнедеятельности организма, которые выполняются автоматически, бессознательно. Эта зона мозга контролирует сердцебиение, дыхание, кровяное давление, а также движения глаз, слух, речь, жевание и глотание.
Последствия инсульта, поразившего ствол мозга:
- остановка дыхания;
- нарушения сердечного ритма;
- проблемы с контролем температуры тела;
- слабость, паралич;
- затруднения с жеванием, глотанием;
- нарушенная речь;
- проблемы со зрением.
Если геморрагический или ишемический инсульт затронул ствол мозга, то, как правило, больные впадают в кому и погибают. Ниже подробно разобраны последствия инсульта левого и правого полушария мозга.
Последствия инсульта левого полушария:
- частичный или полный паралич правой стороны тела;
- проблемы с пониманием речи и произнесением слов (афазия);
- «слепые зоны» в глазах с правой стороны;
- невозможность заниматься планированием, логическими рассуждениями, математическими вычислениями;
- поведенческие изменения — депрессия, осторожность, нерешительность;
- проблемы с чтением, письмом, освоением новых навыков.
Последствия инсульта правого полушария
- частичный или полный паралич левой стороны тела;
- отрицание больным проблем, которые инсульт вызвал у него;
- «слепые зоны» в глазах с левой стороны;
- нарушение восприятия пространства — спереди, сзади, вверх или вниз;
- невозможность определить, распознать части тела;
- больной не может ориентироваться по картам, находить свою одежду, предметы гигиены;
- поведенческие изменения — беспечность, импульсивность, эмоциональная нестабильность и депрессия.
Последствия ишемического инсульта
Опасное последствие ишемического инсульта — это отек мозга. Возможно также кровоизлияние, обмороки, эпилептические приступы. Частые долгосрочное последствие — инвалидность, необходимость проходить реабилитацию. Одна из артерий, питающих мозг, закупоривается тромбом — сгустком крови. Чем более крупная и важная артерия заблокирована, тем более тяжелым оказывается инсульт.
Чтобы последствия ишемического инсульта оказались минимальными, больной должен не позже, чем через 3 часа, получить квалифицированную помощь от врачей. Еще лучше, если он уже в течение часа окажется в медицинском учреждении.
В таком случае, доктора смогут применить специальное лекарство, которое растворяет тромбы. Оно называется тканевый активатор плазминогена.
Если прошло более 3 часов, то его не используют, потому что инсульт уже успел вызвать необратимые повреждения, и риск от введения этого препарата превысит пользу.
При ишемическом инсульте кровь в течение нескольких часов или дней не течет по артерии, которая блокирована тромбом. Пока движения крови нет, страдают не только ткани мозга, но и стенки сосуда.
В конце концов, тромб растворяется и движение крови по артерии восстанавливается. Но если это произошло недостаточно быстро, то ослабленные стенки артерии могут не выдержать напора крови и прорваться.
Так ишемический инсульт вызывает еще и геморрагический инсульт.
Посмотрите видео, как ухаживать за лежачим больным, у которого случился тяжелый инсульт.
Если больной выжил в первые несколько дней после ишемического инсульта, то иммунная система убирает погибшие ткани мозга. На их месте образуются полости, заполненные прозрачной жидкостью.
Их хорошо видно, если сделать компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). К сожалению, организм не восстанавливает поврежденные участки мозга.
И ученые пока еще не научились делать это искусственно.
Последствия геморрагического инсульта
Последствия геморрагического инсульта, которые могут оказаться смертельными, — это повторное кровоизлияние, отек мозга, а также нарушения сердечного ритма.
В первую очередь, врачи стараются предотвратить повторное кровоизлияние в мозг. В 70% случаев им это удается, в остальных 30% — нет. В результате повторного кровоизлияния больные погибают или становятся тяжелыми инвалидами.
В первый день после инсульта риск этого особенно высокий, а дальше он снижается.
Внутри мозга в норме вырабатывается прозрачная жидкость, насыщенная белком, которая вытекает из него по установленным путям. При геморрагическом инсульте сгустки крови блокируют отток этой жидкости. Она накапливается, ее давление повышается, из-за чего мозг прижимается к черепу изнутри.
Еще один путь развития отека мозга — воспалительная реакция. Тромбы, которые появляются тем, где не положено, привлекают к себе жидкость и белые кровяные клетки. Прогноз при геморрагическом инсульте неблагоприятный, потому что у врачей нет эффективных средств, чтобы уменьшить отек мозга.
Участки мозга, которые часто поражает геморрагический инсульт, контролируют работу сердца. У больных могут наблюдаться остановка сердца, нарушения ритма, а также повреждения сердечной мышцы, похожие на инфаркт миокарда.
Еще одно последствие — обмороки, эпилептические приступы, которые случаются в 25% случаев в первый день после геморрагического инсульта.
Но если больной выживет, то эпилептические приступы со временем, скорее всего, прекратятся.
Источник: https://ogomeopatii.ru/insult-bez-paralizacii-i-narushenija-rechi/
Типы ишемического инсульта
Правосторонний ишемический инсульт
Правосторонний ишемический инсульт приводит к нарушению двигательных функций с левой стороны тела. Восстановление происходит очень медленно. Одно из самых неблагоприятных последствий – паралич левой стороны.
Кроме этого, возможно нарушение речи, а также потеря концентрации внимания и кратковременной памяти.
Признаками инсульта с правой стороны могут быть:
- заторможенность реакций,
- онемение тела,
- паралич тела и лицевых мышц с левой стороны.
Левосторонний ишемический инсульт
При левостороннем ишемическом инсульте в первую очередь страдают функции речи, в то время как двигательные функции поражаются несущественно. Речь восстанавливается с большим трудом.
При повреждении центра Брока человек способен разговаривать только отдельными словами и простыми предложениями. К другим признакам можно отнести нарушения восприятия, затруднённость движений и нарушение координации.
Основное осложнение при этом виде инсульта – отклонения в психической сфере, прежде всего со стороны эмоциональных проявлений. Также может наблюдаться потеря памяти и дезориентация в пространстве и времени.
Мозжечковый инсульт
Мозжечковый инсульт приводит к стойкому нарушению координации движений. Помимо этого на начальной стадии поражения у пациента могут наблюдаться приступы тошноты и рвоты, частые головокружения.
По мере того как мозжечок начинает сдавливать ствол мозга, добавляются другие симптомы (онемение лицевых мышц), после чего человек впадает в кому. Смертность при мозжечковом инсульте крайне высока.
Стволовой инсульт
Самый опасный вид ишемического инсульта – стволовой, так как именно в стволе головного мозга располагаются центры, отвечающие за важнейшие системы функционирования организма – дыхательную и сердечную.
При их поражении шансы на выздоровление практически равны нулю. Симптомы этого вида инсульта – невозможность ориентироваться в пространстве, нарушение координации движения, головокружение, тошнота.
Обширный инсульт
Обширный инсульт затрагивает большие участки головного мозга, на которых происходит практически полное нарушение кровообращения, вплоть до его отсутствия. Происходит отёк мозга. Наступает полный паралич. Шансов на восстановление практически нет.
Инсульт левой стороны последствия
Принято считать, что левополушарные нарушения лучше поддаются восстановлению, чем правосторонние, но родственников пациента беспокоит вопрос, который они задают врачу: инсульт левая сторона последствия сколько живут? Примерно 1/4 больных не достигают возраста в 65 лет. Из перенесших инсульт, лишь 20% остаются полностью трудоспособными. Тем не менее, случаются случаи восстановления от инсульта, с минимальными последствиями для человека.
Если поражено левое полушарие, то это выражается в таких последствиях, как:
- Параличом, нарушением чувствительности правой стороны туловища, парез;
- Нарушением зрения – правый глаз;
- Нарушением памяти, речи;
- Нарушением восприятия – больной не понимает, что ему говорят;
- Последствие нарушения мыслительного процесса, логики и интеллекта;
- Последствие нарушений в психической сфере.
Симптомы ишемического инсульта
Как правило, ишемический инсульт развивается быстро, всего за несколько минут. Ухудшение состояние может начаться внезапно на фоне полного здоровья. В пожилом возрасте возможно постепенное нарастание проявлений инсульта в течение двух суток.
Чтобы вовремя распознать это опасное для жизни человека состояние, нужно чётко знать, какие симптомы на него указывают.
Существует специальный тест, помогающий выявить ранние признаки инфаркта мозга: нужно попросить человека улыбнуться или показать зубы, поднять руки и произнести несколько фраз.
При начинающемся инсульте выполнить эти действия не представляется возможным: лицо больного асимметрично или перекошено, он не в состоянии поднять сразу две руки (одна рука будет опущенной), речь нечёткая.
Если есть один или несколько признаков, то как можно скорее человека нужно доставить в больницу и оказать ему медицинскую помощь. Первые 3 часа считаются самыми важными для оказания медицинской помощи и дальнейшего благоприятного прогноза.
От локализации участка повреждения в головном мозге зависит и многообразие симптомов ишемического инсульта. Так, если произошла закупорка сосуда, расположенного в передней части шеи, то пациента будут беспокоить онемение или неподвижность руки (или ноги) с одной стороны тела, речевые затруднения, нарушение зрения в одном глазу вплоть до слепоты.
Лучшие препараты для мужчин старше 50 лет от потенции
Если кровообращение нарушено в сосуде вдоль задней части шеи, могут наблюдаться такие симптомы, как головокружение, тошнота, слабость во всём теле, двоение в глазах и нечёткость зрения, чувство жара и потливость.
Прогнозы
Прогноз для правостороннего инсульта нельзя назвать благоприятным. Нередко он возвращается с летальными последствиями. Приблизительно 5% больных, перенесших ишемический инсульт, умирают на протяжение месяца, геморрагический – в течение двух недель. Если больной впадает в кому, шансов на выживание очень мало. Согласно статистике, через 5 лет после инсульта в живых остаётся около половины больных. Однако 10% перенесших инсульт все-таки живут после него десять и более лет. Прогноз левостороннего инсульта несколько тяжелее. 90% выживших после него остаются инвалидами (из них около 60% – после кровоизлияния в мозг). У половины пациентов случаются рецидивы инсульта.
В целом прогноз зависит от состояния здоровья человека до перенесенного инсульта, качества и образа его жизни, возраста. Играют большую роль и такие факторы, как соблюдение режима, выполнение назначений врача, наличие стрессов, вредных привычек. Важно понимать, что пациент, перенесший инсульт, обречен на другой, ограниченный образ жизни. Это пожизненное избавление от вредных продуктов, курения, алкоголя. Обязателен также прием медикаментов, поддерживающих работу внутренних органов и систем: уровень АД, сахара в крови, функций сердца и т. д. Медикаментозную терапию пропишут лечащий доктор и врачи-специалисты, которых необходимо регулярно приглашать на дом или посещать самостоятельно.
Симптомы транзиторных ишемических атак (ТИА)
Симптомы ишемического инсульта могут быть похожими на симптомы транзиторных ишемических атак, однако последние протекают в более лёгкой форме и имеют хороший шанс на выживаемость и восстановление утраченных функций мозга.
Часто транзиторные ишемические атаки предшествуют инфаркту мозга, но могут быть и его следствием.
Клиническая картина ТИА при проведении МРТ или КТ головного мозга не предполагает наличия очага поражения, а продолжительность неврологических симптомов не превышает 24 часов.
В дифференциальной диагностике ишемического инсульта и ТИА применяются следующие методы:
- клинический и биохимический анализ крови;
- электрокардиограмма (ЭКГ);
- эхокардиография (ЭхоКГ) сердца;
- ультразвуковое исследование сосудов головы и шеи с применением допплера.
Правостороннее нарушение кровотока в мозге
При инсульте осложнения появляются не всегда. Все зависит от величины нарушения и подвида самого поражения. При обширных правосторонних поражениях возникают проблемы с движением: стойкие парезы, паралич, нарушения чувствительности и мышечного тонуса. Кровоизлияние в правое полушарие вызывает левосторонний гемипарез. При этом возникает стойкое нарушение мышечного тонуса спастического типа. В результате формируются контрактуры, нарушается чувствительность и движение глаз (голова и глаза повернуты влево). Во время приступа асфиксии применяется трахеостома.
Геморрагический внутримозговой инсульт, или субарахноидальное кровоизлияние, характеризуется общемозговой клиникой. Ярко выражены менингеальные признаки с эпизодами потери сознания, мозговой комой. Нередко имеют место сильная болезненность в голове, приступы головокружения, шаткость походки, падения.
Последствия правостороннего геморрагического инсульта:
- левосторонний гемипарез;
- спазмирование мышц;
- нарушение чувствительности;
- значительные кружения в голове;
- вестибулярные нарушения;
- слепота;
- выраженное снижение остроты зрения;
- игнорирование левого полупространства;
- левосторонняя диплопия;
- центральный болевой синдром;
- нейропсихические расстройства;
- стойкие нарушения сна;
- проблемы с глотанием, иногда западает язык.
Восстановление после перенесенного геморрагического инсульта несколько затруднено. Такие пациенты парализованы, имеют пролежни, септические недуги (пневмонии, поражение мочеполового тракта). Наблюдаются сложные артропатии, спастические контрактуры, бывает гидроцефалия. Подобные состояния удлиняют исцеление больного, провоцируют депрессии, хронические стрессы. Это может вызвать рецидивы недуга.
Особенности диагностики инсульта
Современные методы диагностики позволяют быстро и чётко определить признаки начинающегося инсульта и своевременно начать комплекс мероприятий по купированию его симптомов, что в дальнейшем помогает предупредить серьёзные осложнения и снизить смертность от этого недуга.
Основные методы диагностики ишемического инсульта головного мозга включают в себя:
- исследование крови и её важнейших показателей (клинический и биохимический анализы крови, изучение липидного состава, развёрнутая коагулограмма);
- проведение ЭКГ и измерение артериального давления;
- МРТ или КТ сосудов головного мозга и шеи (для точного определения расположения и размеров поражённого участка и состояние ближайших сосудов);
- осмотр пациента врачом-неврологом, сбор анамнеза, выявление сопутствующих заболеваний, влияющих на развитие инфаркта мозга и эффективность лечения.
В условиях стационара проводят дифференциальную диагностику ишемического инсульта и других заболеваний со сходными признаками, в первую очередь транзиторных ишемических атак, а также эпилепсии, опухолей головного мозга и других заболеваний.
Основные симптомы
Некоторые люди могут поначалу не понимать, что у них произошёл инсульт. Они могут либо находиться в неадекватном состоянии, либо пытаться оправдать симптомы внешними факторами. Именно окружающим людям крайне важно понять, что именно происходит. Потому как только в этом случае удастся помочь человеку и своевременно начать лечение.
Главным симптомом выступает головная боль, которая возникает в затылочной зоне. Она появляется внезапно, при этом может не иметь явных причин. При этом болезненные ощущения очень сильные, они не утихают в лежачем положении. Нередко инсульт может произойти во сне, и в такой ситуации человек резко пробуждается. При этом, стоит хотя бы незначительно сменить позицию, и симптом будет значительно усугубляться.
При этом во время данного заболевания у человека будет не только болеть голова, но и отмечаться другие признаки. На них тоже крайне важно обратить внимание, потому как все они говорят о том, с чем именно приходится иметь дело. Человек начинает страдать от чрезмерной сонливости, может потерять сознание либо впасть в кому.
Значительно нарушается слух, а также теряется вкус. При этом подобное может происходить как частично, так и полностью. Также значительно снижается чувствительность кожи, из-за чего в некоторых местах человек не ощущает касание и даже боль.
Нередко при инсульте наблюдается спутанность сознания и нарушение памяти. Человека может тревожить головокружение, проблемы с равновесием, а также ориентировкой в пространстве. В руках и ногах наблюдается значительная мышечная слабость. Причём она преимущественно отмечается только в одной стороне.
В большинстве случаев у человека сильно нарушается речь. Он не может правильно произнести слова, связать их друг с другом либо вообще неспособен разговаривать. Человек иногда даже не понимает, о чём с ним говорят. При инсульте наблюдается резкий перепад настроения, который делает человека неадекватным. Он может быть агрессивным, плаксивым и слишком нервозным. В целом он ведёт себя так, как нехарактерно для его личности.
У пациента часто возникает асимметрия лица, наблюдается опущение уголка рта с одной стороны. Значительно нарушается способность выражать эмоции, потому как мимика кажется неестественной. Если окружающие заметят вышеописанные симптомы, тогда обязательно следует вызвать скорую помощь. Чем раньше человеку будет оказана помощь, тем лучше. Если же к врачам поздно обратиться, тогда осложнения после инсульта не заставят себя ждать.
Последствия ишемического инсульта
Инфаркт головного мозга вызывает разнообразные неблагоприятные последствия и осложнения, которые зависят от локализации и размера участка поражения и отличаются по степени тяжести, продолжительности и способности к восстановлению. Чем больше очаг поражения, тем меньше шансов на полное восстановление утраченных функций.
Наиболее часто встречающиеся последствия ишемического инсульта головного мозга можно разделить на несколько групп:
- речевые нарушения – наблюдаются достаточно часто, особенно у пациентов, перенесших левосторонний инсульт; могут проявляться в невозможности произносить слова и общей неразборчивости речи, трудности называть предметы, проблемах с чтением и письмом;
- двигательные нарушения – могут быть как частичными, так и полными, вплоть до паралича; локализуются в конкретном участке (или даже половине) тела; проявляются в нарушенной подвижности, слабости; данный вид осложнения затрудняет у человека навыки самообслуживания и делает его зависимым от помощи других людей;
- нарушение чувствительности в отдельных частях тела – иногда могут оставаться в течение длительного времени, даже когда восстанавливаются двигательные функции (это связано с тем, что нервные волокна, отвечающие за проведение нервных импульсов, восстанавливаются очень медленно);
- нарушения в когнитивной и эмоционально-волевой сфере – ослабление интеллектуальных способностей, проблемы с памятью и вниманием, частая смена настроения, снижение коммуникативных навыков;
- психические нарушения – пониженный эмоциональный фон, проблемы со сном, снижение аппетита, депрессивные состояния, вплоть до мыслей о суициде.
Помимо перечисленных осложнений у пациентов могут наблюдаться такие симптомы, как нарушенная координация и шаткая походка, затруднённое глотание пищи, особенно твёрдой, эпилептические припадки, ухудшение зрения, риск развития пневмонии, тромбоз конечностей и другие последствия, отрицательно сказывающиеся на качестве жизни.
Отдельно стоит отметить риск возникновения повторного инсульта. К сожалению, около трети пациентов, перенесших инсульт, подвергаются его повторной атаке, которая неизбежно влечёт за собой серьёзную угрозу для жизни и здоровья.
Сонливость после инсульта: случайность или закономерность
Инсульт – это острое нарушение мозгового кровообращения (ОНМК), которое характеризуется возникновением очаговых неврологических признаков, а при отсутствии адекватного лечения приводит к смерти.
Различают ишемический инсульт (в результате перекрытия просвета сосуда), геморрагический инсульт (кровоизлияние в мозг) или субарахноидальное кровотечение. Последствия данной патологии разнообразны, многолики, требуют серьезного комплексного лечения и длительной реабилитации.
Для скорейшего выздоровления сам организм использует свои внутренние резервы, вот почему после инсульта много спят.
Два основных вида инсульта: ишемический и геморрагический
Причины повышенной сонливости после инсульта
Прежде, чем обратиться к факторам, вызывающим сильную сонливость после перенесенного нарушения мозгового кровообращения, важно отметить, что пациенты в равной степени могут страдать любыми нарушениями сна.
По наблюдениям неврологов бессонница встречается после ОНМК в 35-45% случаев.
Чаще бывает сильная слабость, дневная сонливость, крепкий сон ночью. Причинами патологической гиперсомнии могут быть разные состояния.
- Нарушение функций мозга после инсульта, связанное с поражением определенных участков нервной ткани. Длительный спазм артерии лишает нервные клетки питания, кислорода. Гипоксия приводит к гибели части нейронов, отеку межклеточного пространства, расстройству кровотока и передачи импульсов. На восстановление имеющейся неврологической, общемозговой симптоматики затрачивается много сил, поэтому единственным путем пополнения энергии является здоровый сон. Этот процесс – своего рода компенсаторная реакция организма на повреждение.
- Повышенная сонливость днем является результатом бессонных ночей. Возникшие нарушения работы нервной системы (парезы, параличи конечностей, болевой синдром, головокружение, расстройство глотания, недержание физиологических отправлений) мешают полноценному отдыху ночью. На утро пациенты чувствуют себя разбитыми, измотанными, уставшими. Единственный способ восстановить силы – засыпат днем.
Люди, перенесшие инсульт, часто пробуждаются по ночам, поэтому много спят днем
- Депрессия. Как отмечают психотерапевты, после перенесенного ОНМК больные часто предъявляют жалобы на плаксивость, повышенную раздражительность, смену настроения, подавленность. Ограничение подвижности, резкое ухудшение качества жизни напрямую отражаются на психике человека. В первую очередь нарушается сон: бессонные ночи чередуются с периодами выраженной сонливости, усталости, апатии. Назначаемые антидепрессанты способны значительно улучшить состояние больного, наладить циркадные ритмы.
- Пациенты преклонного возраста страдают от повышенной сонливости гораздо больше молодых лиц. Связано это с целым букетом имеющихся хронических заболеваний, отклонениями в состоянии здоровья, снижением способности к быстрому и полноценному восстановлению функций организма. Именно поэтому люди после 65 лет склонны часто и долго спать после инсульта.
Методы борьбы с нарушением сна
Чтобы справиться с изменениями, возникшими после нарушения мозгового кровообращения, необходимо четко соблюдать все рекомендации лечащего врача невролога, а также психотерапевта. Основные цели реабилитации постинсультных больных:
- устранение последствий очаговых неврологических нарушений (расстройство движений, чувствительности, зрения и другое);
- восстановление важных функций (дыхание, сердцебиение, кровообращение, выделение);
- реабилитация бытовых, социальных, трудовых навыков.
Нарушение сна зависит от локализации очага повреждения мозга, его обширности, глубины, длительности, степени тяжести, а также реакции организма на нарушение кровообращения. Чем тяжелее протекает инсульт, тем глубже буду нарушения сна, тем сложнее их устранить.
Помимо лекарственной терапии в виде сосудистых препаратов, антикоагулянтов, седативных средств необходимо скорректировать образ жизни, режим дня, наладить правильное питание. Также неплохие результаты дает физиотерапевтическое лечение, лечебная физкультура, массаж.
Занятие по восстановлению движений в руке после инсульта
Все эти мероприятия способствуют восстановлению поврежденных функций, а вместе с ними устранению сонливости, повышенной усталости, утомляемости. В дополнение могут назначаться психотерапевтические препараты.
Для улучшения качества ночного сна, устранения дневной сонливости необходимо выполнить несколько общих рекомендаций.
- Правильно составить расписание дня: подъем, отхождение ко сну в одно и то же время, продление дневного бодрствования для более крепкого ночного отдыха, недолгий послеобеденный сон.
- Обеспечить больному комфортное местоположение: удобная кровать с ортопедическими приспособлениями, проветривание комнаты, оптимальная влажность и температура в помещении.
- Здоровое питание: уменьшение объема углеводов, жирной или очень горячей пищи.
Реабилитация постинсультных больных – задача сложная, требующая большого количества сил, средств, времени, вот почему так важно запастись терпением самому пациенту и его близким.
Если человек много и часто спит после инсульта – это не так уж и плохо, но когда возникает патологическая сонливость или другие расстройства сна, то лучше обратиться к врачу, а не пытаться устранить проблему самому.
Вы когда-нибудь испытывали бессонницу?! Конечно, вы не понаслышке знаете что это такое: частые бессонные ночи, разбитость, снижение трудоспособности, настроения, сонливость днем, ощущение постоянного нехватки сна..
- А теперь ответьте на вопрос: вас это устраивает?
- Разве это можно терпеть?
- Готовы ли вы дальше так жить?
- А сколько денег вы уже «спустили» на неэффективное лечение?
Правильно — пора с этим кончать! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с Еленой Малышевой, в котором она раскрыла секрет избавления от бессонницы.
Читать интервью далее >>
Источник: https://SonoLogia.ru/interesnoe/pochemu-posle-insulta-mnogo-spyat.html
Прогноз для жизни при ишемическом инсульте
В составлении прогноза после перенесённого инсульта основными факторами, на которыми опираются медицинские работники, являются:
- Размер и локализация поражения мозговой ткани. Восстановление после инфаркта мозга может протекать гораздо быстрее, если участок поражения сравнительно небольшой и очаг поражения не затрагивает жизненно важные мозговые центры.
- Разновидность инсульта. Высокие показатели смертности сопровождают атеротромботическую и кардиоэмболическую формы инфаркта мозга, а самые низкие – лакунарную.
- Возраст пациента. Чем старше больной, тем более неблагоприятен для него прогноз.
- Сопутствующие заболевания. Если у пациента имеются заболевания, явившиеся причиной развития инсульта (например атеросклероз и артериальная гипертензия), то риск повторного отрыва тромба и закупорки сосуда очень велик. Соответственно, прогноз для таких пациентов не очень благоприятный.
- Временной фактор. Исход ишемического инсульта также во многом будет зависеть от быстроты оказанной медицинской помощи и длительности реабилитации.
Остеохондроз поясничного отдела позвоночника симптомы и лечение
Основной процент летальных исходов приходится на первые два дня от начала заболевания, в последующие 30 дней умирает около четверти больных (в основном от развившихся осложнений). Оставшиеся в живых пациенты приобретают различные формы инвалидизации, которые однако могут сойти на нет при своевременно проведённой реабилитации.
Выживаемость больных после инфаркта мозга с каждым прожитым годом постепенно снижается: если в конце первого года заболевания выживают около 70% пациентов, то через 10 лет – не более 25%.
Последствия инсульта: как вернуться к нормальной жизни, профилактика
Дополнительное образование:
«Неотложная кардиология»
1990 – Рязанский медицинский институт имени академика И.П. Павлова
Контакты
Последствия инсульта представлены в виде остановки дыхания и сердца, мучительного кашля и прочих состояний. При этом возникают проблемы с работой разных внутренних органов. Икота при инсульте — частый признак недуга. Это заболевание опасно своими последствиями и осложнениями.
Медицинские показания
Что такое инсульт? Это резкое нарушение кровотока в головном мозге. К основным последствиям болезни относятся:
- оглушение либо полная потеря сознания;
- непроизвольное опорожнение;
- остановка дыхания;
- недержание мочи после инсульта;
- нарушение частоты, ритма и глубины дыхания;
- тахикардия, гипотония;
- остановка сердца;
- мучительный кашель после инсульта.
Доказано, что частота эпизодов недуга увеличивается с возрастом. К инсультам склонны лица с сидячим, малоподвижным образом жизни. У них стремительно развиваются глобальные либо фокальные нарушения работы мозга.
Патология сопровождается яркой симптоматикой:
- выраженная асимметрия лица;
- невнятная речь либо полное ее отсутствие;
- непонимание обращенной речи;
- резкое нарушение зрения;
- может развиться эпилептический приступ;
- парез либо паралич конечностей (зачастую односторонний);
- повышение тонуса поперечнополосатой мускулатуры.
Медики различают 2 подвида недуга: геморрагический и ишемический инсульты. В основе ишемии — закупорка мозговой артерии тромбом. Лица с атеросклерозом и гипертонией более подвержены к появлению недуга. Приступ откладывает значительный отпечаток на больного: в корне изменяется физическое и эмоциональное состояние, появляются поведенческие особенности.
Другая причина развития недуга — нарушение притока крови к определенным зонам из-за разрыва кровеносного сосуда. Это возникает из-за резких колебаний давления. Для организма даже инсульт средней степени — сильный стресс, сокрушительный удар по нервной системе.
Человек теряет контроль над своим телом. Это провоцирует сильную злобу, раздражение, плаксивость, агрессию. Поэтому часто забота близких вызывает сильное возмущение. Их помощь воспринимается в штыки. Повышенная возбудимость ухудшает процесс восстановления организма.
Патогенез недуга
Для полноценной работы мозга требуется постоянное поступление кислорода. Для сравнения: масса органа составляет 2% от общего веса организма.
Для работы органа требуется более 20% кислорода и 17% глюкозы от всего поступления. Мозг не приспособлен резервировать кислород.
Поэтому даже незначительная ишемия длительностью более 5 минут провоцирует необратимые повреждения нейронов. Восстановление таких структур невозможно.
В остром периоде недуга появляются обширные зоны повреждения. При этом возникает обширная отечность, что усугубляет течение болезни, удлиняя процесс восстановления. Через несколько недель наблюдается затихание процесса. Зона повреждения уменьшается. После инсульта отмечают значительную утрату и нарушение многих функций организма.
Это связано с повреждением клеток мозга — нейронов. Они теряют проводимость, способность правильно функционировать. Человек перестает координировать свои движения, мысли, начинает плохо разговаривать.
Из-за серьезных сбоев затрудняется восстановление организма после приступа. Гибель нейронов спровоцирована дефицитом крови и кислорода.
Ученые доказали, что в основе ишемического или геморрагического инсульта находится повреждение сосудов и нарушение в них кровотока.
Апоплексия значительно нарушает когнитивные функции человека. Первоначально поражается память, возникает полная либо частичная ее потеря. Пациент не может вспомнить свое имя и близких людей. Память сходна с осколками сосуда, пациент не в силах их собрать в единую картину.
Инсульт вызывает значительные функциональные нарушения, структурные изменения в головном мозге. Поэтому недуг сопровождается снижением либо полным отсутствием зрения.
Резкое, внезапное ухудшение зрения является предвестником апоплексии. Данный симптом возникает, если кровоток прервался хотя бы на минуту.
Поэтому проблемы со зрением и болезненность в голове — самые ранние проявления приступа.
Клиника недуга
Патология средней тяжести с сопутствующей эмболией либо тромбозом вызывает полную потерю зрения. Рецидивирующая легкая ишемия вызывает кратковременные проблемы. Поэтому восстановление зрения зависит от тяжести течения и обширности поражения.
К самым частым последствиям инсульта относят параличи и парезы. Они могут возникнуть в любом участке тела. Все зависит от локализации зоны повреждения.
При поражении левой доли отмечают парализацию всей правой стороны тела либо ее части. Кто-то глохнет, слепнет, перестает двигаться и говорить. Некоторые пациенты сохраняют коммуникативные функции, но не двигаются.
Остальные имеют одновременно все негативные последствия недуга.
По статистике, более половины лиц с инсультом его не переживают. Пациенты, которые его переносят, остаются инвалидами. Смертельно опасное состояние — это кровоизлияние в правое полушарие. Поражение левой доли считается более благоприятным и имеет легкое, быстрое восстановление.
Правостороннее нарушение кровотока в мозге
При инсульте осложнения появляются не всегда. Все зависит от величины нарушения и подвида самого поражения. При обширных правосторонних поражениях возникают проблемы с движением: стойкие парезы, паралич, нарушения чувствительности и мышечного тонуса.
Кровоизлияние в правое полушарие вызывает левосторонний гемипарез. При этом возникает стойкое нарушение мышечного тонуса спастического типа. В результате формируются контрактуры, нарушается чувствительность и движение глаз (голова и глаза повернуты влево).
Во время приступа асфиксии применяется трахеостома.
Геморрагический внутримозговой инсульт, или субарахноидальное кровоизлияние, характеризуется общемозговой клиникой. Ярко выражены менингеальные признаки с эпизодами потери сознания, мозговой комой. Нередко имеют место сильная болезненность в голове, приступы головокружения, шаткость походки, падения.
Последствия правостороннего геморрагического инсульта:
- левосторонний гемипарез;
- спазмирование мышц;
- нарушение чувствительности;
- значительные кружения в голове;
- вестибулярные нарушения;
- слепота;
- выраженное снижение остроты зрения;
- игнорирование левого полупространства;
- левосторонняя диплопия;
- центральный болевой синдром;
- нейропсихические расстройства;
- стойкие нарушения сна;
- проблемы с глотанием, иногда западает язык.
Восстановление после перенесенного геморрагического инсульта несколько затруднено. Такие пациенты парализованы, имеют пролежни, септические недуги (пневмонии, поражение мочеполового тракта).
Наблюдаются сложные артропатии, спастические контрактуры, бывает гидроцефалия. Подобные состояния удлиняют исцеление больного, провоцируют депрессии, хронические стрессы.
Это может вызвать рецидивы недуга.
К чему приводит ишемия?
Ишемический инсульт развивается более медленно, с незначительным нарастанием и последующим регрессом признаков. При таком виде инсульта без парализации возможно быстрое исцеление и возвращение к полноценной жизни.
Более тяжелые случаи заболевания оставляют после себя грозные осложнения:
- парезы, параличи левой половины тела (может западать язык);
- нарушения мочеиспускания после инсульта;
- нарушение восприятия и ощущения;
- потеря памяти на текущие события;
- игнорирование левой половины пространства;
- когнитивные расстройства;
- нарушения эмоционально-волевого плана.
После ишемического инсульта правого полушария имеют место патологические синдромы с появлением депрессивных состояний, нарушений поведения. Больные становятся развязанными, расторможенными, не чувствуют такт и меру.
Им свойственная некая дурашливость, склонность к плоским шуткам. Присутствие подобных расстройств эмоционально-волевой сферы значительно удлиняют и утяжеляют исцеление.
Пациенты не воспринимают реальность объективно, поэтому требуют консультации психиатра.
Перинатальные состояния
Цереброваскулярная патология, включая кровоизлияние, поражает деток перинатального возраста. У более старших детей и подростков недуг диагностируется реже. Церебральные инсульты развиваются при сосудистых мальформациях, аневризмах мозга. Спровоцировать кровоизлияние могут васкулиты, различные ангиопатии, тяжелые поражения сердца и сосудов (пороки, аритмии, блокады, эндокардиты).
Доказано: перинатальное кровоизлияние возникает при травматическом поражении черепа. Оно развивается на фоне следующих явлений:
- несоответствие размеров плода и родового канала;
- стремительная родовая деятельность;
- выраженная ригидность шейки матки;
- использование вакуумного экстрактора.
Важным предрасполагающим фактором развития недуга считают недоношенность. Несформированный череп излишне податлив и мягок, поэтому увеличивает риск инсульта. Какие последствия перинатальных инсультов правого полушария?
Клиника внутрижелудочковых инсультов имеет несколько вариантов течения.
Осложнения и последствия инсульта головного мозга зависят от массивности кровоизлияния, степени гидроцефалии, выраженности очаговых нарушений и тяжести сопутствующей патологии.
Нередко после перинатальных инсультов имеет место детский церебральный паралич различной тяжести, расстройства зрения (страбизм, амблиопия) и когнитивных функций.
Осложнения после инсульта ишемического генеза обусловлены синдромом «гипоксии-ишемии». Развиваются двигательные нарушения, некоторая мозговая дисфункция, умственная отсталость. Все чаще после ишемии у деток наблюдают единичный эпилептический припадок.
Последствия старческого недуга
Преклонный возраст осложняет течение и последствия инсульта, усугубляясь выраженной цереброваскулярной патологией, прогрессированием энцефалопатии. Поэтому мозг после инсульта не способен полноценно работать: нарушается память, падает интеллект.
Ишемическая форма недуга приводит к когнитивным нарушениям. Нередко развивается эпилепсия после инсульта. Первичные признаки приступа наблюдаются уже через неделю после инсульта. Отличие неврологического проявления заключается в отсутствии видимого фактора-катализатора. Эпилепсия возникает неожиданно.
В период реабилитации эпилепсия возникает из-за корковой атрофии либо кисты, которая оказывает раздражающее влияние на поврежденные ткани и здоровье пациента. Поздняя эпилепсия после приступа может возникнуть и через несколько месяцев (на фоне появления тканевого рубца).
Это существенно осложняет реабилитацию пациентов преклонного возраста. Обширный инсульт и его последствия в преклонном возрасте связаны с неврологическим дефицитом и нарушениями движения. При этом могут отказывать органы.
Изредка формируется форма «таламического» синдрома, развивается нарушение зрения. Состояние опасное, так как существует риск появления мочевой недостаточности, отека головного мозга с развитием дислокационно-стволового синдрома либо гидроцефалии. Возникает водянка.
Инсульт имеет характерные признаки, по которым можно определить зону и обширность повреждения: лакунарный, стволовой либо спинальный процесс. Проблемы с моторикой и координацией в пространстве указывают на поражение мозжечка. Но часто спинальный вариант недуга имеет сходную клинику.
Обычно поражается сторона, противоположная мозговой зоне нарушения: отказывают конечности, мышцы лица, появляется дизартрия. При спинальном инсульте повреждаются участки спинного мозга. В этом случае пациента парализует полностью. Часто имеет место периферийная невропатия: отсутствует температурная чувствительность, искажен вкус.
Часто появляется парестезия — приступ покалываний либо онемений конечностей. Проблемы с уродинамикой — яркое проявление последствий лакунарного инфаркта. Пациент не регулирует почечный и кишечный ритм: не контролирует мочеиспускание и дефекацию.
Афазия — утрата способности говорить и адекватно воспринимать речь. Интенсивность симптома напрямую зависит от тяжести состояния. Летальные исходы — самые печальные последствия кровоизлияния в мозг. Они наступают при тяжелых формах либо при отсутствии своевременной медицинской помощи.
Рекомендации врачей
Инсульт — заболевание, требующее комплексного лечения. Но это только первый этап терапии. На втором этапе важно провести правильную и адекватную реабилитацию. Это довольно сложная программа с привлечением различных специалистов. Обязательно участие в процессе и самого больного.
Важно убедить пациента в действенности терапии и в скором исцелении от недуга. Методы физиотерапии улучшают поступление медикаментов в головной мозг, а мануальная терапия восстанавливает чувствительность и работоспособность мышц.
Официальная терапия советует на фоне медикаментозного лечения прибегать к услугам грамотного психолога. Многие пациенты в надежде быстро и легко исцелиться обращаются к нетрадиционным методикам лечения. Инсульт — тяжелое заболевание, которое нельзя лечить самостоятельно. В противном случае можно осложнить его течение (отказали почки) либо спровоцировать смерть.
Источник: https://CardioPlanet.ru/zabolevaniya/insult/posledstviya-insulta
Реабилитация после ишемического инсульта
Восстановительные мероприятия после перенесённого инсульта рассчитаны на длительный срок.
Основной принцип – постепенное усложнение и увеличение нагрузки на организм пациента, используя щадящие лечебные режимы:
- строгий постельный режим – в самом начале развития патологического состояния больному противопоказаны резкие движения и перемещения, но в уходе за ним медицинский персонал использует средства, направленные на профилактику пролежней, обтирания, переворачивания, элементы дыхательной гимнастики;
- умеренно расширенный постельный режим – пациенту разрешается минимальная двигательная активность (самостоятельные переворачивания, принятие сидячего положения, самостоятельный приём пищи);
- палатный режим – самостоятельное или с помощью медицинского персонала перемещение в пределах палаты, использование специальных средств реабилитации (ходунков), постепенный переход к самообслуживанию;
- свободный режим.
Реабилитация, через которую люди проходят после инсульта, состоит из нескольких этапов и начинается в отделении, куда пациент был госпитализирован (как правило, это отделение неврологии).
По окончании острого периода – перевод в реабилитационное отделение больницы или специализированного санатория. Далее подключается амбулаторное наблюдение в поликлинике по месту жительства.
Реабилитационные мероприятия после перенесённого инфаркта мозга включают в себя:
- лечебную гимнастику (ЛФК) и массаж;
- физиотерапевтические процедуры;
- приём лекарственных препаратов, назначенных врачом;
- диетическое питание;
- соблюдение режима дня.
Многие восстановительные мероприятия могут проводиться на дому.
Что делать, чтобы избавиться от слабости
Для медикаментозной терапии астенического синдрома пациентам, перенесшим инсульт, назначают витаминные комплексы (Нейрорубин, Неуробекс), средства для улучшения обменных процессов в нейронах мозга (Фенотропил, Глицин, Билобил) психостимуляторы (Энерион, Когнифен, Энтроп).
Также важно обеспечить нормальную продолжительность ночного сна. Для этого:
- комната, в которой находится больной, должна быть хорошо проветрена и затемнена;
- положение пациента в постели – на здоровом боку или на спине;
- врач может назначить мелатонин для того, чтобы восстановить нормальный биоритм;
- принимают натуральные снотворные средства (валериана, пустырник, пион), рецептурные лекарства (Донормил, Сонован);
- перед сном можно выпить теплое молоко с медом;
- используется расслабляющая дыхательная гимнастика, в которой выдох должен быть длиннее вдоха (оптимально соотношение 1:2), дышать нужно только через нос, без участия грудных мышц (животом).
Днем нужно приложить усилия для активизации больного:
- лечебная гимнастика, массаж;
- занятия для восстановления речи, памяти;
- умывание прохладной водой, гигиенические процедуры;
- прослушивание музыки или аудиокниг;
- частое питание дробными порциями, еда должна быть не горячей;
- пробуждающее дыхание – плавный вдох и резкий выдох.
Смотрите на видео о дыхательной гимнастике:
Лечение ишемического инсульта
В лечении инсульта наиболее важными для возможности восстановления утраченных способностей мозга являются первые 3 часа с момента возникновения симптомов.
В условиях стационара после проведённой диагностики состояния больного возможно проведение тромболитической терапии, суть которой сводится во внутривенном введении специальных препаратов, способных растворять тромбы.
Однако по истечении 4,5 часов от начала патологического состояния такой способ лечения теряет свою эффективность и не назначается.
Ещё до госпитализации врачами скорой помощи пациенту проводится так называемая базисная терапия, направленная на стабилизацию состояния больного (нормализацию сердечно-сосудистой и дыхательной систем).
Базисная терапия включает в себя:
- поддержание водно-электролитного баланса,
- нормализация тканевого метаболизма,
- контроль температуры тела и артериального давления,
- наблюдение за сердечными сокращениями.
При наличии сопутствующих заболеваний сердечно-сосудистой системы могут быть назначены:
- ангиопротекторы,
- антикоагулянты,
- сердечные гликозиды,
- антиоксиданты,
- и другие средства.
Специфическое лечение при перенесённом инсульте состоит в восстановлении нарушенного кровообращения в очаге поражения (тромболитическая терапия) и профилактике нового тромбообразования (антикоагулянтная терапия).
Лечебный эффект достигается за счёт приёма лекарственных препаратов и хирургических методов лечения (по жизненным показаниям).
Лечение
После постановки диагноза и определения типа психических нарушений врач обязан в первую очередь выписать препараты, улучшающие мозговое кровообращение. К ним относят «Винпоцетин», «Сермион», «Фенилин».
При вероятности развития тромбов необходимо применение антикоагулянтов, например, аспирина с постоянным контролем МНО. Рекомендуются для лечения такие ноотропы, как «Пирацетам», «Аминалон», «Пантогам».
В случае эксплозивных психопатий необходима терапия снотворными, противотревожными препаратами, седативными медикаментами: «Валокордин», бромиды, таблетки на основе пустырника, зверобоя и валерианы.
При астениях и апатиях хороший эффект оказывают адаптогены: женьшень, элеутерококк, радиола розовая, лимонник. В некоторых странах применяют нагрузочные дозы витаминов группы В.
Лечение слабоумия включает в себя не только применение медикаментов, но еще и психотерапию. Нужно разговаривать с пациентом, выслушивать его личные переживания, успокаивать, подбадривать, объяснять что к чему. Применяются психотерапевтические методы, включающие аутогенную тренировку, гипноз, психоанализ.
Питание больных после инсульта
Специальная диета после перенесённого инсульта требует: ограничения потребления соли и сахара, отказ от острой, жирной и жареной пищи, различных копчёностей, солений и маринадов. Основная цель – способствовать восстановлению организма и не допускать новых приступов болезни.
Питание должно быть частым (не менее 5-6 раз в день), но маленькими порциями. В рацион рекомендуется включить свежие овощи и фрукты, богатые клетчаткой, крупы, кисломолочные продукты и нежирные сорта мяса и рыбы.
Первые блюда лучше всего делать вегетарианскими и не слишком густыми. Большую пользу могут принести продукты с повышенным содержанием калия (курага, бананы, цитрусовые) и способные выводить из организма свободные радикалы (черника, клюква).
Больным после инсульта нежелательно употреблять много жидкости во избежание образования отёков. Как правило, врачи рекомендуют выпивать не более одного литра жидкости в день.
Первая помощь
Именно оказание первой помощи позволяет избегать опасных осложнений инсульта. По этой причине крайне важно помочь человеку, чтобы можно было привести в норму его самочувствие. Если пациент находится в сознании, тогда потребуется сделать так, чтобы его голова находилась немного выше тела. Это позволит снизить давление на головной мозг. По возможности не нужно передвигать человека до тех пор, пока не приедут врачи, чтобы не усугубить ситуацию.
Нельзя давать пациенту ни пишу, ни еду, особенно если он сам этого не хочет. Дело в том, что могла нарушиться функция глотания, из-за чего еда или вода попадут в дыхательные пути. Из-за этого может наступить летальный исход, поэтому не стоит принимать подобные меры. Инсульт и его последствия должны лечить только медицинские специалисты.
До тех пор, пока не приедет скорая, не следует давать человеку какие-либо препараты. Они могут только больше навредить человеку, поэтому обязательно нужно воздержаться от применения лекарств. Можно разве что обеспечить прямой доступ свежего воздуха, для этого потребуется убрать лишнюю одежду, которая мешает нормально дышать. Также следует открыть окно, если пациент находится в помещении.
Если в ротовой полости имеются выделения или объекты, то их обязательно нужно убрать. Речь идёт о жвачке, еде, слизи, крови и других вещах. Если этого не сделать, тогда человек может задохнуться.
Когда человек находится без сознания, но при этом душит, его потребуется обязательно перевернуть на бок. Важно, чтобы голова лежала на руке и была немного наклонена вперёд. Ногу следует согнуть в колене так, чтобы человек не могу перевернуться. Если появятся рвотные массы, то, будучи на боку, человек ими не захлебнётся.
В той ситуации, когда человек без сознания, и при этом дыхание отсутствует, его следует перевернуть на спину. После этого нужно выполнить дыхание и сделать массаж сердца, если отсутствует пульс. Манипуляции нужно проводить до тех пор, пока человек не начнёт дышать. Либо нужно выполнять действия до приезда бригады скорой помощи. При этом важно выполнять данные действия только в той ситуации, если человек умеет их делать.