Вы просматриваете раздел Ишемический инсульт, расположенный в большом разделе Инсульт Подраздел: Геморрагический инсульт
В медицине различают два вида инсульта – ишемический и геморрагический.
В этой статье мы поговорим об ишемической атаке.
Изучением этого заболевания занимается раздел медицины неврология.
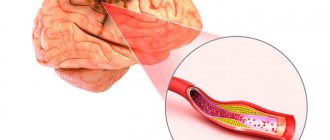
Определение ишемического инсульта головного мозга – это состояние, при котором мозговой кровоток уменьшается либо прекращается, что провоцирует инфаркт мозга.
Основной причиной, вызывающей болезнь, становится атеросклероз, при котором поражены сосуды, обеспечивающие кровоснабжение головного мозга. Нередко атеросклероз сочетается с гипертонией. При остром ишемическом инсульте требуется срочная госпитализация, адекватная диагностика и лечение.
Описание
Инсульт — острое нарушение мозгового кровообращения, характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой и/или общемозговой неврологической симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии. Сосудистые заболевания мозга занимают второе место в структуре смертности от заболеваний системы кровообращения после ишемической болезни сердца. Чаще возникает у пожилых.
I63.9 Инфаркт мозга неуточненный
Описание болезни
Инсульт по ишемическому типу наступает из-за препятствий, возникающих в сосудах, по которым кровь питает мозг. Такими препятствиями могут быть жировые отложения, тромбы. В основе заболевания – 3 патологии, связанные с расстройством кровообращения – ишемия, инсульт, инфаркт.
Справка: ишемией называют недостаточность кровоснабжения на участке ткани, органа, а инсультом – гибель мозговой ткани из-за нарушенного кровотока вследствие ишемии либо разрыва сосудов.
Классификация
Инсульты делятся на 2 большие группы: ишемические и геморрагические. В зависимости от этиологии первые могут быть кардиоэмболическими (окклюзия обусловлена образовавшимся в сердце тромбом), атеротромботическими (окклюзия вызвана элементами атеросклеротической бляшки) и гемодинамическими (вызванными сосудистым спазмом). Кроме того, выделяют лакунарный инфаркт мозга, вызванный закупоркой церебральной артерии небольшого калибра, и малый инсульт с полным регрессом возникшей неврологической симптоматики в период до 21 дня с момента сосудистой катастрофы. Геморрагический инсульт классифицируют на паренхиматозное кровоизлияние (кровотечение в вещество головного мозга), субарахноидальное кровоизлияние (кровотечение в подпаутинное пространство церебральных оболочек), кровоизлияние в желудочки головного мозга и смешанное (паренхиматозно-вентрикулярное, субарахноидально-паренхиматозное). Наиболее тяжелое течение имеет геморрагический инсульт с прорывом крови в желудочки.
ИНСУЛЬТ ИШЕМИЧЕСКИЙ
ИНСУЛЬТ ИШЕМИЧЕСКИЙ мед.
Ишемический инсульт — инсульт, обусловленный прекращением или значительным уменьшением кровоснабжения участка мозга.
Этиология
В основе — тромбоз и эмболия
• Кардиогенный эмбол. Самая частая причина эмболического инсульта — фибрилляция предсердий
• Острая стадия ИМ, дилатационная кардиомиопатия, протез сердечного клапана, инфекционный и небактериальный тромбоэндокардит, миксома левого предсердия, аневризма межпредсердной перегородки, пролапс митрального клапана
• Дефект межпредсердной перегородки предрасполагает к развитию парадоксальной эмболии, особенно при венозных тромбозах
• Атеросклероз аорты и сонных артерий
• Злоупотребление наркотическими препаратами
• Состояния, сопровождаемые повышенной свёртываемостью крови
• Васкулиты
• Инфекционные поражения ЦНС, включая состояния, связанные с ВИЧ-инфекцией
• Нарушение метаболизма гомоцистеина
• Семейная патология (например, нейрофиброматоз и болезнь Хиппе-ля-Линдау).
Клиническая картина
В зависимости от того, насколько долго сохраняется неврологический дефект, выделяют преходящую ишемию мозга, или транзиторные ишемические атаки (полное восстановление в течение 24 ч), малый инсульт (полное восстановление в течение 1 нед) и завершившийся инсульт (дефицит сохраняется более 1 нед).
• При эмболиях неврологические расстройства обычно развиваются внезапно и сразу достигают максимальной выраженности; инсульту могут предшествовать приступы преходящей ишемии мозга.
• При тромботических инсультах неврологическая симптоматика обычно нарастает постепенно или ступенчато (в виде серии острых эпизодов) в течение нескольких часов или суток (прогрессирующий инсульт); возможны периодические улучшения и ухудшения состояния.
• Нарушение кровообращения во всём бассейне средней мозговой артерии — контралатеральная гемиплегия и гемианестезия, контралатеральная гомонимная гемианопсия с контралатеральным парезом взора, моторная афазия (афазия Брака), сенсорная афазия (Вёрнике).
• Окклюзия передней мозговой артерии — паралич контралатеральной ноги, контралатеральный хватательный рефлекс, спастичность с непроизвольным противодействием пассивным движениям, абулия, абазия, персеверации и недержание мочи.
• Нарушение кровотока в задней мозговой артерии — сочетание контралатеральной гомонимной гемианопсии, амнезии, дислексии, цветовой амнестической афазии, лёгкого контралатерального гемипареза, контралатеральной гемианестезии; поражение одноимённого глазодвигательного нерва, контралатеральные непроизвольные движения, контралатеральная гемиплегия или атаксия.
• Окклюзия ветвей базилярной артерии — атаксия, парез взора на одноимённой стороне, гемиплегия и гемианестезия на противоположной, межъядерная офтальмоплегия, нистагм, головокружение, тошнота и рвота, шум в ушах и снижение слуха вплоть до его потери.
• Признаки кардиогенного эмболического инсульта
• Острое начало
• Патологическое состояние сердца, предрасполагающее к эмболии
• Инсульты в различных сосудистых бассейнах, геморрагические инфаркты, системная эмболия
• Отсутствие других патологических состояний, вызывающих инсульт
• Выявляемая ангиографически (потенциально транзиторная) окклюзия сосудов при отсутствии выраженной церебральной васкулопатии.
Методы исследования
Лечение:
Тактика ведения
• Необходимо проведение экстренной терапии, т.к. пациентов часто доставляют в коматозном состоянии. Основной фактор, влияющий на прогноз заболевания, -сроки начала лечения
• Обеспечение проходимости дыхательных путей, ИВЛ
• Инфузионная терапия
• Введение глюкокортикоидов может быть опасным
• Необходима коррекция сопутствующей сердечной и дыхательной недостаточности
• Противопоказаны барбитураты и седативные средства в связи с возможным угнетением дыхательного центра
• Тромболитические средства
• Целесообразность назначения антикоагулянтов зависит от срока заболевания
• Как можно раньше необходимо начинать дыхательную гимнастику, лечебную физкультуру (упражнения для парализованных конечностей).
Лекарственная терапия
• Тромболитические средства: стрептокиназа — на ранних сроках ишемического инсульта.
• Антикоагулянты
• Гепарин. Наиболее целесообразно назначение в ранние сроки заболевания. При развившейся клинической картине неврологического дефицита на фоне артериальной гипертёнзии, гепарин назначать не рекомендуют, т.к. он повышает вероятность кровоизлияний в головной мозг и другие органы. Назначают для профилактики повторной кардиогенной эмболии
• Непрямые антикоагулянты (например, нео-дикумарин).
• Антиагреганты
• Аспирин (ацетилсалициловая кислота)
• Для уменьшения отёка мозга — маннитол, глицерин.
• Симптоматическая терапия.
Хирургическое лечение
Каротидная эндартерэктомия при выраженном (70% и более) клинически проявляющемся стенозе сонных артерий. В настоящее время при бессимптомном течении заболевания доминирует тенденция к консервативному лечению.
Прогноз
• 20% пациентов погибают в стационаре, смертность увеличивается с возрастом
• Прогноз неблагоприятен при наличии в клинической картине эпизодов угнетения сознания, психической
дезориентации, афазии и стволовых нарушений
• Скорость и степень восстановления неврологических функций зависят от возраста пациента, наличия сопутствующих заболеваний, а также от локализации и размера поражённой области
• Полное восстановление функций происходит редко, однако чем раньше начинают лечение, тем лучше прогноз
• Наиболее активно восстановление функций идёт в первые 6 мес; после этого срока дальнейшего восстановления обычно не происходит. См. также Инсульт. Инсульт геморрагический. Инсульт лакунарный. Реабилитация после инсульта
Симптомы
К инсультам относят инфаркт мозга, кровоизлияние в мозг и субарахноидальное кровоизлияние, имеющие этиопатогенетические и клинические различия. С учётом времени регрессии неврологического дефицита, особо выделяют преходящие нарушения мозгового кровообращения (неврологический дефицит регрессирует в течение 24 часов, в отличие от собственно инсульта) и малый инсульт (неврологический дефицит регрессирует в течение трёх недель после начала заболевания). Клиника инсульта складывается из общемозговых, менингеальных (оболочечных) и очаговых симптомов. Характерна острая манифестация и быстрое прогрессирование клиники. Обычно ишемический инсульт имеет более медленное развитие, чем геморрагический. На первый план с начала заболевания выходят очаговые проявления, общемозговые симптомы, как правило, слабо или умеренно выражены, менингеальные — зачастую отсутствуют. Геморрагический инсульт развивается более стремительно, дебютирует общемозговыми проявлениями, на фоне которых появляется и прогрессивно нарастает очаговая симптоматика. В случае субарахноидального кровоизлияния типичен менингеальный симптомокомплекс. Общемозговые симптомы представлены головной болью, рвотой и тошнотой, расстройством сознания (оглушенность, сопор, кома). Примерно у 1 из 10 пациентов с геморрагическим инсультом наблюдается эпиприступ. Нарастание отека головного мозга или объема излившейся при геморрагическом инсульте крови приводит к резкой внутричерепной гипертензии, масс-эффекту и угрожает развитием дислокационного синдрома со сдавлением мозгового ствола. Очаговые проявления зависят от местоположения инсульта. При инсульте в бассейне сонных артерий возникает центральный гемипарез/гемиплегия — снижение/полная утрата мышечной силы конечностей одной стороны тела, сопровождающееся повышением мышечного тонуса и появлением патологических стопных знаков. В ипсилатеральной конечностям половине лица развивается парез мимических мышц, что проявляется перекосом лица, опущением уголка рта, сглаживанием носогубной складки, логофтальмом; при попытке улыбнуться или поднять брови пораженная сторона лица отстает от здоровой или вовсе остается неподвижной. Указанные двигательные изменения происходят в конечностях и половине лица контрлатеральной очагу поражения стороны. В этих же конечностях снижается/выпадает чувствительность. Возможна гомонимная гемианопсия — выпадение одноименных половин зрительных полей обоих глаз. В ряде случаев отмечаются фотопсии и зрительные галлюцинации. Зачастую наблюдается афазия, апраксия, снижение критики, зрительно-пространственная агнозия. При инсульте в вертебробазилярном бассейне отмечается головокружение, вестибулярная атаксия, диплопия, дефекты зрительных полей, дизартрия, мозжечковая атаксия, расстройства слуха, глазодвигательные нарушения, дисфагия. Достаточно часто появляются альтернирующие синдромы — сочетание ипсилатерального инсульту периферического пареза черепно-мозговых нервов и контрлатерального центрального гемипареза. При лакунарном инсульте гемипарез или гемигипестезия могут наблюдаться изолированно.
Клиника
Симптоматика ишемического инсульта обычно проявляется резко, буквально за считанные секунды, минуты. Редко признаки появляются постепенно в течение пары часов либо дней. Клиническая картина зависит от локализации повреждения мозга.
Это может быть слепота на один глаз, слабость или паралич конечности, непонимание речи окружающих, неспособность говорить.
Также может двоиться в глазах, возникает слабость тела, дезориентация в пространстве на фоне головокружения.
Важно! Если возникли перечисленные выше симптомы, нужно сразу вызывать неотложку – чем раньше будет оказана помощь, тем благоприятнее прогноз.
Течение и стадии
В течении инсульта выделяют несколько этапов: острейший период (первые 3-5 сут. ), острый период (первый месяц), восстановительный период: ранний — до 6 мес. И поздний — от 6 до 24 мес. Неврологические симптомы, не подвергшиеся регрессу в течение 24 мес. С начала инсульта являются резидуальными (стойко сохранившимися). Если симптомы инсульта полностью исчезают в период до 24 ч с момента начала его клинических проявлений, то речь идет не об инсульте, а о преходящем нарушении мозгового кровообращения (транзиторной ишемической атаке или гипертензивном церебральном кризе).
Причины
Наиболее распространенная причина инсульта – церебральный тромбоз, закупорка сгустком крови (тромбом) артерии, снабжающей головной мозг. Возникает такой сгусток (бляшка) чаще всего при атеросклерозе. Еще одна причина инсульта – кровоизлияние в мозг, внутреннее кровотечение в головном мозге. Артерия головного мозга, пораженная болезнью, может разорваться (лопнуть) и затопить кровью близлежащие ткани головного мозга. Клетки, питаемые этой артерией, оказываются не в состоянии получать кровь и кислород. Кровоизлияние же в мозг вероятнее всего происходит, когда у больного отмечается одновременно атеросклероз и высокое кровяное давление. Иными словами, причиной инсульта является повреждение нервных клеток,расположенных в головном мозге и контролирующих все функции человеческого организма. И такие повреждения, а точнее, гибель нервных клеток, наступаютвследствие острого нарушения кровообращения в том или ином отделе мозга, когда еговысокоактивные клетки вдруг перестают получать необходимое и достаточное для нихколичество крови. В результате кровь по сосудам не течет, клетки мозга гибнут, командк соответствующим мышцам не поступает, что в итоге приводит к параличам, расстройствам зрения, речи и других неврологических нарушениях.
Последствия и прогноз
После инсульта бывают разные осложнения, от незначительных до очень тяжелых.
Ниже перечислены наиболее распространенные последствия:
- психические расстройства. Речь о депрессии, страхе быть обузой, инвалидом. Пациент может стать пугливым или агрессивным, настроение резко меняется;
- нарушенная чувствительность лица, конечностей. Нервным волокнам нужно больше времени на восстановление чем двигательным мышцам;
- нарушение движений. Конечности могут до конца не вернуться к норме. Из-за этого возникают сложности при одевании, удерживании столовых приборов, при ходьбе (придется пользоваться палочкой);
- когнитивные нарушения. Последствия проявляются в виде забывчивости (свое имя, телефонные номера и адреса, детское поведение);
- нарушение речи. Пациент с трудом подбирает слова, иногда выражается бессвязно;
- нарушенное глотание. Человек давится твердой и жидкой пищей, что чревато аспирационной пневмонией, иногда – летальным исходом;
- нарушенная координация. Проявляется шаткой ходьбой, головокружением. Возможно падение вследствие резкого движения или поворота;
- эпилептический приступ. Встречается у 10% пациентов после инсульта.
Прогноз зависит от степени поражения мозговой ткани, вида инсульта, правильного лечения, возраста и сопутствующих болезней.
Лечение
При инсульте самыми дорогими являются первые минуты и часы заболевания, так как именно в это время медицинская помощь может быть наиболее эффективной. В первую очередь больного необходимо удобно уложить на кровать и расстегнуть затрудняющую дыхание одежду, дать достаточный приток свежего воздуха. Удалить изо рта протезы, рвотные массы. Голова, плечи должны лежать на подушке, чтобы не было сгибания шеи и ухудшения кровотока по позвоночным артериям. Больной при инсульте транспортабелен всегда лежа, только если это не кома 3-й стадии. Больные редко погибают непосредственно от инсульта, к инсульту чаще всего присоединяются пневмония и пролежни, что требует постоянного ухода, переворачивания со стороны на сторону, смены мокрого белья, кормления, очищения кишечника, вибромассажа грудной клетки.
Клиники для лечения с лучшими ценами
Цена
в 23 городах
| Подобранные клиники | Телефоны | Город (метро) | Рейтинг | Цена услуг |
| Ленинградская областная клиническая больница | +7(812) 655..показать+7(812) 655-89-27+7(812) 559-50-86+7(812) 670-55-82+7(812) 655-89-27 | Санкт-Петербург (м. Озерки) | — | 20132ք (90%*) |
| Дорожная клиническая больница ОАО «РЖД» | +7(812) 679..показать+7(812) 679-70-03 | Санкт-Петербург (м. Площадь Мужества) | — | 20420ք (90%*) |
| Военно-медицинская академия им. С.М.Кирова | +7(812) 292..показать+7(812) 292-34-35+7(812) 292-32-86 | Санкт-Петербург (м. Площадь Ленина) | — | 25230ք (90%*) |
| ФМИЦ им. В.А. Алмазова | +7(812) 702..показать+7(812) 702-37-06+7(812) 702-37-03+7(812) 702-51-91 | Санкт-Петербург (м. Удельная) | — | 25335ք (90%*) |
| СПГМУ им. И.П. Павлова | +7(812) 429..показать+7(812) 429-03-33+7(812) 429-03-31 | Санкт-Петербург (м. Петроградская) | — | 29800ք (90%*) |
| К+31 Петровские ворота | +7(495) 152..показать+7(495) 152-59-93+7(499) 116-77-31+7(499) 999-31-31 | Москва (м. Трубная) | — | 53900ք (90%*) |
| КБ №85 на Москворечье | +7(499) 782..показать+7(499) 782-85-85+7(926) 010-84-87+7(499) 324-70-15+7(499) 324-86-65 | Москва (м. Кантемировская) | — | 19310ք (80%*) |
| МЦ Здоровая Женщина на Иваньковском шоссе | +7(495) 488..показать+7(495) 488-32-56+7(499) 193-96-56+7(499) 520-83-16+7(499) 193-52-01+7(495) 942-40-43 | Москва (м. Щукинская) | — | 21050ք (80%*) |
| ДКБ им. Семашко | +7(499) 266..показать+7(499) 266-98-98 | Москва (м. Люблино) | — | 22205ք (80%*) |
| Клиника Семейная в Подольске | +7(499) 519..показатьЗапись +7(499) 519-35-81+7(499) 969-20-02+7(495) 662-58-85 | Подольск | рейтинг: 4.3 | 23400ք (80%*) |
| * — клиника оказывает не 100% из выбранных услуг. Подробнее при нажатии на цену. | ||||
Источник
Утратил силу — Архив
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ: Последствия инфаркта мозга (I69.3)
Общая информация
Краткое описание
Понятие «последствия» означает наличие определенных симптомов или состояний («остаточные явления»), отмечающихся спустя год или более со времени перенесенного острого цереброваскулярного заболевания.
Термин «инфаркт мозга» приобретает все большее распространение с широким применением методов нейровизуализации, позволяющих уточнить локализацию и размеры ишемического очага и предположить его природу. Однако по своему смыслу термин «инфаркт мозга» не вполне эквивалентен термину «ишемический инсульт». Ишемический инсульт – клиническое выражение инфаркта мозга, а инфаркт мозга – морфологический субстрат ишемического инсульта.
При учете ишемического инсульта применяется принцип двойного кодирования. Основным является код, определяющий характер ишемического инсульта (I63),
дополнительным кодом обозначается клинический синдром, указанный в рубрике G46 (Сосудистые мозговые синдромы при цереброваскулярных болезнях). Данная рубрика используется для дополнительного кодирования симптома очагового поражения головного мозга в случае нарушения мозгового кровообращения в участке, соответствующем зоне васкуляризации мозговой артерии. При формулировании диагноза ишемического инсульта следует по возможности указать его подтип, так как это в определенной степени определяет тактику последующего ведения пациента.
Код протокола: H-Т-038 «Последствия инфаркта мозга» Для стационаров терапевтического профиля Код (коды) по МКБ-10: I69.3 — Последствия инфаркта мозга
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Ишемический инсульт — Обзор информации
Ишемический инсульт — патологическое состояние, представляющее собой не отдельное и особое заболевание, а эпизод, развивающийся в рамках прогрессирующего общего или локального сосудистого поражения при различных заболеваниях сердечно-сосудистой системы. У больных с ишемическим инсультом обычно обнаруживают общее сосудистое заболевание: атеросклероз, артериальную гипертензию, заболевания сердца (ишемическую болезнь сердца, ревматический порок, нарушения ритма), сахарный диабет и другие формы патологии с поражением сосудов.
К инсультам относят острые нарушения мозгового кровообращения, характеризующиеся внезапным (в течение минут, реже часов) появлением очаговой неврологической и/или общемозговой симптоматики, сохраняющейся более 24 ч или приводящей к смерти больного в более короткий промежуток времени вследствие причины цереброваскулярного происхождения. При ишемическом инсульте причиной развития патологического состояния бывает острая фокальная ишемия мозга. Если неврологическая симптоматика регрессирует в течение первых 24 ч, патологическое состояние определяют как транзиторную ишемическую атаку и не относят к ишемическому инсульту. но вместе с последним относят к группе острых нарушений мозгового кровообращения по ишемическому типу.
Коды по МКБ-10:
- 163.0. Инфаркт мозга вследствие тромбоза прецеребральных артерий.
- 163.1. Инфаркт мозга вследствие эмболии прецеребральных артерий.
- 163.2. Инфаркт мозга вследствие неуточнённой закупорки или стеноза прецеребральных артерий.
- 163.3. Инфаркт мозга вследствие тромбоза мозговых артерий.
- 163.4. Инфаркт мозга вследствие эмболии мозговых сосудов.
- 163.5. Инфаркт мозга вследствие неуточнённой закупорки или стеноза мозговых артерий.
- 163.6. Инфаркт мозга вследствие тромбоза вен мозга, непиогенный.
- 163.8. Другой инфаркт мозга.
- 163.9. Инфаркт мозга неуточнённый.
- 164. Инсульт, неуточнённый как кровоизлияние или инфаркт.
Эпидемиология ишемического инсульта
Выделяют первичные (развитие у данного больного впервые в жизни) и вторичные (развитие у больного, ранее перенёсшего ишемический инсульт) случаи инсульта. Выделяют также смертельный и несмертельный ишемический инсульт. В качестве временного промежутка для подобных оценок в настоящее время принят острый период инсульта — 28 дней с момента появления неврологической симптоматики (ранее был 21 день). Повторное ухудшение и смерть в указанный промежуток времени рассматривают как первичный случай и смертельный ишемический инсульт. Если больной пережил острый период (более 28 дней), инсульт рассматривают как несмертельный, а при новом развитии ишемического инсульта последний определяют как повторный.
Причины ишемического инсульта
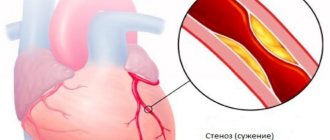
Причиной ишемического инсульта является снижение мозгового кровотока в результате поражений магистральных сосудов шеи и артерии головного мозга в виде стеноза и окклюзионных поражений.
Основные этиологические факторы, которые приводят к снижению кровотока:
- атеросклеротические и атеротромботические стенозы и окклюзии зкстракраниальных артерий шеи и больших артерий основания мозга;
- артерио-артериальная эмболия из тромботических наслоений на поверхности атеросклеротической бляшки или возникшая в результате ее распада, что приводит к окклюзии интракраниальных артерий атероматозными эмболами;
- кардиогенная эмболия (при наличии искусственных клапанов сердца, фибрилляции предсердий, дилатационной кардном иопатии, инфаркта миокарда и др.);
- гиалиноз мелких артерий, что приводит к развитию микроангиопатии и формированию лакунарного инфаркта мозга;
- расслоение стенок магистральных артерий шеи;
- гемореологические изменения крови (при васкулитах, коагулопатиях).
Значительно реже причиной нарушения проходимости сонных артерий становятся рубцовые травматические и внешние воспалительные поражения сосудов, фиброзно-мышечные дисплазии, а также патологические изгибы, петлеобразование сосудов.
Окклюзия позвоночных артерий в большинстве случаев наблюдается в месте от хождения их от подключичных артерий.
Кроме склеротического процесса причиной стеноза позвоночных артерий часто являются остеофиты, которые образуются при остеохондрозе шейного отдела позвоночника.
Стеноз и тромбоз передней и средней мозговых артерий возникают, как правило, па участке разветвления внутренней сонной артерии.
При поражении сосудов системы сонных артерий часто развивается инфаркт мозга, а в вертебро-базилярном бассейне — в основном транзиторные расстройства мозгового кровообращения.
Симптомы ишемического инсульта
Симптомы ишемического инсульта мозга зависят от локализации очага поражения, а выраженность и стойкость симптомов — от размеров и состояния коллатеральных систем. Особенности коллатерального кровообращения таковы, что могут возникать ситуации, когда при закупорке одной или далее нескольких магистральных сосудов нарушения функции мозга отсутствуют или минимальны, и напротив — при стенозе одного сосуда может формироваться очаг размягчения с последующим развитием стойкой симптоматики поражения головного мозга. Ишемический инсульт может произойти в любое время суток, однако чаще он возникает ночью, во время сна. Довольно часто наблюдается и постепенное развитие ишемического инсульта в основном с преобладанием очаговой симптоматики. В целом же проявления инсульта обусловлены расположением инфаркта мозга, что приводит к нарушению соответствующих функций мозга.
Диагностика ишемического инсульта
Больным с инсультом необходимо выполнить клинический анализ крови (включая количество тромбоцитов), биохимический анализ (содержание глюкозы, креатинина, мочевины, билирубина, общего белка, электролитов, КФК), коагулограмму (содержание фибриногена, активированное частичное тромбопластиновое время, международное нормализованное отношение), общий анализ мочи.
Лечение ишемического инсульта
Основные задачи проводимых лечебных мероприятий (медикаментозных, хирургических, реабилитационных) — восстановление нарушенных неврологических функций, профилактика осложнений и борьба с ними, вторичная профилактика повторных нарушений мозгового кровообращения.
Немедикаментозное лечение больных с инсультом включает мероприятия по уходу за больными, оценку и коррекцию функции глотания, профилактику и лечение инфекционных осложнений (пролежни, пневмония, инфекции мочевыводящих путей и др.).
Лечение ишемического инсульта наиболее эффективно в условиях специализированного сосудистого отделения с координированным мультидисциплинарным подходом к лечению больного. В структуре больницы, имеющей специализированное отделение для лечения больных с инсультом, необходимо наличие палаты (блока) интенсивной терапии с возможностью круглосуточного выполнения КТ, ЭКГ и рентгенографии органов грудной клетки, клинического и биохимического анализов крови, ультразвуковых сосудистых исследований.
Профилактика инсульта
Основная цель системы профилактики инсульта — снижение общей заболеваемости и уменьшение частоты летальных исходов. Мероприятия, направленные на первичную профилактику инсульта, базируются на популяционной социальной стратегии профилактики цереброваскулярных заболеваний на государственном уровне (массовая стратегия) и медицинской профилактике (стратегия высокого риска).
Массовая стратегия заключается в достижении позитивных изменений у каждого человека в общей популяции посредством воздействия на модифицируемые факторы риска. Стратегия высокого риска предусматривает раннее выявление больных из групп высокого риска по развитию инсульта (например, с артериальной гипертензией или гемодинамически значимым стенозом внутренней сонной артерии) с последующим проведением превентивного медикаментозного и (при необходимости) сосудистого хирургического лечения, позволяющего снизить заболеваемость инсультом на 50%. Профилактика инсульта должна быть индивидуальной и включать немедикаментозные мероприятия, целенаправленное медикаментозное или ангиохирургическое лечение.
Классификация
В настоящее время выделяют несколько основных подтипов ишемического инсульта:
— атеротромботичекий;
— эмболический (кардиоэмболический);
— гемодинамический;
— лакунарный инфаркт;
— ишемический инсульт по типу микроокклюзии.
Полное восстановление функций после перенесенного инсульта происходит редко, однако чем раньше начинают лечение, тем лучше прогноз. Наиболее активно восстановление функций идет в первые 6 месяцев.
Различают следующие этапы восстановительного лечения:
— ранний восстановительный период (до 3 мес.);
— поздний восстановительный период (до 1 года);
— компенсация остаточных нарушений двигательных функций (свыше года).
Спинальный инсульт
Спинальным инсультом называют редкую, но опасную патологию, при которой наблюдается сбой кровоснабжения в спинном мозге.
Если сравнивать с церебральным, то спинальный инсульт реже становится причиной летального исхода, но зачастую становится причиной тяжелой инвалидности. По частоте выявления среди других болезней спинальный инсульт диагностируется в 1% случаев.
Развитие патологии начинается с болей в поясничной области, хромоты, проблем с мочеиспусканием. Далее немеют конечности, теряется их чувствительность.
Виды по TOAST
В настоящее время общепризнанной классификацией патогенетических подтипов ишемического инсульта является классификация TOAST .
Выделяют пять типов ишемического инсульта: вследствие атеросклероза крупных артерий (атеротромбоэмболический), кардиоэмболический, вследствие окклюзии мелкого сосуда (лакунарный), инсульт другой установленной этиологии и инсульт неустановленной этиологии.
- Атеротромботический приступ. Провоцируется атеросклерозом средней или крупной артерии.
- Лакунарный. Возникает на фоне гипертонии, сахарного диабета, затрагивающих небольшие артерии.
- Кардиоэмболический. Становится следствием закупорки эмболом бассейна средней мозговой артерии (СМА).
- Ишемический инсульт, развивающийся вследствие редких причин – повышенной свертываемости крови, гематологических заболеваний, расслоения стенки артерии и др.;
- Неизвестного происхождения. Патология возникает по неустановленным причинам.
Диагностика
Диагностические критерии: — общемозговая симптоматика; — нарушения со стороны иннервации черепно-мозговых нервов; — двигательные и чувствительные расстройства;
— нарушения статики и координации движений; — когнитивные и мнестические расстройства нарушения речи и другие нарушения высших корковых функций.
Жалобы и анамнез: — головные боли; — головокружение; — шум в голове,; — нарушение сна;
— преходящая потеря мышечного тонуса; — двигательные и чувствительные расстройства;
— мнестические расстройства; — когнитивные расстройства; — нарушения речи и другие;
— нарушения высших корковых функций, различные парестезии, артропатии; — в анамнезе ишемический инсульт (атеротромботичекий, кардиоэмболический, гемодинамический, лакунарный инфаркт или ишемический инсульт по типу микроокклюзии).
Физикальное обследование: — общемозговая симптоматика; — нарушения со стороны иннервации черепно-мозговых нервов; — двигательные и чувствительные расстройства;
— нарушения статики и координации движений; — когнитивные и мнестические расстройства;
— нарушения высших корковых функций в том числе речевые расстройства.
Классификация по области поражения
Классификация инфаркта мозга учитывает и локализацию поражения. С учетом локализации различают следующие инсульты.
Правосторонний
Последствия затрагивают двигательные функции левой стороны тела, причем, с плохим прогнозом восстановления (иногда вплоть до паралича). Психоэмоциональные показатели остаются почти в норме;
Левосторонний
Страдает речь и психоэмоциональная сфера, а двигательные функции могут полностью восстановиться. После такого поражения больной может пользоваться только простыми фразами, отдельными словами, сложные не может составлять и воспринимать.
Мозжечковый
Следствием становится нарушенная координация движений, тошнота до рвоты, головокружение. Через 24 часа мозжечок давит на мозговой ствол, у человека немеют мышцы лица, часто начинается кома, нередко наступает летальный исход;
Обширный
Выявляется на фоне прекращения кровоснабжения большого участка мозговой ткани. Появляется отек, затем паралич с плохим прогнозом на восстановление.
Важно: несмотря на то, что чаще инсульт возникает у пожилых людей, есть риск возникновения состояния в любом возрасте.
Поэтому на первый план выходит профилактика, здоровый образ жизни.
Малый ишемический инсульт
Малый инсульт, или микроинсульт, характеризуется исчезновением симптомов патологии (парезов, нарушений речи и зрения) за 3 недели.
После этого срока человек может вернуться к обычному образу жизни.
Причины состояния – те же, что при обычном инсульте – бляшки атеросклероза, тромбы в сосудах, кровоизлияния. Важно не игнорировать малый инсульт, поскольку он сигнализирует о проблемах с сосудами головного мозга. Если не предпринять меры, в дальнейшем можно ожидать настоящий инсульт с последствиями, описанными выше.
Дифференцировать микроинсульт от гипертонического криза можно по онемению конечности, ощущению мурашек, нечеткости речи. Такие симптомы не будут выявляться при гипертоническом кризе. Если описанные выше симптомы в течение 21 дня проходят, можно уверенно говорить, что человек перенес малый ишемический инсульт.
У детей
Острое нарушение кровоснабжения мозга у ребенка приводит к инсульту. Предвестники и симптомы патологии у детей отличаются от аналогичных признаков у взрослых. Заподозрить проблему можно по косоглазию, быстрым движениям глазами, нестабильности температуры тела, судорогам, тремору конечностей, гипо- или гипертонусу мышц.
Лечение
Тактика лечения направлена на: — восстановление утраченных функций; — коррекцию основного сосудистого заболевания; — профилактику повторных церебральных дисгемий;
— восстановление количественных и качественных показателей мозгового кровотока.
Основные принципы реабилитации
Основными принципами реабилитации являются: — раннее начало реабилитации; — ее длительность и систематичность; — этапность; — комплексность; — активное участие больного.
Длительность реабилитации определяется сроками восстановления нарушенных функций: максимальное улучшение двигательных функций отмечается в первые 6 месяцев, бытовых навыков и трудоспособности — в течение 1 года, речевых функций – на протяжении 2-3 лет с момента развития ОНМК.
1. Улучшение перфузии — направлено на коррекцию основного сосудистого заболевания, профилактику повторных церебральных дисгемий, восстановление количественных и качественных показателей мозгового кровотока.
Для улучшения перфузии необходимо решить вопрос назначения препаратов:
1.1 Тромбоцитарные и/или эритроцитарные антиагреганты:
— ацетилсалициловая кислота 75-150 мг в сутки, длительно (тромбо АСС или кардиомагнил, таблетки 75 мг, таблетки форте покрытые оболочкой 150 мг);
— клопидогрель по 75 мг ежедневно;
— дипиридамол по 25 мг – 3 раза /сутки;
— тиклопидин 250 мг – 3 раза /сутки;
— низкомолекулярные декстраны: трентал, реополиглюкин.
1.2 Непрямые антикоагулянты: варфарин — при последствиях кардиоэмболического инсульта, при аритмиях в дозах, обеспечивающих необходимый уровень МНО.
2. Нейротрофическая медикаментозная терапия направлена на нормализацию нарушенных функций головного мозга, особенно показана при нарушениях речи, когнитивных расстройствах, сниженной психической и двигательной активности:
— цитиколин по 1000 мг внутривенно капельно на физ.растворе 1- 2 раза в сутки, в течение двух недель; затем раствор для приема внутрь по 200 мг (2 мл) 3 раза в день в течение 6-8 недель;
— винпоцитин 10 мг – 3 раза/сутки;
— гинкго-билоба принимают по 40-80 мг – 3 раза в день во время еды; курс лечения 1-3 месяца.
Симптоматическое лечение
1. Антигипертензивная терапия. У больных, перенесших инсульт или преходящее нарушение мозгового кровообращения, доказана эффективность ингибиторов АПФ, например, эналаприл до 10-20 мг/сут.; периндоприл до 4-8 мг/сут.; рамиприл до 5 мг/сут., а также селективного бета-блокатора – бисопролола от 2,5 до 10 мг/сутки.
2. Медикаментозная коррекция нарушений липидного обмена у лиц с ИБС, а также с атеросклеротическим поражением сонных артерий. По показаниям назначают статины, например, симвастатин до 20 мг/сут.
3. При депрессии – антидепрессанты (флуоксетин 20 мг).
4. Для снижения тонуса при высокой спастике — препараты баклофен (начальная дозировка – 5 мг 2-3 раза в сутки; обычная дозировка – от 20 до 30 мг/сут.) или толперизон от 50 до 150 мг/сутки.
5. При бессонице — зопиклон 7,5 мг/сутки не более 4 недель (учитывая взаимодействие с другими препаратами, нельзя назначать с антидепрессантами, транквилизаторами).
6. Прии центральном постинсультном болевом синдроме: назначение антидепрессантов и карбамазепина в индивидуальной дозировке.
Цели лечения: — относительная стабилизация процесса; — восстановление утраченных функций.
Немедикаментозная терапия
— строгий постельный режим – все активные упражнения исключены;
— умеренно расширенный постельный режим – допускают самостоятельные повороты и переход в положение сидя;
— полупостельный (палатный режим) – доступные виды самообслуживания;
— свободный режим.
Реабилитация должна быть ранней, проводят 24 часа в сутки. Реабилитационная медицинская бригада (медицинская сестра, психолог, инструктор ЛФК, массажист, кинезотерапевт, логопед, трудотерапевт и другие специалисты). Раннее применение (в первые часы) лечения положением и специальной системы упражнений для восстановления нарушенных двигательных функций. Постоянная стимуляция двигательной и умственной деятельности. На протяжении всего лечения используют ЛФК. На первом и втором этапах ЛФК направлена на восстановление нарушенных двигательных функций, на 3 этапе – на формирование компенсаторного стереотипа.
Реабилитация больных с последствиями инсульта
Основные задачи реабилитации:
— восстановление (улучшение) нарушенных функций;
— психическая и социальная реадаптация;
— профилактика постинсультных осложнений (спастичность, контрактуры и др.).
Показания и противопоказания к реабилитации
В проведении реабилитационных мероприятий нуждаются все больные с инсультами
Противопоказаниями к активной реабилитации являются:
— тяжелая соматическая патология в стадии декомпенсации;
— психические нарушения.
Основные методы реабилитации
При двигательных нарушениях:
— кинезотерапия, включая обучение ходьбе;
— бытовая реабилитация, включая обучение навыкам самообслуживания (может быть включена в курс занятий кинезотерапией);
Восстановление
Реабилитация после инсульта включает терапию в неврологии, санаторно-курортное лечение, наблюдение в условиях диспансера. В задачи реабилитации входит восстановление функций (речи, движений), социальная и психическая помощь, профилактика осложнений. С учетом течения болезни чередуются режимы:
- Строгий постельный, исключающий активные движения.
- Умеренно-расширенный, позволяющий самостоятельное поворачивание в постели, усаживание.
- Палатный. Подразумевает передвижение по палате, базовое самообслуживание (еда, умывание, одевание).
- Свободный.
Продолжительность каждого режима зависит от тяжести состояния, степени неврологических дефектов.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007) 1. Drug treatment for hyperlipidaemias EBM Guidelines 22.4.2004 2.Cerebrovascular disease. American College of Radiology. ACR Appropriateness Criteria. Radiology 2000 3. Aspirin for the primary prevention of cardiovascular events: recommendations and rationale/ Ann Intern Med 2002. 4. Cerebral arteriosclerosis. National institute of Neurological disorders and stroke (NINDS) 5. AHA|ACC guidelines for preventing heart attack and death in patients with atherosclerotic cardiovascular disease: 2001 update. 6.Комплексная терапия хронической ишемии мозга //Под ред. В.Я. Неретина.-М.: «ЗАО РКИ Соверо пресс», 2001.-96с. 7.Topographic mapping of cognitive event-related potentials in a double-blind, placebocontrolled study with the hemoderivative aktovegin in age-associated memory impairment. Semlitsch Heribert V., Anderer Peter, Saletu Bernd, Hochmayer Ingrid. Neuropsychobiology 1990-91; 24:49-56; Sections of Clinical Psychophysiology Pharmacopsychatry 8.Клинические рекомендации. Фармакологический справочник. ГЭОТАР_МЕД, М., 2004. 9.Effect of Perindopril on Cerebral Vasomotor Reactivity in Patients With Lacunar Infarction.Matthew Walters, Scott Muir, Imtiaz Shah, Kennedy Lees. Stroke. 2004;35:1899 10.The 2003 Canadian Recommendations for the Management of Hypertension: Therapy.
Информация
Список разработчиков:
Каменова С.У. – зав. кафедрой неврологии АГИУВ
Кужибаева К.К. – доцент кафедры неврологии АГИУВ
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача. Обязательно обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может назначить нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro», «Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами. Информация, размещенная на данном сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший в результате использования данного сайта.
Источник