Показания и противопоказания
Стимуляцию нервов проводят для снятия болей при лечении патологий позвоночника
Трансвертебральная микрополяризация спинного мозга улучшает общее состояние и устраняет боль в период лечения следующих заболеваний спинного мозга и нервов:
- синдрома неудачно прооперированного позвоночника: операция на спинной мозг может вызвать состояние, характеризующееся персистирующими или рецидивирующими радикулярными синдромами – болью, онемением, слабостью мышц и др.;
- радикулита спинного отдела с болевым синдромом или без него;
- диабетической невропатии;
- постгерпетической невралгии;
- поражения периферического нерва с развитием невропатического болевого синдрома;
- рефрактерной стенокардии;
- болезни Рейно, облитерирующего эндартериита – сосудистых заболеваний нижних и верхних конечностей;
- стеноза позвоночного канала.
Трансвертебральный нейростимулятор встраивают после травмы спинного мозга или позвоночника (сильного ушиба и др.). Также метод эффективен в лечении спастической боли при нарушении работы органов таза, последствий инфаркта нейрогенного характера. Нейротехнологию используют после операции по удалению опухоли на спине (в спинном мозге, ином отделе).
Несмотря на эффективность способа, делать нейромодуляцию запрещено при наличии следующих противопоказаний:
- развитие тяжелого соматического заболевания;
- инкурабельная лекарственная зависимость;
- развитие психического заболевания, наличие суицидальных попыток в анамнезе;
- снижение интеллектуальных способностей у больного, задержка психического развития (ЗПР), например, при ДЦП, что выступает препятствием к применению системы электростимулирования;
- наличие активной инфекции в области, где планируется операция и работа электростимулятора.
Если делать такое хирургическое вмешательство вопреки противопоказаниям, можно вызвать негативные последствия, среди которых инфицирование спинного мозга, неэффективность вмешательства: отсутствие стимуляции или ее прерывистость, изменение области боли после операции и др.
Литература
1. Lance J.W. Symposium synopsis. In: R. G. Feldman, R. R. Young, W. P. Koella (ed)s. Spasticity: Disordered Motor Control.
Chicago: Year Book Medical Publishers; 1980; 485–494. 2. Mayer N.H., Esquenazi A. Muscle overactivity and movement dysfunction in the upper motoneuron syndrome. Phys Med Rehabil Clin N Am. 2003; 14: 855–883. 3. Завалишин И.А., Осадчих А.И., Власов Я.В. (ред.). Синдром верхнего мотонейрона. Самара: Самарское отд. Литфонда, 2005; 440. 4. Young R.R. Spasticity: a review. Neurology. 1994; 44 (9): 512–520. 5. Sheean G. Neurophysiology of spasticity. In: Barnes MP, Johnson GR, eds. Upper Motor Neurone Syndrome and Spasticity, Clinical Management and Neurophysiology. Cambridge: Cambridge University Press, 2001; 12–78. 6. Mayer N.H., Herman R.M. Phenomenology of muscle overactivity in the upper motor neuron syndrome. Eur Med Phys. 2004; 40: 85–110. 7. Dewald J.P.A., Rymer W.Z. Factors underlying abnormal posture and movement in spastic hemiparesis. In: Thilmann A.F., Burke D.J., Rymer W.Z., eds. Spasticity: Mechanisms and Management. Berlin: Springer-Verlag; 1993; 123–138. 8. Burke D. Critical examination of the case for or against fusimotor involvement in disorders of muscle tone. In: Desmedt JE, ed. Motor Control Mechanisms in Health and Disease. New York: Raven Press, 1983; 133–150. 9. Gracies J-M. Pathophysiology of spastic paresis. II: Emergence of muscle overactivity. Muscle Nerve, 2005; 31: 552–571. 10. Костенко Е.В., Батышева Т.Т., Рябухина О.В., Петрова Л.В., Бойко А.Н. Современные методы лечения спастического мышечного тонуса с применением ботулинотерапии. М.: 2011; 110. 11. Гусев Е.И., Гехт А.Б. Спастичность. Русс. Мед. Журн. 1999; 7 (12): 567–572. 12. Dietz V. Spastic movement disorder: what is the impact of research on clinical practice? J Neurol Neurosurg Psychiat. 2003; 74: 820–821. 13. Damianos E. Sakas; Brian Simpson; Elliot S. Krames Operative Neuromodulation Volume 1: Functional Neuroprosthetic Surgery. (Acta Neurochirurgica Supplementum 97) An introduction. 2007; X: 482. 14. Minassian K., Hofstoetter U., Tansey K. et al. Neuromodulation of lower limb motor control in restorative neurology. Clin Neurol Neurosurg. 2012; 114 (5): 489–497. 15. Liberson W.T., Holmquest H.J., Scot D., Dow M. Functional electrotherapy: stimulation of the peroneal nerve synchronized with the swing phase of the gait of hemiplegic patients. Arch Phys Med Rehabil. 1961; 42: 101–105. 16. Shealy C.N., Mortimer J.T., Reswick J.B. Electrical inhibition of pain by stimulation of the dorsal columns: preliminary clinical report. Anesth Analg. 1967; 46: 489–491. 17. Cook A.W., Weinstein S.P. Chronic dorsal column stimulation in multiple sclerosis. Preliminary report. NY State J Med. 1973; 73: 2868–2872. 18. Martin R., Sadowsky C., Obst K., Meyer B. Functional Electrical Stimulation in Spinal Cord Injury. Top Spinal Cord Inj Rehabil. 2012; 18 (1): 28–33. 19. Minassian K., Hofstoetter U.S., Rattay F. Transcutaneous lumbar posterior root stimulation for motor control studies and modification of motor activity after spinal cord injury. In: Dimitrijevic M.R., Kakulas B.A., McKay W.B., Vrbova G., editors. Restorative neurology of spinal cord injury. Oxford University Press; New York, 2011; 226–255. 20. Bamford J.A., Mushahwar V.K. Intraspinal microstimulation for the recovery of function following spinal cord injury. Brain Res. 2011; 194: 227–239. 21. Hofstoetter U., Mayr W., Rattay F., Dimitrijevic M.R., Minassian K. Society for Neuroscience; Washington, DC: 2011. Effects of transcutaneous spinal cord stimulation on spasticity electrophysiologically evaluated in spinal cord injured individuals. Program No. 808. 02. Abstract Viewer/Itinerary Planner. 22. Minassian K., Persy I., Rattay F., Pinter M.M., Kern H., Dimitrijevic M.R. Human lumbar cord circuitries can be activated by extrinsic tonic input to generate locomotor-like activity. Hum Mov Sci. 2007; 26: 275–295. 23. Cook A.W. Electrical stimulation in multiple sclerosis. Hosp Pract. 1976; 11: 51–58. 24. Siegfried J., Krainick J.U., Haas H., Adorjani C., Meyer M., Thoden U. Electrical spinal cord stimulation for spastic movement disorders. Appl Neurophysiol. 1978; 41: 134–141. 25. Waltz J.M. Chronic stimulation for motor disorders. In: Gindelberg P.L., Tasker R.R., editors. Textbook for stereotactic and functional neurosurgery. McGraw-Hill; New York: 1998; 1087–1099. 26. Sedgwick E.M., Illis L.S., Tallis R.C., Thornton A.R., Abraham P., El-Negamy E. Evoked potentials and contingent negative variation during treatment of multiple sclerosis with spinal cord stimulation. J Neurol Neurosurg Psychiatry. 1980; 43: 15–24. 27. Gybels J., van Roost D. Spinal cord stimulation for the modification of dystonic and hyperkinetic conditions: a critical review. In: Eccles J., Dimitrijevic M.R., editors. vol. 1. S Karger AG; Basel: 1985: 58–70. (Upper motor neuron functions and dysfunctions. Recent achievements in restorative neurology). 28. Illis L.S., Oygar A.E., Sedgwick E.M., Awadalla M.A. Dorsal-column stimulation in the rehabilitation of patients with multiple sclerosis. Lancet. 1976; 1: 1383–1386. 29. Richardson R.R., McLone D.G. Percutaneous epidural neurostimulation for paraplegic spasticity. Surg Neurol. 1978; 9: 153–155. 30. Siegfried J., Lazorthes Y., Broggi G. Electrical spinal cord stimulation for spastic movement disorders. Appl Neurophysiol. 1981; 44: 77–92. 31. Barolat G., Singh-Sahni K., Staas W.E., Jr., Shatin D., Ketcik B., Allen K. Epidural spinal cord stimulation in the management of spasms in spinal cord injury: a prospective study. Stereotact Funct Neurosurg. 1995; 64: 153–164. 32. Dimitrijevic M.M., Dimitrijevic M.R., Illis L.S., Nakajima K., Sharkey P.C., Sherwood A.M. Spinal cord stimulation for the control of spasticity in patients with chronic spinal cord injury: I. Clinical observations. Cent Nerv Syst Trauma. 1986; 3: 129–144. 33. Dimitrijevic M.R., Illis L.S., Nakajima K., Sharkey P.C., Sherwood A.M. Spinal cord stimulation for the control of spasticity in patients with chronic spinal cord injury: II. Neurophysiologic observations. Cent Nerv Syst Trauma. 1986; 3: 145–152. 34. Pinter M.M., Gerstenbrand F., Dimitrijevic M.R. Epidural electrical stimulation of posterior structures of the human lumbosacral cord: 3. Control of spasticity. Spinal Cord. 2000; 38: 524–531. 35. Murg M., Binder H., Dimitrijevic M.R. Epidural electric stimulation of posterior structures of the human lumbar spinal cord: 1. Muscle twitches – a functional method to define the site of stimulation. Spinal Cord. 2000; 38: 394–402. 36. Minassian K., Persy I., Rattay F., Dimitrijevic M.R., Hofer C., & Kern H. Posterior root-muscle reflexes elicited by transcutaneous stimulation of the human lumbosacral cord. Muscle Nerve. 2007; 35 (3): 327–336. 37. Minassian K., Jilge B., Rattay F., Pinter M.M., Binder H., Gerstenbrand F. Stepping-like movements in humans with complete spinal cord injury induced by epidural stimulation of the lumbar cord: electromyographic study of compound muscle action potentials. Spinal Cord. 2004; 42: 401–416. 38. Rattay F., Minassian K., Dimitrijevic M.R. Epidural electrical stimulation of posterior structures of the human lumbosacral cord: 2. Quantitative analysis by computer modeling. Spinal Cord. 2000; 38: 473–489. 39. Ladenbauer J., Minassian K., Hofstoetter U.S., Dimitrijevic M.R., Rattay F. Stimulation of the human lumbar spinal cord with implanted and surface electrodes: a computer simulation study. IEEE Trans Neural Syst Rehabil Eng. 2010; 18: 637–645. 40. Jilge B., Minassian K., Rattay F., Pinter M.M., Gerstenbrand F., Binder H. Initiating extension of the lower limbs in subjects with complete spinal cord injury by epidural lumbar cord stimulation. Exp Brain Res. 2004; 154: 308–326. 41. Edgerton V.R., Harkema S.J. Epidural stimulation of the spinal cord in spinal cord injury: current status and future challenges. Expert Rev Neurother. 2011; 11 (10): 1351–1353. 42. Roy R.R., Harkema S.J., Edgerton V.R. Basic concepts of activity-based interventions for improved recovery of motor function after spinal cord injury. Arch Phys Med Rehabil. 2012; 93 (9): 1487–1497. 43. Vrbova G., Slawinska U. Summary of strategies used to repair the injured spinal cord. In: Dimitrijevic M.R., Kakulas B.A., McKay W.B., Vrbova G., editors. Restorative neurology of spinal cord injury. Oxford University Press; New York, 2011; 93–133.
Механизм работы
Пораженный участок плохо проводит нервные импульсы — аппарат доносит их до центров головного мозга
С болевыми ощущениями сталкивался каждый человек хоть раз в жизни. Нередко они локализуются в зоне спины. Если не лечить провоцирующее заболевание, симптом приобретает хроническое течение, сказываясь на психологическом, эмоциональном и физическом состоянии.
Не все спешат обращаться к врачу при наличии постоянных болей, боясь, что полноценное лечение не поможет избавиться от дискомфорта. Для снижения интенсивности боли в современной медицине имеется множество способов, например, медикаментозные с использованием сильных анальгетиков. Некоторые психические и нервные заболевания лечат методом вербальной терапии – электростимуляцией.
Как работает имплантация временных электродов для нейростимуляции спинного мозга, до сегодняшнего дня выяснено не до конца. Установлено, что при невропатических болях стимулирование спинного мозга способствует локальным нейрохимическим изменениям в отростках, что вызывает подавление гиперэксцибильности нейронов.
Соответствующими исследованиями доказана возможность высвобождения серотонина при стимуляции и подавление активности раздражающих аминокислот – аспартата и глютамина. При ишемической боли в ногах и руках анальгетический эффект обусловлен восстановлением нормального процесса обеспечения клеток кислородом. В результате снижается тонус сосудов, расширяется их просвет, устраняется спазм.
Нейропатический стимулятор оснащен следующей системой:
- импульсным генератором;
- пультом управления;
- электродами;
- соединительными проводами.
Устройство вводят под местным наркозом через небольшой разрез
Генератор имплантируют чрескожно. Механизм действия имеет сходства с приемником радиочастот, который управляется из внешнего модуля. Это имплантируемый импульсный генератор, зарядка которого происходит с помощью батареи бесконтактно. Не требуется хирургическое вмешательство для замены батарейки.
Пульт предназначен для управления приемником радиочастот (включения и выключения). В нем присутствует легко заменяемая батарея.
Электроды – металлические пластины с общим выводом (катетером или сужающейся пластиной в форме весла). Микрополяризация может осуществляться с помощью биполярных и мультиполярных электродов.
Перкутанные электроды (с выходом в виде катетера) имплантируют под местной анестезией, используя седативные препараты в минимальном объеме. Это способствует оптимизации процесса внедрения стимулятора и снижению риска нейротравмы.
Весловидные электроды встраиваются в области спинного мозга через хирургический разрез с последующей ламинотомией или ламинэктомией. Используется общий наркоз во время операции.
Разновидности электростимуляции
Восстановление организма пациента в период реабилитации методом электростимуляции проводят несколькими способами:
- функциональной электростимуляцией;
- эпидуральной стимуляцией;
- интраспинальной микростимуляцией.
Механизм действия функциональной электростимуляции связан с использованием курсов влияния электрическими токами, что позволяет вызвать мышечные сокращения и движения, необходимые для выполнения конкретных задач. Активизация мышц происходит вследствие стимуляции двигательных точек.
Функциональная электростимуляция – наиболее распространенный метод лечения последствий позвоночно-спинномозговой травмы. Чаще используют накожный способ расположения электродов, в связи с чем стимуляцию называю неинвазивной.
Если наблюдается нижняя параплегия (паралич обеих ног), требуется использование многоканальных устройств, предназначенных для восстановления шаговых движений и тренировки стояния. Накожные электроды стимулируют малоберцовый нерв, четырехглавую мышцу бедра, ягодичные мышцы.
Микрокомпьютер обеспечивает отхождение стимулирующих импульсов в данные отделы, что создает условия для выполнения разгибания ног, удержания в одном положении, сгибания и разгибания голеностопных суставов при инициации ходьбы.
Методика эпидуральной электростимуляции спинного мозга заключается в воздействии на корешки специальными электродами. Генератор имплантируют чрескожно в нижний брюшной отдел или ягодицы. Управление происходит с помощью пульта.
Если сравнивать эпидуральный метод с функциональным, последний предполагает временное применение, то есть курсами, а первый – долговременное использование. Действие эпидуральной стимуляции направлено на снижение спастичности, появление двигательных реакций в конечностях.
Интраспинальная микростимуляция обеспечивается за счет встраивания микроэлектродов в спинной мозг. Клинические случаи инвазивной стимуляции у людей на сегодняшний день не зарегистрированы. Метод применяем пока только на животных.
Доверить хирургическое вмешательство по встраиванию электростимулятора спинного мозга нужно квалифицированному врачу, который владеет соответствующими навыками. От этого зависит исход операции и риск негативных последствий.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК) Версия: Клинические протоколы МЗ РК — 2014
История методики
История нейростимуляции началась несколько веков назад, когда было замечено, что некоторые слабые импульсы могут облегчить боль. Изначально для этого применялись электрические скаты, которыми пользовались жители Средиземноморья.
Стимуляция была поверхностной. Впервые имплантация электрода в спинной мозг была осуществлена в 1967 году, а в 1981 году был выпущен нейростимулятор, который мог быть имплантирован. Прибор использовался для снижения хронических болей.
Стимуляторы состоят из имплантируемых электродов, соединительной проводки и импульсного генератора. Они служат не только для снижения болей, но и для минимизации негативных симптомов заболеваний ЦНС.
DBS (нейростимуляция головного мозга)
Процедура предполагает имплантацию электродов в глубокую структуру мозга для последующей ее стимуляции. Посредством стереотаксического метода врач вычисляет координаты нужной части головного мозга, чтобы безопасно подвести к ним электроды.
Нейростимуляция головного мозга применяется при лечении:
- Расстройств ЦНС (невроз, необъяснимый страх, симптом хронической усталости).
- Болезни Паркинсона.
- Дистонии.
- Эссенциального тремора.
Существуют определенные ограничения для использования стимулятора:
- Гипертония средней и тяжелой степеней.
- Склонность к кровотечениям.
- Воспалительные процессы.
- Частое развитие сосудистых кризов.
- Политропная экстрасистолия.
- Трофические язвы.
- Лихорадочное состояние.
- Повышенная температура.
- Наличие кардиостимулятора.
Использование нейростимулятора не может полностью ликвидировать болезнь, однако в состоянии значительно улучшить состояние пациента.
Необходимые меры предосторожности
Пациентам, использующим системы SCS или DBS, следует соблюдать меры предосторожности. По возможности нужно избегать следующих процедур:
- Рентгеновские исследования.
- МРТ и УЗИ.
- Электрокаутеризация (в районе установки нейростимулятора).
При вождении автомобиля или управлении различными механизмами прибор следует отключать, так как какие-либо нарушения стимуляции могут спровоцировать потерю контроля над управлением.
Бытовая техника влияния на прибор не оказывает, поэтому человек может свободно использовать СВЧ печь, телевизор, стиральную машину, сотовый телефон.
Нужно избегать контактов с металлоискателями, сварочным оборудованием и не находиться длительное время возле линий высоковольтных передач, так как в данных ситуациях положение стимулятора может самостоятельно выключиться или включиться.
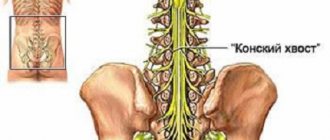
Стимуляция спинного мозга (SCS)
Электрод устанавливают между костными стенками позвоночника и плотной наружной мозговой оболочкой. Электрод соединяют с прибором (нейростимулятором), имплантируемым подкожно.
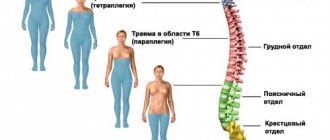
Показаниями для нейростимуляции спинного мозга являются:
- Осложнения после травм позвоночника.
- Двигательные и функциональные расстройства.
- Хронические боли ног, рук, спины, шеи (невропатического характера).
- ДЦП.
- Спастика (постоянное напряжение любой группы мышц).
- Фантомные боли.
- Стенокардия (при невозможности медикаментозного лечения).
- Ишемическое заболевание нижних конечностей (третьей и четвертой степеней).
- Боли после повреждения сплетений или периферических нервов.
Существуют и противопоказания к использованию стимулятора:
- Местная или общая инфекция.
- Тяжелые дегенеративные заболевания позвоночника, вызывающие проблемы с вводом электродов.
- Патологии иммунной системы.
- Имплантация кардиостимулятора.
Перед установкой постоянного нейростимулятора в обязательном порядке проводится тестовая (временная) стимуляция. В это время и врач, и пациент наблюдают за эффективностью работы прибора при помощи наружных тестовых электродов. Обычно этот период длится несколько дней.
Если результат положительный, проводится операция по имплантации стимулятора. После этого тестовый период бывает продолжен. В это время специалист меняет параметры напряжения, чтобы установить оптимальный режим стимуляции.
Лечение
• интеллектуальная ограниченность пациента, препятствующая использованию системы для нейростимуляции.
Требования к расходным материалам Система нейростимуляции спинного мозга, состоящая из двух наборов:
Набор для пациента:
• карта с программным обеспечением.
Таблица 1 Схема АП
Выбор электродов, их количество, расположение вдоль оси позвоночника и по отношению к поперечному сечению спинного мозга зависит от локализации и распространенности болевого синдрома.
Рисунок 2 Имплантация цилиндрического электрода
Имплантация плоского электрода При имплантации плоских электродов операция проходит под общим обезболиванием. В области планируемой имплантации проводится микроламинэктомия. Электроды укладываются над твердой мозговой оболочкой и фиксируются с помощью якорей. Тестовая интраоперационная электростимуляция обычно не производится.
Имплантация сакрального электрода
Показания для имплантации сакрального электрода:
Рисунок 3 Имплантация сакрального электрода.
Рисунок 4 Положение сакрального электрода.
Применяются два вида стимуляции: тестовая и постоянная.
• параметров стимуляции (амплитуды, частоты, ширины импульсов, полярности, комбинации контактов).
Постоянная стимуляция показана в случаях, когда при проведении тестовой стимуляции достигнуто заметное уменьшение выраженности болевого синдрома (обычно на 50% и более от исходного уровня).
Электроды с помощью тунелизаторов проводятся через мягкие ткани в область подкожного кармана (правой/левой ягодичной области или левом подреберье с учетом пожелания пациента), сформированного для генератора импульсов. Проводится соединение электродов с генератором импульсов.
3 этап Ушивание операционной раны Проводится послойное ушивание операционной раны.
Возможные осложнения при проведении имплантации электрода спинального нейростимулятора
• серома в месте имплантации нейростимулятора.
• короткое замыкание, обрыв электрода/удлиннителя или слабое соединение в цепи.
• обеспечение качественной фиксации узлов системы стимуляции интраоперационно.
| Ванкомицин (Vancomycin) |
| Повидон — йод (Povidone — iodine) |
| Цефазолин (Cefazolin) |
Информация
Указание на отсутствие конфликта интересов: отсутствует.
Указание условий пересмотра протокола: Пересмотр протокола производится не реже, чем 1 раз в 3 года, либо или при появлении новых доказанных данных по методам диагностики и лечения.
Стимуляция спинного мозга – это метод воздействие слабых электрических импульсов на нервные структуры спинного мозга, чтобы блокировать различные нейрогенные патологические состояния.
Метод нейростимуляции спинного мозга применяется для: лечения спастики и нарушений функции тазовых органов подавления хронического болевого синдрома (боли в спине и конечностях, стенокардическая боль, ревматоидный артрит и др.)
На сегодняшний день во всем мире ежегодно выполняется около 15000 операций по поводу имплантации систем для SCS (электростимуляция спинного мозга), из которых 5000 выполняется в Европе. Эти цифры показывают большую востребованность и значимость данного метода для пациентов. Однако, отбор пациентов должен производиться с крайней тщательностью и решение об имплантации электродов должно производиться в строгом соответствии с критериями отбора.
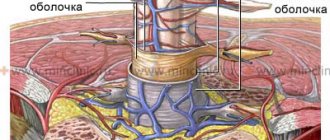
Нейростимуляция осуществляется с помощью небольшого прибора-генератора электрических импульсов, специального электрода, который имплантируется в область спинного мозга над твердой мозговой оболочкой и соединительных микропроводов. Вся система внешне не видна, так как находится под кожей и не стесняет движений пациента. Программатор пациента – это ручной пульт, позволяющий Вам регулировать стимуляцию по собственному усмотрению.
На основании медицинских показаний пациенту имплантируется система для хронической нейростимуляции. Под рентгеновским контролем по игле или через небольшой разрез мягких тканей имплантируется многоконтактный электрод. Он располагается над оболочками спинного мозга, не касаясь самого мозга. Врач определяет требуемые параметры электростимуляции и точность расположения электрода. Электрод соединяется с подкожным программируемым генератором импульсов при помощи тонкого кабеля-удлинителя. Процедура имплантации нейростимулятора не приводит к повреждению позвоночника и спинного мозга, к нарушению нервной проводимости по спинному мозгу. Операция проводится под местной анестезией.
Перед постановкой постоянной нейростимулирующей системы обязательно проводится пробная (тестовая) стимуляция, при которой врач и, естественно, сам пациент могут убедиться в эффективности стимуляции с помощью наружного тестового электрода. Если на этом этапе достигнут положительный эффект, то имплантируется нейростимулятор.
После имплантации электрода, период пробной стимуляции может продолжаться несколько дней. В это время подбирается правильный режим стимуляции, изменяя параметры напряжения генератора импульсов и длительность беспрерывной работы.
Главным преимуществом метода нейростимуляции перед всеми существующими сегодня методами, помимо ее наибольшей эффективности, является ее обратимость и отсутствие побочных эффектов и клинически значимых осложнений. Все имплантированные части системы могут быть удалены или полностью отключены, если не достигается желаемого эффекта. В отличие от многих лекарственных препаратов, стимуляция спинного мозга не влияет на функцию печени и почек, не вызывает сонливости, потери ориентации или тошноты.
Обычная бытовая техника не влияет на стимулятор. Пациент может свободно пользоваться сотовым или радио телефоном, микроволновой печью, компьютером, телевизором и другими бытовыми приборами. Однако следует избегать контакта со сварочным оборудованием, линиями высоковольтных передач, детекторов краж и металлоискателей. В этих ситуациях может изменится положение с включенного на выключенный и наоборот, но режим программы стимуляции останется без изменений.
Общими критериями отбора для проведения нейростимуляции являются: неэффективность консервативного лечения, желание и способность пациента к сотрудничеству, способность больного управлять системой нейростимуляции, благоприятные результаты психологического тестирования.
Противопоказания: воспалительные процессы в зоне предполагаемой операции, неблагоприятное психологическое обследование, наличие ранее имплантированного кардиостимулятора.
Хирургическое лечение, а также дооперационная, интраоперационная диагностика и послеоперационный мониторинг должны производиться с использованием современных технологий и последних достижений в области нейрофизиологии, микронейрохирургии, нейромодуляции.
С уважением! Песня-Прасолов Светозар Борисович Нейрохирург РНЦХ РАМН
Медицина предлагает несколько методов лечения хронических болей и патологий ЦНС. Один из них – нейростимуляция. Она помогает осуществить терапию без медикаментозных препаратов.
Цель – облегчить боль, восстановить или повысить работоспособность и улучшить качество жизни пациента.
Общая информация
Нейростимуляция спинного мозга является инновационной и доказанной методикой (впервые предложенной в 1967 году), которая позволяет получить обезболивающий эффект, улучшить качество жизни, уменьшить прием анальгетиков у пациентов с невропатической болью и улучшить функцию мочеиспускания. Эффект достигается при помощи электрических импульсов, которые доставляются электродами, имплантированными в эпидуральное пространство (рисунок 1) [5] [6] [7] [10] [16].
Рисунок 1 Типы электродов
I. ВВОДНАЯ ЧАСТЬ