Особенности заболевания
Кровоизлияния в субарахноидальное пространство (щель между мозговыми оболочками) в большинстве случаев происходят спонтанно. Человек при этом чувствует внезапную головную боль и тошноту. У одних людей начинается рвота, другие теряют сознание.
Субарахноидальное кровоизлияние возникает из-за полного разрыва сосудов или частичного надрыва мозговой артерии. Причиной этого становятся различные патологические процессы, чаще всего — аневризмы (выпячивания стенок сосудов) и травматические поражения.
Кровь скапливается в районе базальных цистерн, поэтому заболевание можно назвать базальным субарахноидальным кровоизлиянием. Разрывы аневризмы приводят к тому, что кровь начинает поступать в спинномозговую жидкость. При этом наблюдается выраженный спазм артерий мозга, развивается его отек, и начинают гибнуть нейроны.
Распространенность болезни и этапы ее развития
Среди всех форм нарушений кровообращений в мозгу САК встречается в 1-7% случаев. Спонтанное субарахноидальное кровоизлияние возникает у 8-12 человек из 100 тыс. ежегодно. Травматическая его форма более распространена. В зависимости от ситуаций частота субарахноидальных кровоизлияний при черепно-мозговых травмах варьируется от 8 до 59%.
У пациентов в пожилом возрасте вероятность развития такого состояния повышается. Также фактором риска является состояние алкогольного опьянения.
Практически 85% случаев происходят из-за разрыва артерий мозга, которые расположены в виллизиевом круге. Около половины субарахноидальных кровоизлияний заканчиваются летальным исходом. Из них 15% пациентов не успевают доехать до стационара больницы.
Выделяют 3 стадии развития травматического субарахноидального кровоизлияния.
- Кровь, которая попала в субарахноидальное пространство, начинает распространяться по ликвороносным каналам. При этом объем ликвора возрастает и развивается внутричерепная гипертензия.
- В ликворе кровь начинает сворачиваться, образуются сгустки. Они блокируют ликворные пути. В результате этого состояния ликвороциркуляция нарушается, начинает нарастать внутричерепная гипертензия.
- Растворение крови, которая свернулась, сопровождается появлением менингиального синдрома и признаков начала асептического воспаления.
Паренхиматозно-субарахноидальное кровоизлияние
Существуют смешанные формы геморрагических инсультов. К одной из таких относится и паренхиматозно-субарахноидальный инсульт. Его особенность в очаговой симптоматике. В зависимости от поражённой структуры будут отмечаться специфические симптомы. Например, лобная симптоматика при поражении лобной доли, нарушение зрения при поражении затылочной доли, различные виды апраксий и афазий, нарушение координации и атаксии и другие, более тяжёлые очаговые проявления.
Важно! При этом в большинстве случаев данная симптоматика сохраниться на всю жизнь, хотя и может регрессировать. Длительное проявление очаговых симптомов связано со сдавлением или непосредственным разрушением структур мозга гематомой.
Классификация тяжести состояний
Врачи пользуются тремя методами, которые позволяют оценить серьезность поражения. При классификации по Хессу и Ханту выделяют 5 уровней:
- Бессимптомное течение или незначительные проявления в виде легкой головной боли и ригидности затылочных мышц. Выживаемость при этом состоянии – 70%.
- Средняя или сильная боль, выраженная ригидность мышц затылка, парез нервов черепа. Шансы выжить не превышают 60%.
- Неврологический дефицит в минимальных проявлениях, оглушение. Выживают лишь 50% пациентов.
- Сопорозное состояние, проявления среднего либо тяжелого гемипареза, вегетативные нарушения, признаки децеребрационной ригидности. Вероятность выжить не превышает 20%.
- Агония, глубокая кома, децеребрационная ригидность. В этом состоянии 90% пациентов умирают.
Шкала Фишера, модифицированная Клаассеном и его соавторами, основывается на результатах компьютерной томографии. По ней выделяют 4 степени поражения:
- Первый уровень присваивается тогда, когда кровоизлияние не визуализируется.
- О втором уровне речь идет в тех случаях, когда толщина поражения менее 1 мм.
- На третьем уровне толщина превышает 1 мм.
- Четвертый уровень САК диагностируется в тех случаях, когда визуализируются внутрижелудочковые кровоизлияния или их распространение на мозговую паренхиму, вне зависимости от толщины.
Всемирная федерация нейрохирургов использует шкалу комы Глазго и оценивает очаговый неврологический дефицит:
- На 1 уровне неврологический дефицит отсутствует, по ШКГ 15 баллов.
- Для присвоения 2 уровня по ШКГ должно быть от 13 до 14 балов и отсутствие неврологического дефицита.
- При признаках поражения центральной или периферической нервной системы и 13-14 балов по ШКГ устанавливается 3 уровень.
- По ШКГ установлено 7-12 балов, наличие очагового неврологического дефицита не важно.
- По ШКГ присвоено меньше 7 балов.
Геморрагический инсульт
Геморрагический инсульт — кровоизлияние в мозг и/или субарахноидальное пространство, встречается в четыре-пять раз реже, чем ишемический инсульт
- Этиология геморрагического инсульта
Основными этиологическими факторами геморрагического инсульта являются гипертоническая болезнь, артериальная гипертензия, врожденные и приобретенные артериальные и артерио-венозные аневризмы. Субдуральные и эпидуральные гематомы обычно имеют травматический генез. Реже причиной геморрагического инсульта могут быть геморрагические диатезы, применение антикоагулянтов, амилоидные ангиопатии, микозы, опухоль, энцефалиты.
Преимущественная локализация гематом — большие полушария головного мозга (около 90% паренхиматозных кровоизлияний), в 10% случаев выявляется поражение ствола головного мозга или мозжечка. В большинстве случаев отмечается разрыв сосуда, значительно реже — диапедезные кровоизлияния.
Клиника паренхиматозных кровоизлияний имеет общемозговую и очаговую симптоматику. Клиника субарахноидальных кровоизлияний включает две основные группы симптомов: общемозговые и оболочечные. При наличии этих и очаговых симптомов речь идет о субарахноидально-паренхиматозном кровоизлиянии. Особенности клинической картины паренхиматозных кровоизлияний зависят от локализации гематомы.
- Клиника геморрагического инсульта
Паренхиматозные кровоизлияния. Кровоизлияние в скорлупу протекает с грубым нарушением сознания и неврологическим дефектом в виде контралатеральной гемиплегии, гемианестезии, афазии (при поражении доминантного полушария) или пространственной гемиагнозии и анозогнозии (при поражении недоминантного полушария). Клиническая картина сходна с таковой при окклюзии средней мозговой артерии.
При кровоизлияниях в таламус так же, как и при кровоизлияниях в скорлупу, возможны вклинение и кома. Важными признаками таламического поражения являются большая выраженность чувствительных нарушений, чем двигательных, и необычные глазодвигательные расстройства, чаще в виде ограничения взора, косоглазия.
Таблица 1. Шкала HUNT (Henry J. M. Barnett, Stroke, 1986) | |
| Степень | Характеристика |
| 0 | Неразорвавшаяся аневризма |
| I | Бессимптомное течение или минимальная головная боль и легкая ригидность затылочных мышц |
| IA | Отсутствие менингеальной или общемозговой симптоматики, но наличие стойкого неврологического дефицита |
| II | Умеренная или сильная головная боль, ригидность затылочных мышц; отсутствие неврологического дефицита, кроме пареза черепно-мозговых нервов |
| III | Сонливость, спутанность сознания (дезориентация во времени и пространстве) или легкий локальный дефицит |
| IV | Ступор, умеренный или глубокий гемипарез, возможная ранняя децеребрационная ригидность и вегетативные нарушения |
| V | Глубокая кома, децеребрационная ригидность и признаки агонии |
Кровоизлияние в мост характеризуется обычно ранним развитием комы, точечными, не реагирующими на свет зрачками и двусторонней децеребрационной ригидностью.
Для кровоизлияния в мозжечок характерны внезапное головокружение, рвота в сочетании с выраженной атаксией, абазией, астезией и парезом взора. Сознание не нарушено, но сдавление ствола может привести к смерти.
Субарахноидальное кровоизлияние. Разрыв аневризмы. Субарахноидальное кровоизлияние (САК) чаще всего обусловлено разрывом мешотчатой аневризмы — дефекта внутренней эластической мембраны артериальной стенки, обычно возникающего в месте бифуркации или ветвления артерии. В большинстве случаев разрыв происходит в возрасте 35-65 лет. Возможны сопутствующие аномалии, такие как поликистоз почек или коарктация аорты. Внезапная необъяснимая головная боль любой локализации должна вызвать подозрение на САК, при этом необходимо проведение компьютерной томографии (КT). При аневризмах более 7 мм оправданно проведение микрохирургической облитерации.
Аневризмы другого типа располагаются по ходу внутренней сонной, позвоночной или базилярной артерии; в зависимости от строения они делятся на веретенообразные, шаровидные и диффузные. Такие аневризмы проявляются клинически, если оказывают давление на соседние структуры или при тромбозе, однако разрываются редко.
Таблица 2. Классы социально-бытовой активности(Шмидт Е. В., Макинский Т. А., НИИ неврологии, 1979) | |
| I | Возвращение к труду и полная независимость от окружающих |
| II | Возвращение к работе с ограничениями, независимость в повседневной жизни, ходьба без посторонней помощи |
| III | Ограничение выполнения прежних домашних обязанностей, частичная зависимость от окружающих в повседневной жизни, ходьба по квартире без посторонней помощи, ходьба по улице с посторонней помощью |
| IV | Невозможность возвращения ранее работавших и перенесших инсульт больных к работе, у занимавшихся домашним хозяйством — значительное ограничение круга домашних обязанностей или полная неспособность к их выполнению, значительная зависимость от окружающих в повседневной жизни. Ходьба по квартире с посторонней помощью. По улице больные не ходят |
| V | Полная утрата любой производительной деятельности. Полная зависимость от окружающих в повседневной жизни |
Для разрыва аневризмы характерна внезапная интенсивная головная боль. Больной обычно говорит, что столь сильной головной боли никогда раньше не испытывал. Возможна потеря сознания; иногда она переходит в кому, но чаще сознание восстанавливается, хотя и сохраняется оглушенность. В некоторых случаях потеря сознания происходит внезапно, до появления головной боли. САК часто возникает при физической нагрузке. При разрыве аневризмы диагноз обычно несложен, но иногда на ранней стадии никаких объективных симптомов нет, поэтому при внезапной головной боли врач обязан подумать о субарахноидальном кровоизлиянии.
Часто выявляются менингеальные симптомы и субфебрильная лихорадка. При офтальмоскопии нередко обнаруживаются субгиалоидные кровоизлияния.
Кровоизлияние может ограничиваться субарахноидальным пространством или распространяться на вещество мозга, вызывая очаговую симптоматику. Иногда вскоре после кровоизлияния развивается ишемический инсульт из-за нарушений кровотока или тромбоза в артериях, пораженных аневризмой.
Клинически определить локализацию аневризмы нелегко, хотя иногда возможно. Так, боль в глубине глазницы и поражение II-VI черепных нервов указывают на аневризму пещеристой части сонной артерии; гемиплегия, афазия и ряд других симптомов — на аневризму средней мозговой артерии; поражение III черепного нерва — на аневризму в месте соединения задней соединительной и внутренней сонной артерий; абулия и слабость в ноге — на аневризму передней соединительной артерии; поражение нижних черепных нервов — на аневризму базилярной или позвоночной артерии.
Преходящий или стойкий очаговый неврологический дефект, развивающийся спустя несколько суток после инсульта, обычно обусловлен спазмом мозговых сосудов, возникающим в ответ на попадание крови в субарахноидальное пространство. Как ранним, так и поздним осложнением САК может быть гидроцефалия, при которой иногда требуется желудочковое шунтирование.
Артериовенозные мальформации. Артериовенозные мальформации обычно проявляются эпилептическими припадками или кровоизлиянием, однако при крупных поражениях из-за большого сброса крови может возникнуть ишемия прилегающих участков мозга. Чаще всего это сочетанное паренхиматозно-субарахноидальное кровоизлияние. Страдают артериовенозными мальформациями обычно в детском и юношеском возрасте. Вот почему при упорных головных болях в этом возрасте необходимо прослушивание в области глазницы, сонной артерии, сосцевидного отростка.
Наличие сосудистых шумов в указанных областях патогномонично. В сомнительных случаях, а также с целью дифференциальной диагностики телеангиэктазий и других ангиом можно сделать КТ.
- Диагностика геморрагического инсульта
КТ — метод выбора. Она позволяет не только подтвердить диагноз, но и определить распространненость поражения при внутримозговых паренхиматозных кровоизлияниях. КТ — лучший метод диагностики САК, в большинстве случаев выявляющий кровь в субарахноидальном пространстве. Этот метод позволяет также диагностировать отек мозга, паренхиматозное и внутрижелудочковое кровоизлияние, гидроцефалию. Можно выявить локализацию источника при подоболочечном кровоизлиянии.
Магнитно-резонансная томография (МРТ) по сравнению с КТ более надежна при диагностике мелких гематом, локализующихся в области моста и продолговатого мозга, а также гематом, рентгенологическая плотность сгустков крови внутри которых выравнивалась с плотностью мозговой ткани. МРТ позволяет установить также доступные хирургическому вмешательству артериовенозные мальформации, которые очень трудно диагностируются при КТ, особенно без контрастного усиления.
Исследование спинномозговой жидкости показано лишь в случаях, когда компьютерная томография недоступна. Кровь в ликворе выявляется во всех случаях САК, а также при кровоизлияниях в мозжечок и мост; при небольших кровоизлияниях в скорлупу и таламус эритроциты в ликворе могут появится лишь через 2-3 суток.
Рентгенография черепа выявляет кальцинированные мальформации и аневризмы. Ее, как правило, не проводят.
Церебральную ангиографию обычно проводят непосредственно перед операцией для уточнения локализации и анатомического характера аневризмы, а также для подтверждения наличия или отсутствия очагового церебрального вагоспазма. В тяжелых случаях ангиографию лучше проводить только при неясном диагнозе и особенно при показаниях к хирургической декомпрессии.
- Дифференциальный диагноз инсультов
Кровоизлиянию в мозг предшествуют церебральные кризы; заболевание начинается бурно, внезапно, чаще днем в связи с физическим напряжением или волнением. Характерны предвестники (приливы к лицу, головная боль, видение предметов в красном цвете); развиваются продолжительные коматозные состояния (иногда несколько дней); лицо бывает гиперемировано; повышается температура; дыхание клокочущее, хриплое; пульс напряженный, редкий; акцент второго тона на верхушке; артериальное давление повышено; миоз или мидриаз на стороне очага; выявляются очаговые симптомы в виде быстрого развития гемиплегии с понижением тонуса мышц, рефлексов, кожной температуры; иногда возникают эпилептиформные припадки или ранние контрактуры (тонические спазмы, защитная гиперрефлексия); выражены менингеальные явления, стволовые расстройства (нарушение дыхания, рвота, плавающие движения глазных яблок); псевдобульбарные рефлексы определяются редко, наблюдается задержка или недержание мочи; на глазном дне видны кровоизлияния в сетчатку; спинномозговая жидкость геморрагическая, ксантохромная, давление повышено; в крови лейкоцитоз, протромбин не повышен; в моче эритроциты, иногда сахар и белок.
Ишемическому тромботическому инсульту предшествуют преходящие нарушения мозгового кровообращения. Заболевание развивается постепенно, чаще ночью, под утро или во время сна; бывают предвестники (головокружения, кратковременные расстройства сознания); характерна неполная или непродолжительная утрата сознания; лицо больного бледное, температура обычно не повышается; дыхание замедленное, пульс слабый; тоны сердца глухие; артериальное давление не повышено; величина зрачков чаще всего не меняется; очаговые симптомы появляются в виде гемиплегии или моноплегии с низким мышечным тонусом, односторонним рефлексом Бабинского; гемиплегия развивается постепенно и бывает нестойкой; эпилептиформные припадки не характерны; менингеальные явления отсутствуют; стволовые явления наблюдаются редко (при обширных очагах); при повторных инсультах возникают псевдобульбарные рефлексы; иногда бывает недержание мочи; на глазном дне видно сужение и неравномерность сосудов; спинномозговая жидкость прозрачная, давление нормальное; в крови выявляется гиперкоагуляция; удельный вес мочи низкий.
Нетромботическому ишемическому инсульту предшествуют кризы, стенокардии, инфаркт миокарда и т. п.; заболевание развивается внезапно днем, чаще после физической нагрузки; зачастую без предвестников; характерна кратковременная потеря сознания, сопор; лицо бывает бледное; температура повышена; дыхание ослабленное замедленное; пульс аритмичный, ослабленный; тоны сердца глухие, иногда мерцательная аритмия; артериальное давление понижено, зрачки сужены; развивается преходящая гемиплегия с нерезко повышенным тонусом мышц, односторонним рефлексом Бабинского; эпилептиформные припадки наблюдаются редко; менингеальные и стволовые явления выражены редко; часто определяются псевдобульбарные рефлексы; бывает недержание мочи; на глазном дне виден склероз и сужение сосудов сетчатки; спинномозговая жидкость прозрачная, давление ее иногда повышено; в крови бывает повышен протромбин, в моче определяются следы белка.
- Лечение геморрагического инсульта
Общие принципы. Наряду с дифференцированной терапией геморрагического инсульта важную роль играет базисная терапия, направленная на поддержание жизненноважных функций организма. Чем тяжелее течение инсульта, тем более необходима многосторонняя и комплексная базисная терапия, которая проводится индивидуально, под контролем лабораторных показателей и функций всех органов и систем.
В связи с современными патогенетическими представлениями особую важность приобретает ранняя диагностика мозгового инсульта, уточнение его характера и организация срочной медицинской помощи на догоспитальном и госпитальном этапах. Эффективность лечебных мероприятий зависит от своевременности их начала и от преемственности терапии во всех периодах заболевания.
Преемственность лечебных мероприятий определяется общей тактикой ведения больного и сопряжена с решением организационных проблем: быстрой транспортировкой больного, четкой организацией работы приемного отделения; ранним уточнением диагноза и решением вопроса о направлении в соответствующее отделение; отлаженной работой всех звеньев оказания помощи.
Нейрохирургическое вмешательство. Проблема геморрагического инсульта, по мнению большинства исследователей, в большей степени является нейрохирургической. Если ишемический инсульт — это процесс развития гемодинамических и метаболических изменений, заканчивающийся в основном через несколько дней после острого нарушения мозгового кровообращения, то геморрагический инсульт — это свершившийся факт кровоизлияния, и его патогенез подразумевает вторичные явления уже излившейся крови.
Удаление гематомы после внутримозгового кровоизлияния, если она локализована в доступном участке мозга (например, в мозжечке, скорлупе, таламусе или височной доле), может спасти жизнь больного. Операция показана как можно раньше (24-48 часов) при разрывах аневризмы, если состояние больного не улучшается и появляются признаки вклинения. Основная операция — клипирование шейки аневризмы, проводится и укутывание аневризмы мышцей или, реже, экстракраниальная окклюзия внутренней сонной артерии.
Пациенты, состояние которых соответствует 0 — III степени по шкале Hunt, не имеют противопоказаний по данной шкале для госпитализации в нейрохирургическое отделение (табл. 1).
Дифференцированная консервативная терапия. Консервативные терапевтические воздействия при геморрагическом инсульте дожны быть направлены на быструю коррекцию артериального давления на оптимальных для конкретного больного значениях; на борьбу с развивающимся отеком мозга и на проведение кровоостанавливающей и укрепляющей сосудистую стенку терапии.
Коррекция и контроль артериального давления. Следует по возможности не допускать повышения артериального давления (АД). Стараются удержать гипотензивными препаратами (бета-блокаторы, антагонисты кальция, спазмолитики, ингибиторы АПФ) давление в пределах нормы. Для предотвращения эмоциональных реакций назначают седативную терапию (диазепам, элениум). Иногда с профилактической целью назначают фенобарбитал (по 30 мг внутрь три раза в сутки), так как он оказывает еще и противосудорожное действие.
Для исключения натуживания назначают слабительные препараты (регулакс, глаксена, сенаде и др.). Необходимо создать условия для “охранительного торможения”; оградить от света и шума.
Кровоостанавливающая терапия и терапия, направленная на укрепление сосудистой стенки. Назначают дицинон (этмазилат натрия) внутривенно или внутримышечно (250 мг четыре раза в сутки); антипротеазные препараты на 5-10 дней: гордокс (100 тыс. ЕД. четыре раза в день внутривенно капельно) или контрикал (30 тыс. ЕД. сразу, а потом по 10 тыс. ЕД. два раза в день в/в).
Хорошо укрепляют сосудистую стенку препараты кальция (кальций пантотенат, беррокка, глюконат кальция — в/м, хлорид кальция — в/в), рутин, викасол, аскорбиновая кислота.
Большое значение имеет антифибринолитическая терапия в виде гамма-аминокапроновой кислоты до 30 г в сутки (100-150 мл 5% раствора в/в капельно, затем внутрь). Можно вводить с малыми дозами реополиглюкина, улучшающего микроциркуляцию.
Борьба с отеком мозга. При появлении заторможенности или признаков вклинения лучше назначить осмотические диуретики маннитол (0,5 — 1,5 г/кг массы тела больного, в/в) или глицерин (1 г/кг внутрь). Реже назначаются кортикостероиды — дексазон по схеме (8+4+4+4 мг в/в). Более эффективны лазикс (20 мг в/в два раза в день) и/или реоглюман (200 мл в/в капельно два раза в день).
Лечение спазма мозговых сосудов. Признаки спазма мозговых сосудов (сонливость, очаговая симптоматика) появляются после двух-трех суток и чаще всего на седьмые сутки после имевшего места геморрагического инсульта. Полагают, что он обусловлен высвобождением серотонина, катехоламинов, пептидов и других вазоактивных веществ. Назначают при спазме, а еще лучше с профилактической целью заранее. Антагонисты кальция — нимотон (10 мг в/в капельно) — 10-14 дней или нимодипин (по 30-60 мг каждые четыре часа внутрь). В этом случае необходима коррекция гипотензивной терапии, так как антогонисты кальция влияют на артериальное давление.
Восстановительное лечение. Восстановительная терапия проводится длительно и на всех этапах лечения, но особенно большое значение она имеет после острого периода инсульта. Лечебная физкультура сочетается при этом с физиотерапией, точечным и классическим массажем, иглорефлексотерапией, электростимуляцией, магнитотерапией.
Необходима трудотерапия — обучение навыкам самообслуживания, работа на учебно-тренировочных стендах и трудовых тренажерах. Эффективна психотерапия: индивидуальная, групповая, семейная; рекомендуются аутогенные, адаптативные тренировки и др. У лиц с нарушениями речевых функций обязательны логопедические занятия.
Больной нуждается в лечении в общей сложности не менее трех-четырех месяцев. Этот срок при тяжелых инсультах в зависимости от состояния больного может быть увеличен до полугода и более. Больные состоят на диспансерном учете. При затянувшемся периоде восстановления функций больных переводят на инвалидность.
- Экспертиза трудоспособности
В настоящее время различают пять классов социально-бытовой активности (табл. 2).
Группа инвалидности определяется соответственно выраженности нарушений функции и профессии. Больные с параличом конечностей, афазией нуждаются в уходе посторонних лиц и признаются инвалидами I группы. При глубоком парезе, когда сохраняется возможность к самообслуживанию, но утрачена трудоспособность, назначается II группа инвалидности. Больные II группы приспосабливаются к работе на дому: печатают, собирают детали, занимаются диспетчерской деятельностью на телефоне и т. п.
Литература
1. Боголепов Н. К. Клинические лекции по неврологии, 1971. 2. Внутренние болезни. Под ред. Харрисона Т. Р., т. 10, 1997. 3. Гусев Е. И., Скворцова В. И., Чекнева Н. С. и др. Лечение острого мозгового инсульта (диагностические и терапевтические алгоритмы), М., 1997. 4. Allen G.S., et al. Cerebral arterial spasm: A controlled trial of nimodipine in patients with subarachnoid hemorrage. //N. Engl. J. Med. 308:619, 1983. 5. Cerebral embolism study group. Brain hemorrage and management options. Stroke 15:779, 1984. 6. Curling O. D. et al. An analisis of natural history of cavernosus angiomas. J. Neurosurgery 75:702, 1991. 7. Henry J. M., Barnett. Stroke: Pathophysiology, Diagnosis, Management. 1986. 8. Manual of Neurologic Therapeutics. Edited by Martin A. Samuels, M. D. 1995. 9. Nibbelink D. W., Torner J. C., Henderson W. G. Interactional aneurysms and subarachnoid hemorrage: A cooperative study. Antifibrinolitic therapy in recent onset subarachnoid hemorrhage. Stroke 6:662, 1975. 10. Origitano T.C et al. Sustaind increased cerebral blood flow with prophylactic hypertensive hypervolemicf hemodilution (“Triple-H Therapy”) after subarachnoid hemorrage. Neurosurgery 27:729, 1990. 11. Wilkins R. H. Natural History of Intracranial Vascular Information: A review. Neurosurg 16:421, 1985.
Причины и факторы риска
САК возникает из-за нарушений целостности стенок артерий, которых проходят внутри черепа. Они находятся сверху на полушариях мозга или в его основании. Выделяют такие причины повреждения артерий:
- травматические поражения: черепно-мозговые травмы, при которых диагностируют ушиб головного мозга и повреждение артерий;
- спонтанные нарушения целостности стенок;
- разрывы аневризмов;
- разрывы артериовенозных мальформаций.
В большинстве случаев нетравматическое субарахноидальное кровоизлияние происходит из-за внезапного разрыва аневризмы в артериях мозга.
К факторам риска специалисты относят:
- употребление алкогольных и наркотических средств;
- высокое артериальное давление;
- атеросклероз сосудов;
- инфекции, при которых повреждаются мозговые артерии (сифилис).
С какими заболеваниями может быть связано
Заболевания, при которых возможно развитие субарахноидального кровоизлияния, представлены следующими:
- первичные сосудистые заболевания ЦНС:
- артериальные аневризмы церебральных сосудов;
- сосудистые мальформации ЦНС
- артериовенозные мальформации,
- каверномы,
- артериовенозные фистулы;
- болезнь Нисимото,
- расслаивающие аневризмы церебральных сосудов.
- артериальная гипертензия;
- васкулиты;
- болезни крови;
- нарушение свертывающей системы крови (как следствие приема антикоагулянтов, антиагрегантов и прочих лекарств).
Клиника: симптомы и признаки
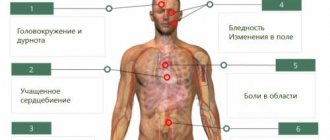
Вызывать скорую помощь при субарахноидальном кровоизлиянии нужно, если на фоне нормального самочувствия у человека отмечается:
- боль в голове, которая усиливается при любой активности;
- тошнота и рвота;
- появление психоэмоциональных нарушений: страха, сонливости, повышенной возбудимости;
- судороги;
- расстройство сознания: появляется оглушение, обморок или кома;
- температура повысилась до фебрильных и субфебрильных значений;
- светобоязнь.
Симптомы сохраняются на протяжении нескольких дней.
Отдельно выделяют признаки, которые возникают при нарушении функционирования коры и нервов мозга. Об этом свидетельствует:
- потеря чувствительности кожных покровов;
- проблемы с речью;
- появление косоглазия.
Через несколько часов после излияния крови появляются симптомы менингита:
- признак Кернига (у человека не получается разогнуть ногу, которую согнули одновременно в коленном и тазобедренном суставах);
- ригидность мышц затылка (пациент не дотягивается подбородком до шеи).
Травматическое субарахноидальное кровоизлияние при черепно-мозговой травме требует наблюдения за появлением признаков поражения разных мозговых областей.
О проблемах с лобной долей будет свидетельствовать:
- нарушение речи;
- судороги на пальцах рук;
- шаткая походка;
- речевые нарушения;
- изменения поведения.
При поражении височной доли теряется слух, появляются нарушения памяти, слуховые галлюцинации и шум в ушах.
Нарушение способности к чтению, утрата тактильных ощущений, способностей ориентироваться свидетельствует о проблемах в теменной доле.
Повреждение затылочной доли проявляется нарушением зрения и появлением зрительных галлюцинаций.
При рецидиве имеющиеся симптомы усиливаются, появляются новые. У некоторых повышается давление, начинается аритмия, возникает отек легких и останавливается сердце.
Проведение диагностики и оказание первой помощи
Врач оценивает состояние пациента и назначает проведение компьютерной томографии. С помощью КТ:
- выявляется участок, где произошло излияние крови;
- получаются данные о ликворной системе;
- проверяется, есть ли отек мозга.
Высокоточная КТ-ангиография позволяет выяснить, где источник кровотечения. Отрицательные результаты КТ связывают с незначительными объемами кровоизлияния. Также они бывают при проведении диагностики в поздние сроки.
При получении отрицательных результатов назначают люмбальную пункцию и исследование цереброспинальной жидкости. О САК свидетельствует увеличивающаяся концентрация эритроцитов.
Если заболевание возникло из-за аневризмы, то проводится ангиография сосудов. В них вводят рентгеноконтрастное вещество и делают рентген-снимки. На поврежденных участках проводят эндоваскулярную операцию.
Первая помощь направляется на то, чтобы стабилизировать состояние больного. Его нужно доставить в больницу при появлении первых симптомов.
Проводится лечение, направленное на остановку кровотечения и устранение его источника. Важно предупредить развитие осложнений и появление рецидивов.
Тактика лечения
Пациентам с САК сразу назначают препараты, которые нормализуют внутричерепное и артериальное давление. Если больной без сознания, то ему интубируют трахею и подключают аппарат искусственной вентиляции легких.
Людям с массивными кровоизлияниями делают экстренные операции для извлечения геморрагического содержимого. Остальным проводят терапию, которая должна снизить риск повторных кровотечений.
Перед врачом стоят такие задачи:
- добиться стабилизации состояния;
- предотвратить рецидивы;
- нормализовать гомеостаз;
- минимизировать проявления заболевания, которое привело к поражению;
- провести лечение и профилактику спазмов сосудов и ишемии мозга.
Обезболивание пациентам проводят такими средствами, которые дают минимальный седативный эффект. Это позволяет контролировать их сознание.
Проверка водного баланса и оценка работы почек осуществляются с помощью мочевого катетера. Кормят людей с САК с использованием назогастрального зонда или парентерально. Предотвратить тромбоз вен помогает компрессионное белье.
Если причиной заболевания стала аневризма, то во время ангиографии могут клипировать проблемный сосуд или закупорить его.
Также проводят симптоматическое лечение:
- больным, у которых начинаются судороги, назначают антиконвульсивные препараты;
- людям с отеком мозга вводят диуретики;
- при повторяющейся рвоте дают противорвотные средства.
Лечение других заболеваний на букву — с
| Лечение сальмонеллеза |
| Лечение саркоидоза кожи |
| Лечение саркоидоза легкого |
| Лечение саркомы Капоши |
| Лечение саркомы матки |
| Лечение саркомы Юинга |
| Лечение сахарного диабета второго типа |
| Лечение сахарного диабета первого типа |
| Лечение себореи |
| Лечение сепсиса |
| Лечение сердечной недостаточности |
| Лечение сибирской язвы |
| Лечение синдрома Бадда-Киари |
| Лечение синдрома Гийена-Барре |
| Лечение синдрома Жильбера |
| Лечение синдрома Пархона |
| Лечение синдрома поликистозных яичников |
| Лечение синдрома пустого турецкого седла |
| Лечение синдрома раздраженного кишечника |
| Лечение синдрома Шегрена |
| Лечение синусита |
| Лечение системной красной волчанки |
| Лечение системной склеродермии |
| Лечение системный склероз |
| Лечение сифилиса |
| Лечение сколиоза |
| Лечение соматоформных расстройств |
| Лечение спинального инсульта |
| Лечение спондилеза и спондилоартроза |
| Лечение стеноза гортани |
| Лечение стеноза трахеи |
| Лечение стенозирующего лигаментита |
| Лечение столбняка |
| Лечение стоматита |
| Лечение стригущего лишая |
| Лечение субдуральной гематомы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Ожидаемый прогноз и возможные осложнения
Последствия субарахноидального кровоизлияния в мозг зависят от причин, которые его вызвали, и того, как быстро была проведена госпитализация пациента, насколько адекватным было лечение. Влияет на прогноз возраст пациентов и обильность кровотечения.
Наиболее серьезным осложнением субарахноидального кровоизлияния головного мозга является вазоспазм. Указанный спазм сосудов приводит к ишемическому повреждению мозга. В тяжелых случаях возможен летальный исход. Отсроченная ишемия проявляется у 1/3 пациентов, у половины из них возникает необратимый неврологический дефицит.
Предотвратить развитие вазоспазма позволяет введение блокаторов кальциевых каналов. Но при травматических поражениях такие препараты не используются.
Возникают и другие последствия:
- Рецидив. Бывает как в раннем периоде, так и спустя определенный промежуток времени.
- Гидроцефалия – цереброспинальная жидкость накапливается в желудочках мозга. Возникает в ранних и отдаленных периодах.
- Отеки легкого, язвенные кровотечения, инфаркт миокарда. Данные осложнения возникают редко.
Среди отдаленных последствий называют:
- нарушение внимания;
- проблемы с памятью;
- утомляемость;
- психоэмоциональные расстройства.
Люди после САК часто жалуются на головные боли, иногда нарушается гипофизная и гипоталамусная гормональная регуляция.