Опухоли головного мозга — новообразования, локализирующиеся внутри черепа, которые характеризуются опухолевым поражением нервов, оболочек, церебральных тканей, сосудов и эндокринной системы головного мозга. Их отличия от других видов заключаются в месте локализации — они находятся в ограниченном интракраниальном пространстве, именно поэтому их наличие внутри черепа приводит к множеству негативных последствий.
Показания и противопоказания к операции
Новообразование в головном мозге может быть доброкачественным или злокачественным. Не каждая опухоль в мозге является показанием для инструментального вмешательства. Целесообразность проведения операции решается врачебным консилиумом.
После сопоставления риска и шансов на благоприятный исход, назначается плановая операция по удалению внутричерепного образования, либо индивидуально подбирается консервативная терапия.
Показания для удаления опухоли хирургическим путем:
- Стремительно прогрессирующая патология (быстрый рост опухоли);
- Нарушение функциональности мозга (полное или частичное);
- Давление опухоли на жизненно важные центры в мозге;
- Легкодоступная локализация;
- Отсутствие сопутствующих заболеваний.
Доброкачественные образования не всегда удаляют хирургическим путем. Если патология не имеет развития и не нарушает деятельность мозговых структур, то выбирают ожидающую тактику и консервативный подход.
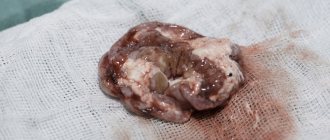
Рост доброкачественной опухоли головного мозга приводит к сдавливанию тканей и нарастанию патологической симптоматики. Новообразование имеет четкие контуры, метастазирование не происходит, что позволяет полностью иссечь очаг, не затронув здоровые ткани.
Противопоказания для операции:
- Инфекционные заболевания;
- Глубоко пожилой возраст;
- Истощение организма;
- Процесс метастазирования;
- Труднодоступная локализация;
- Множественные очаги;
- Частичное иссечение не повлияет на продолжительность и качество жизни;
- Высокий риск летального исхода;
- Высокий риск рецидива.
Злокачественное поражение тканей в мозге на последних стадиях, также является противопоказанием для операции. Аномальные клетки стремительно поражают здоровые ткани и распространяются через кровь в другие органы и системы.
Что делать, чтобы провести лечение быстро?
Собрать как можно больше информации
Заподозрив онкологию после УЗИ, я стал звонить онкологам, чьи контакты у меня были, и консультироваться. За время лечения я выслушал порядка 20 разных мнений о том, как действовать и что делать.
По образованию я ядерный физик, но моя карьера связана с онкологией: я работал над созданием радиоизотопов, используемых в томографии. Поэтому я понимал, что такое онкология, какие есть в этой теме ключевые слова и источники информации.
Еще очень помогла Высшая школа онкологии — у них я читал лекции по онкогенетике и так познакомился со многими специалистами. Затем выручал фейсбук: моя первичная сеть контактов дергала вторичную и помогала находить людей, с которыми мы знакомы через одно рукопожатие.
Если есть возможность — не ждать обследований
Получив рекомендации онкологов, мы не стали дожидаться государственных квот на специальные исследования. Они стоят не так дорого: суммарно мы потратили на лечение около 100 тысяч рублей.
Когда мы узнали диагноз, отец сходил в районную поликлинику, где ему выдали направление в онкодиспансер на январь и назначили рентген грудной клетки, что в его случае было совершенно неинформативно. Если бы мы пошли по этому пути, ситуация была бы намного хуже: постоянно сталкиваешься с какими-то задержками, комиссиями.
Антон Барчук научный сотрудник НМИЦ онкологии им. Н.Н. Петрова, эксперт Фонда профилактики рака
В случае обследований нет единого решения — всегда есть выбор, альтернатива. Но если человек решил где-то лечиться, то лучше уточнить в том самом месте, где ему пройти дообследование, чтобы не делать что-то дважды.
Если человек планирует лечиться в региональном онкодиспансере, то в таком случае логично пройти обследование именно там либо в том месте, где советует онколог, которому этот человек доверяет.
Взаимодействовать с онкоцентром напрямую
Когда известен точный диагноз, получить квоту на операцию не так тяжело. Если получать квоту снизу вверх — из районной поликлиники идти в районный онкодиспансер, затем в городской, — лечение может сильно затянуться. Если идти напрямую в центр, специализирующийся на конкретном типе онкозаболеваний, то решения о выдаче квот принимаются быстрее, потому что в их интересах использовать до конца года все положенные лимиты.
По государственной квоте мы делали операцию и самое дорогое исследование — позитронно-эмиссионную томографию.
Скоординировать близких больного
Очень важно было то, что внутри семьи никто ничего не скрывал и не прятался, мы открыто обсуждали шансы и диагнозы.
В лечении отца участвовали все члены семьи — не только эмоционально, но и организационно. Я общался с врачами, сестра звонила и записывала отца на исследования. В результате и врачи, с которыми мы говорили, тоже шли на контакт: узнавали результаты раньше, чем должны бы были по регламенту. То есть получалось общаться искренне и адекватно, многие специалисты подсказывали что-то полезное.
Виды оперативного вмешательства
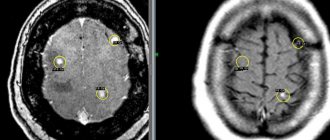
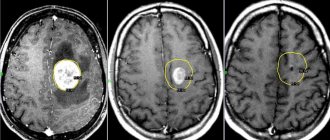
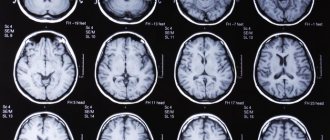
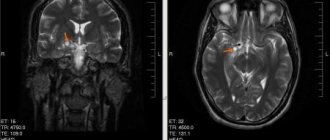
Перед хирургическим вмешательством проводится диагностика, от которой во многом зависит выбор вида иссечения патологического очага. Исследование при помощи визуализации опухоли на снимке или вывод изображения на компьютер, позволяет врачам определить вид патологии и размеры.
Виды хирургических техник для удаления очага:
- Стереотаксическая радиохирургия – опухоль удаляется при помощи высокоточного излучения. Лучевая терапия проводится без инвазивного вмешательства;
- Трепанация черепной коробки – доступ к очагу обеспечивают через созданное отверстие, после чего опухоль удаляют;
- Эндоскопия – вид трепанации, но менее травматичный. Доступ к очагу происходит через прокол. Ход операции визуализируется на компьютере.
Чаще нейрохирурги прибегают к одному из видов трепанации черепа. Обеспечивается полный доступ к патологическому очагу и возможно удалить пораженную костную часть черепа.
Лечение опухолей головного мозга
Современная онкология располагает тремя основными способами лечения внутричерепных новообразований:
- оперативное хирургическое вмешательство;
- радиохирургическая, а также лучевая терапия;
- метод химиотерапии.
Радикальным способом избавления от опухоли является операция на головном мозге. Такие способы, как химиотерапия и лучевая терапия, представляют собой сопутствующее воздействие на очаг патологии перед или после оперативного лечения.
Радиохирургия – это метод лучевой терапии, позволяющий справиться с новообразованием без хирургического вмешательства. Для проведения радиохирургии используется такое передовое оборудование, как кибернож, гамма-нож.
Подготовка больного
Подготовительный этап перед удалением новообразования направлен на снижение риска осложнений в ходе операции и после ее проведения.
Стандартная подготовка к операции:
- Лабораторная диагностика;
- Регистрация и исследование сердца (ЭКГ);
- КТ или МРТ мозга;
- Ангиография сосудов мозга.
При удовлетворительных результатах обследования, начинается противоотечная терапия. Если в анамнезе отмечены эпиприступы, то назначаются противосудорожные препараты.
Рекомендации за несколько дней до операции:
- Запрещено употребление алкогольной продукции;
- Исключить табакокурение;
- Соблюдать профилактический прием антикоагулянтов.
За сутки до операции проводят очищение ЖКТ, прием пищи или жидкости прекращают.
Ход операции
Радикальное лечение проводят только с применением анестезии. После получения доступа к патологическому очагу в мозге, нейрохирург проводит полное или частичное иссечение опухоли. Пораженная зона органа не удаляется, если это может привести к тяжелым неврологическим расстройствам.
Операция проводится под визуальным контролем, которую обеспечивает аппаратура (УЗ аппарат, МРТ или КТ). Удалить новообразование в мозге возможно скальпелем или при помощи лазерного луча.
Иссечение опухоли лазером относится к менее травматичному методу и снижает риск кровотечения до минимума. Лазерное воздействие приводит к интенсивной выработке тепла и иссечению мягких тканей, без повреждения костной. Лучи эффективно применяются при сложнодоступных новообразованиях в мозговых структурах.
После операции назначается радиотерапия, в качестве профилактики вторичных образований. Лучевая терапия может применяться при неоперабельных случаях или частичном удалении патологического очага в мозге. Воздействие радиацией применяют в основном при злокачественном течении процесса, с целью остановки деления атипичных клеток.
Наркоз
Инструментальное вмешательство чаще проводят под общим наркозом. Медикаментозный сон обеспечивается при помощи вдыхания закиси азота, который поступает через интубационную трубку в легкие. Пациент находится без сознания и максимально расслаблен, аппаратура контролирует сердечную деятельность. Аппарат ИВЛ (искусственная вентиляция легких) поддерживает дыхательную деятельность.
В некоторых случаях во время операции пациент находится в сознании – это зависит от локализации очага. Применение местной анестезии необходимо для оценки функциональности жизненноважных центров (речь, мышление, зрение). Такая мера позволяет наиболее эффективно провести оперативное вмешательство и избежать нежелательных последствий.
Стереотаксические методы лечения не всегда требуют обезболивания, поскольку не происходит травмирования тканей для доступа к очагу. Возможно применение местной анестезии.
Краниотомия открытая операция
Доступ к внутричерепному образованию при операции получают при помощи снятия участка кости и надкостницы. Новообразование иссекается, сосуды которые кровоснабжали образование запаивают (антикоагуляция). Поражение костной ткани в большинстве случаев тоже иссекается, вставляется протез, который заранее моделируют.
После успешного удаления опухоли в головном мозге, на отверстие накладывается костный лоскут, фиксацию проводят при помощи металлических пластин или винтов.
Эндоскопия
В черепе делают небольшой прокол, помещая в отверстие эндоскоп. Прибор оснащен миникамерой и различными насадками.
Все действия отслеживаются на мониторе, после иссечения опухоли в структурах мозга, ее извлекают через полученный доступ.
Стереохирургия
Метод лечения не относится к инвазивному вмешательству. На атипичные клетки в толще мозга воздействует поток радиоактивных лучей. Метод относится больше к консервативной терапии, поскольку не несет травматизацию тканей черепа. Устройство в виде шлема помещается на голову пациента, после чего происходит воздействие на патологический очаг.
Радиоактивный луч имеет определенную длину волны, которая разрушает патологический очаг, не затрагивая при этом здоровые ткани. Пациент находится в сознании и не испытывает боль.
Метод применяют для разрушения небольших внутричерепных образований (до 3 – 3,5 см).
Система кибер нож
Для удаления опухоли применяют сфокусированные точно на очаг пучки радиации. Под визуальным контролем (при помощи аппаратуры) кибер нож выставляется на определенные координаты на черепе, после чего включают поток лучей под разными углами.
Гамма нож
Процедура схожа с системой кибер нож. Опухоль в головном мозге подвергается радиоактивному воздействию концентрированных пучков. Пациент в момент воздействия должен находится в неподвижном положение, на участок черепа ставят рамку.
Процедура выполняется после местной анестезии.
Что такое доброкачественная опухоль?
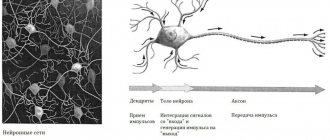
Опухоль – это патологическое образование, которое образуется в результате дифференцировки и неконтролируемого деления клеток. Последовательные мутации приводят к неопластической (опухолевой) трансформации клеток. В результате здоровые ткани утрачивают специфическую структуру, но чаще полностью или частично сохраняют функции. Процесс разрастания новообразования может сопровождаться повреждением окружающих здоровых тканей – опухоль сдавливает их, нарушая кровообращение, питание, регенерацию и другие естественные процессы.
Виды доброкачественных опухолей
Опухоль – общее название множества новообразований, которые произрастают из различных тканей организма. Например, по типу тканей различают виды:
- Плоский и цилиндрический эпителий — Эпителиома;
- Железистый эпителий — Аденома;
- Соединительная ткань — Фиброма;
- Жировая ткань — Липома;
- Гладкомышечная ткань — Лейомиома;
- Костная ткань — Остеома;
- Хрящева ткань — Хондрома;
- Лимфоидная ткань — Лимфома;
- Поперечно-полосатая мышечная ткань — Рабдомиома;
- Нервная ткань — Невринома.
Восстановление после операции
Реабилитация после удаления опухоли головного мозга достаточно длительная и включает в себя комплексный подход. Восстановление после удаления опухоли проходит в несколько этапов:
- В условиях стационара – адаптация, обучение утраченным навыкам. Контроль состояния, профилактика послеоперационных осложнений, пассивные нагрузки с переходом к ЛФК.
- В амбулаторных условиях (дома) – прием назначенных медикаментов, физиопроцедуры и массаж. Постепенные физические нагрузки (бассейн, ходьба).
Реабилитация происходит в течение года. При соблюдении рекомендаций утраченные функции полностью восстанавливаются.
Весь период пациент должен соблюдать диетическое питание и исключить употребление алкоголя.
Рекомендации в восстановительный период:
- Исключить тяжелые физические нагрузки в течение года;
- Избегать смены климата и высоких перепадов атмосферного давления (перелеты) в течение трех месяцев;
- Исключить длительное воздействие ультрафиолетовых лучей (загар);
- Не посещать баню или сауну.
Срок восстановления зависит от вида оперативного вмешательства и может занять менее продолжительный отрезок времени.
Классификация заболевания
Кроме деления на доброкачественные и злокачественные, выделяют классификацию на первичные и вторичные опухоли — во втором случае они возникают в результате распространения злокачественных процессов из других органов.
Для лечения значимым является то, в каких клетках и тканях возникло новообразование. Среди часто встречающихся первичных опухолей называют следующие:
- развившиеся непосредственно из мозговых тканей;
- менингиомы — опухоли оболочек;
- невриномы — образования в нервах черепа;
- аденома гипофиза.
По местонахождению новообразования могут располагаться в верхних или нижних отделах, полушариях, срединных структурах или основании головного мозга.
Прогноз после удаления
Продолжительность жизни зависит от вида внутричерепного образования и локализации очага. Своевременное обращение за медицинской помощью при патологической симптоматике, позволяет диагностировать опухоли на начальной стадии и провести радикальное лечение.
Удаление опухоли головного мозга при доброкачественном течении гарантирует полное излечение и имеет низкий риск рецидива заболевания. Удаление злокачественных образований имеет высокую вероятность повторного заболевания в течение 5 лет после радикального лечения.
Сколько живут после нейрохирургического вмешательства, зависит от стадии рака и возраста больного. Чем старше возраст, тем ниже становится компенсаторные возможности организма и иммунное сопротивление атипичным клеткам.
Выявление опухоли на ранней стадии имеет высокий процент полного излечения. Позднее диагностирование, и наличие метастаз, не подлежит инструментальному вмешательству и неизбежно приводит к летальному исходу.
Тяжелые последствия после хирургического удаления опухоли в мозге при правильной врачебной тактике имеют низкую вероятность. Даже неполное удаление новообразования продлевает жизнь больному и улучшает качество жизни. Отказ от операции приводит к неминуемой смерти.
Клиническая картина
Совокупность проявлений болезни зависит от локализации и размера очага поражения. Ее составляет общемозговая и очаговая симптоматика.
Общемозговая симптоматика
Любой из перечисленных ниже процессов является следствием сдавливания структур головного мозга опухолью и повышения внутричерепного давления.
- Головокружение может сопровождаться горизонтальным нистагмом.
- Головная боль: интенсивная, постоянная, не купирующаяся анальгетиками. Появляется из-за повышения внутричерепного давления.
- Тошнота и рвота, не приносящая облегчение пациенту, также является следствием повышенного внутричерепного давления.
Очаговая симптоматика
Многообразна, она зависит от локализации опухоли.
Двигательные нарушения проявляются появлением параличей и парезов вплоть до плегии. В зависимости от поражения возникает либо спастический, либо вялый паралич.
Нарушения координации характерны для изменений в мозжечке.
Нарушения чувствительности проявляются снижением или потерей болевой и тактильной чувствительности, а также изменением восприятия положения собственного тела в пространстве.
Нарушение устной и письменной речи. При локализации опухоли в области мозга, отвечающей за речь, у пациента постепенно нарастают симптомы, окружающие больного замечают изменение почерка и речи, которые становятся невнятными. С течением времени речь делается нечленораздельной, а при письме появляются одни каракули.
Нарушение зрения и слуха. При поражении зрительного нерва у пациента меняется острота зрения и способность распознавать текст и предметы. При вовлечении в патологический процесс слухового нерва у больного снижается острота слуха, а при поражении определенного участка мозга, отвечающего за распознавание речи, теряется способность понимать слова.
Судорожный синдром. Эписиндром часто сопровождает опухоли головного мозга. Связано это с тем, что новообразование сдавливает структуры головного мозга, являясь постоянным раздражителем коры. Как раз это и является провоцированием развития судорожного синдрома. Судороги могут быть тоническими, клоническими и клонико-тоническими. Это проявление заболевания чаще встречается у молодых пациентов.
Вегетативные нарушения выражаются слабостью, усталостью, нестабильностью артериального давления и пульса.
Психоэмоциональная нестабильность проявляется нарушением внимания и памяти. Зачастую у пациентов меняется характер, они становятся раздражительными и импульсивными.
Гормональная дисфункция появляется при неопластическом процессе в области гипоталамуса и гипофиза.