Миелит спинного мозга – это общее название для всех заболеваний воспалительного характера, поражающих спинной мозг. Миелит может развиваться при аллергическом или инфекционном поражении. Зачастую патологический процесс распространяется на несколько (1-2) сегментов спинного мозга больного, но бывают случаи, когда их количество увеличивается при воздействии определенных факторов. Болезнь сопровождается многими симптомами, основным из которых является нарушение работы спинного мозга. Если пациенту не оказать своевременную помощь, то миелит может обернуться серьезными осложнениями.
Миелит спинного мозга
Причины появления
Разновидности миелитов подразделяются на две главные группы, которые формируются по признаку очередности появления процесса поражения:
- Первичные. Патология представляет собой результат прямого поражения (инфекции, травмы) спинного мозга пациента.
- Вторичные. Болезнь развивается на фоне другого заболевания или является ее осложнением (то есть последствием вторичного инфицирования).
Бывает одновременное воспаление головного и спинного мозга.
Классификация
Существует классификация по механизму возникновения процесса воспаления. В зависимости от этого миелиты делятся на такие категории:
- травматические;
- инфекционные;
- идиопатические (этиология неясная);
- интоксикационные.
Заражения инфекционного характера производятся преимущественно гематогенным способом, посредством системы кровоснабжения (исключение только занесение инфекции в открытую рану). Способ проникновения вирусных инфекций при миелитах первичного типа предполагает непосредственное попадание вирусов через укус зараженных людей и животных, кровососущих насекомых, нестерильные медицинские инструменты в кровь. Самими вероятными возбудителями инфекционных первичных миелитов являются нейротропные (обладающие способностью внедрения в нейроны) вирусы столбняка, гриппа, кори, ветряной оспы, бешенства, свинки, лишая, полиомиелита, различные типы герпеса (цитомегаловирус, простой герпес, Эпштейна-Барр). Как еще возникает воспаление спинного мозга?
Классификация и причины заболевания
В соответствии с международной классификацией воспаление спинного мозга разделяется на несколько видов. В соответствии с особенностями протекания патологического процесса выделяют:
- Острый миелит. Характеризуется заболевание бурным началом и ярко выраженной симптоматикой. Острый миелит имеет тяжелое течение и приводит к появлению разнообразных осложнений.
- Подострое заболевание. Характеризуется постепенным проявлением симптоматики. Патологический процесс обладает прогрессирующим характером.
- Хроническая болезнь. Наиболее часто ее диагностируют у людей пожилого возраста.
Воспаление спинного мозга имеет несколько форм в соответствии с причинами его возникновения. Инфекционный миелит является первичным и вторичным. Патологический процесс появляется при воздействии на организм разнообразных инфекций и вирусов. Появление болезни наблюдается при воздействии:
- Энтеровирусных инфекций;
- Микоплазм;
- Сифилиса;
- Менингококковой инфекции;
- Вируса герпеса;
- Цитомегаловирусной инфекции.
Лучевой миелит появляется у людей с онкологическими заболеваниями, лечение которых проводится с применением лучевой терапии. Травматические формы заболевания развиваются после разнообразных травм позвоночника – вывихов, растяжений, переломов, на фоне которых наблюдается проникновение вирусных инфекций в спинной мозг.
Существуют аутоиммунные причины развития заболевания, которые заключаются в выработке организмом антител к собственным клеткам. Появление токсического миелита спинного мозга наблюдается после отравления организма токсическими веществами. Если при склонности к аллергической реакции пациенту проводят вакцинацию, то это может привести к патологии.
Миелит спинного мозга развивается при воздействии на организм разнообразных провоцирующих факторов, которые рекомендуется исключать из жизни.
Провоцирующие факторы инфекции вторичного типа
Очаги заражения инфекцией вторичного типа появляются в спинном мозге тоже в результате перемещения бактерий по системе кровоснабжения. Известны такие возбудители:
- грибковые (Cryptococcus, Blastomyces, Aspergillus);
- бактерии (сифилис, туберкулез);
- паразиты (трематоды, гельминты).
Травматические источники воспаления:
- облучение (излучения высокоэнергетические);
- поражение электричеством;
- декомпрессионное заболевание.
Метаболические нарушения:
- перцинозная анемия (гибель нейронов, демиелинизация, недостаток витамина B12); сахарный диабет;
- хронические болезни печени.
Помимо перечисленных выше факторов воспалительный процесс в спинном мозге может быть спровоцирован токсическими веществами (включая анестезии при вмешательстве на позвоночнике), коллагенозами (болезнями соединительных тканей), тяжелыми металлами, воспалениями мозговых оболочек (арахноидит), аутоиммунными болезнями.
Воспаление спинного мозга может быть вызвано введением вакцины на какое-либо из перечисленных выше вирусных заболеваний.
Вероятные осложнения
Наличие воспалительного процесса в мозге (независимо от типа болезни и стадии ее развития) – это крайне опасное для здоровья человека состояние. Даже после полностью вылеченной патологии пациент может столкнуться с различными неприятными последствиями и осложнениями:
- Проблемы со слухом.
- Проблемы с запоминанием новой информации и воспроизведением старой.
- Косоглазие (в разной форме), прогрессирующее ухудшение зрения (обычно близорукость).
- Снижение интеллектуальных способностей.
- Развитие различных форм эпилепсии.
- Сбой в работе щитовидной железы и других внутренних органов.
- Проблемы с координацией движений.
- Нарушения в функционировании сердечнососудистой системы.
При воспалении в головном мозге практически всегда присутствует вероятность летального исхода. Если не будет проводиться адекватное лечение, то пациент вполне может умереть в течение 4-7 суток после проявления первой симптоматики болезни.
Особенности развития
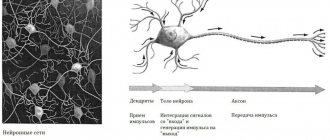
В спинной мозг инфекция попадает извне либо гематогенным или лимфогенным способом из первичного очага (с лимфой или кровью). Вторым путем внедрения становятся миелиновые оболочки либо волокна нервов спинного мозга.
Сначала происходит инфицирование пространства между и под оболочками, потом поражаются главные мозговые ткани (белое и серое вещество).
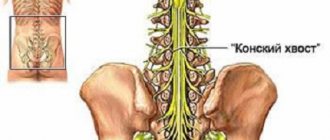
У спинного мозга есть деление на сегменты, которые соответствуют позвонкам по размерам. Каждый сегмент отвечает за рефлексы и осуществляет передачу в мозг головы и обратно сигналов от конкретной группы мышц или внутреннего органа. Миелиты в зависимости от числа зараженных сегментов определяются, как ограниченные (локализованные), распределенные по сегментам (диссеминированные) или очаговые (в не связанных друг с другом или соседних сегментах). Выделяется отдельно оптикомиелит, когда сочетаются миелит поперечный и неврит оптических нервов, который отличается демиелинизацией.
1.Что такое миелит? Виды миелита и факторы риска
Диагноз «миелит» охватывает весь спектр воспалительных заболеваний спинного мозга. Любой процесс такого рода, локализованный в его белом или сером веществе, представляет серьёзную угрозу. Распространённость миелитов не высока (5 случаев на 1 млн. человек). Риск развития спинальных воспалений не зависит от пола или возраста. По некоторым исследованиям заболеваемость выше среди подростков и пожилых людей, что, впрочем, может быть связано с большей вероятностью травмирования и неустойчивостью иммунного статуса у этих возрастных групп. Миелит трудно поддаётся лечению и нередко оставляет необратимые функциональные нарушения.
Прогноз во многом зависит от стадии, на которой начато лечение. Однако начальные признаки воспаления в спинном мозге схожи с симптоматикой ряда других заболеваний неинфекционного генеза. По этой причине больные, испытывающие боль в спине и нарушение чувствительности, могут своевременно не обращаться к врачу, списывая эти проявления на возраст, физические нагрузки, стресс. Чаще диагностика проводится уже на этапе параличей, парезов, расстройства тазовых функций, когда человек обнаруживает нетипичные симптомы.
Виды миелита и факторы риска
В зависимости от этиологии различают инфекционные, интоксикационные и травматические миелиты. Кроме того, данная патология может быть первичной или развиться на фоне уже имеющихся заболеваний.
Первичный инфекционный миелит наблюдается в симптомокомплексе туберкулёза, сифилиса, герпеса, ВИЧ, менингита. В этом случае очаг инфицирования локализуется непосредственно в спинном мозге. Вторично возбудители могут быть занесены с током крови при общеинфекционных заболеваниях (пневмония, грипп, корь, тиф, скарлатина). Также высока вероятность распространения патогенной флоры на вещество спинного мозга при остиомиелите позвоночника.
Травматический миелит развивается вследствие нарушения целостности позвоночника с одновременным проникновением инфекции в мозговое вещество. Ослабленный иммунитет в сочетании с нарушением принципов антисептики во время хирургического лечения или инфицирование пострадавшего до оказания первой помощи может дать начало воспалительному процессу в спинномозговом веществе.
Интоксикационный миелит становится следствием острого отравления или длительного постоянного действия нейротоксичных веществ (типичным примером здесь является работа на вредных производствах).
Стоит также отметить, что миелит может развиваться как компонент паранеопластического синдрома при онкологических заболеваниях или быть следствием некоторых аутоиммунных заболеваний.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
По локализации
По локализации в стволе мозга миелиты подразделяются на:
- поперечный (пораженная область – белое и серое вещество мозга в ряде сегментов сразу);
- передний (пораженная область – белое вещество в зоне борозды срединной передней);
- периферический (поражено на боковых и задней сторонах белое вещество мозга);
- центральный (подвергается поражению серое вещество).
Источником воспаления серого вещества спинного мозга становится ответ системы иммунитета на наличие патогенного фактора.
По интенсивности
Заболевание по интенсивности реакции определяется в качестве:
- Острого, что развивается быстро, глубокое тканевое поражение, может быть несколько очагов развития.
- Подострого. Медленно развивается, сопровождается болями неясного генеза, начало с нижних отделов.
- Хронического. В течение нескольких лет развивается, сопровождаясь дефектами тканевого питания. Главная причина заболеваний: первый тип Т-лимфотропного вируса и ВИЧ-инфекции.
Главный итог активности клеток иммунитета является нейроновая дегенерация и демиелинизация самых близких проводящих нервов, которые вовлекаются в сферу процесса воспаления. Некротизация тканей нервов проявляется в виде увеличения фрагментов структур клеток в цереброспинальной жидкости.
Воспаление спинного мозга выражается в форме отечности, тканевого набухания, смазанной границы между белым и серым веществом (видно на МРТ). Если сильно увеличить, то заметны тромбы в капиллярах, микроскопические кровоизлияния, разрушение стенок клеток, распад нейроновой миелиновой оболочки.
Болезнь чаще (около 40% случаев) задевает грудной позвоночный отдел и нижнюю часть позвоночного столба. По частоте инфицирования второй является верхняя половина отдела груди, поясница и торакально-поясничное соединение. Отдел шеи инфицируется довольно редко. Чаще поражены соседние пары позвонков либо сразу несколько отделов (диссеминированные воспаления).
Симптомы и лечение воспаления спинного мозга взаимосвязаны.
Симптомы
Симптомы миелита клинически различаются. Выраженность их определяется степенью и уровнем воспаления спинного мозга. Главные из них следующие:
- дефекты чувствительности;
- неприятные ощущения боли;
- нарушение функций таза;
- паралич.
Первые симптомы воспаления спинного мозга похожи на признаки любого инфекционного процесса: общая слабость, озноб, повышение температуры тела до 39˚. О присутствии неврологической патологии говорят боли в спине, способные распространяться на соседние ткани из пораженной области.
Сильно развитое воспаление вещества спинного мозга приводит к потере чувствительной и двигательной функций.
Миелит
Клиническая картина миелита целиком и полностью зависит от места локализации воспаления. Уровень поражения определяют сегментами или отделами спинного мозга (в каждом из которых несколько сегментов). К примеру, миелит может быть грудным, верхнешейным, поясничным и т. д. Как правило, миелит охватывает сегмент спинного мозга по всему поперечнику, нарушая работу всех проводниковых систем. Это значит, что нарушаются обе сферы: и двигательная, и чувствительная.
Описывать симптомы миелита стоит с учетом времени их появления. От момента начала болезни до разгара клинические проявления заболевания заметно меняются. Первые признаки инфекционного миелита совершенно неспецифичны и мало чем отличаются от прочих инфекционных заболеваний. Острое начало, резкое повышение температуры тела до 38-39˚С, озноб, слабость – все «стандартные» признаки любого воспалительного процесса. Далее заболевание начинает приобретать характерные для него черты. Первым неврологическим симптомом обычно становится боль в спине. Она может быть очень интенсивной (это индивидуально). Болевые ощущения при миелите не локализуются в одной области: боль распространяется и на соседние участки тела. Ее иррадиация (собственно, распространение болевых ощущений) – признак поражения корешков спинного мозга (радикулита). Боль может «отдавать» в спину, область промежности, бедра и т. д. Все зависит от уровня поражения. Симптомы со временем становятся более выраженными, причем в некоторых случаях такая «эволюция симптомов» может происходить за несколько часов или дней.
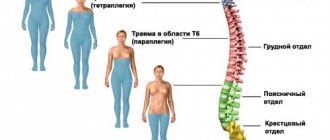
Как уже говорилось, клиника миелита разнится в зависимости от уровня воспаления. Миелит верхних сегментов шейного отдела спинного мозга характеризуется спастическим тетрапарезом. Он наиболее опасен: всегда есть вероятность повреждения диафрагмального нерва. Это, в свою очередь, грозит остановкой дыхания. Распространение воспаления с верхнешейных сегментов вверх на структуры продолговатого мозга может привести к бульбарным расстройствам. Миелит на уровне шейного утолщения проявляется сочетанием вялого пареза рук со спастическим парезом ног. Нижние сегменты шейного отдела поражаются чаще, чем верхние, и их воспаление не так опасно. В ряде случаев оно грозит стойкими двигательными нарушениями (опасности для жизни миелит этой локализации, как правило, не несет).
Грудной отдел спинного мозга страдает, пожалуй, чаще всего. Поражение этой области вызывает развитие спастического паралича ног. Последний представляет собой паралич-напряжение. Мышцы при этом приобретают излишний тонус, могут появляться судороги. Ответ на проверку коленных и ахилловых рефлексов при грудном миелите всегда слишком активный. Стоит помнить, что при быстро развившемся поперечном миелите сначала может наблюдаться пониженный тонус мышц, затем, через некоторое время, расстройства приобретают характер спастического паралича.
Пояснично-крестцовый отдел спинного мозга также часто поражается миелитом. Симптоматика миелита этой локализации включает периферический парез в ногах и расстройство тазовых функций по типу недержания мочи и кала. Параллельно с этим мышцы, которые иннервируются пораженными нервами, лишенные нормальной регуляции и питания, постепенно атрофируются.
Нарушения чувствительности наблюдаются при любом варианте миелита. Единственное незыблемое правило: подобного рода расстройства всегда возникают ниже места поражения. Сенситивные нарушения заключаются в снижении или полном отсутствии болевой чувствительности, пониженной реакции на прикосновение, холод и т. д. Могут возникать парестезии – «несуществующие ощущения», например, «мурашки», холод или ощущение ветра.
Особенности диагностики
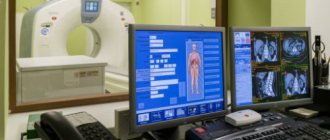
Распознать инфекционное происхождение острых миелитов можно по характерным признакам, подтверждают ее неврологические тесты. Чтобы определить менее выраженные хронические и подострые формы, можно воспользоваться визуализационными диагностическими методами.
Компьютерная томография с применением контрастного вещества либо магнитно-резонансная томография – это ведущие визуализационные способы. Кроме того, применяется миелография (не такой эффективный тип рентгеноскопии).
Как определяется возбудитель?
Инфекционный возбудитель определяется посредством бактериологических анализов ЦСЖ, исследований экссудатов и крови в пораженной области. Проверяются пробы жидкости спинного мозга на количество лимфоцитов, содержание белков и физические изменения. Если нейтрофилы в большом количестве, это свидетельствует о тяжести патологии.
Анализы и симптомы могут говорить о заболеваниях, похожих по механизму развития: злокачественные опухоли, рассеянный склероз, эпидурит (эпидуральный гнойный абсцесс), арахноидит, полиневропатия, энцефаломиелит. С помощью дифференциальной диагностики диагноз уточняется.
Диагностика
Диагностика поперечного миелита основана на клинических и рентгенологических данных. Клинические характеристики миелопатии — это признаки и/или симптомы сенсорной, моторной или вегетативной дисфункции, относящейся к спинному мозгу. Часто наблюдаются свидетельства воспаления либо на МРТ с усилением гадолиния, либо при люмбальной пункции в виде повышения лейкоцитов в спинномозговой жидкости или индекса IgG, либо на присутствие олигоклональных IgG полос, уникальных для спинномозговой жидкости.
Если на основании анамнеза и физического обследования подозревается миелопатия, сначала проводится МРТ спинного мозга с усилением гадолиния, чтобы оценить, есть ли компрессионное или воспалительное (усиливающее гадолиний) поражение или инсульт спинного мозга, поскольку признаки и симптомы могут быть похожими. Важно исключить компрессионную миелопатию (сдавление спинного мозга), которая может быть вызвана опухолью, грыжей межпозвоночного диска, гематомой или абсцессом. Выявление этих нарушений имеет решающее значение, поскольку иммобилизация для предотвращения дальнейшего повреждения и раннее хирургическое вмешательство по удалению компрессии иногда могут обратить вспять неврологические повреждения спинного мозга.
Люмбальная пункция используется для поиска суррогатных маркеров воспаления в спинномозговой жидкости. К ним относятся повышенное количество лейкоцитов в спинномозговой жидкости, повышенное содержание белка в спинномозговой жидкости и повышенный индекс IgG/или наличие полос олигоклональных IgG, уникальных для спинномозговой жидкости. Однако следует отметить, что значительный процент пациентов с клинической картиной, которая в остальном напоминает поперечный миелит, не соответствует этим воспалительным характеристикам, и, следовательно, отсутствие воспалительных маркеров не исключает поперечный миелит.
Чтобы определить основную причину воспалительного процесса, рекомендуются специальные анализы для оценки наличия системного воспалительного заболевания, такого как синдром Шегрена, красная волчанка (СКВ) и нейросаркоидоз. Важно проверить уровень витамина B12 и меди. NMO-IgG должен быть исследован и, если отрицательный, должен быть заказан анализ MOG-IgG. Необходимо исключить причины заражения.
МРТ головного мозга выполняется для выявления поражений, указывающих на рассеянный склероз или другие заболевания (оптикомиелит, острый диссеминированный энцефаломиелит, нейроволчанка, нейро-синдром Шегрена, нейросаркоидоз), которые могут поражать не только спинной мозг, но и головной мозг. Если не удается установить четкую причину, диагноз — идиопатический поперечный миелит.
Невоспалительные миелопатии включают миелопатии, вызванные артериальной или венозной ишемией (закупоркой), сосудистыми мальформациями, радиацией или питательными/метаболическими причинами, и соответствующие обследования в этих ситуациях могут включать ультразвуковое исследование аорты, спинальную ангиографию или оценку протромботических факторов риска.
В рамках категории идиопатического поперечного миелита может оказаться полезным различать острую частичную (парциальную) форму, острую полную форму и продольно обширный поперечный миелит, поскольку эти синдромы представляют собой различные дифференциальные диагнозы и прогнозы.
Острый парциальный поперечный миелит относится к легкой или сильно асимметричной дисфункции спинного мозга с поражением менее 3 позвоночных сегментов на МРТ. Острая полная форма расстройства относится к полной или почти полной клинической дисфункции ниже поражения и поражения на МРТ менее 3 позвоночных сегментов. Продольно обширный поперечный миелит имеет полную или неполную клиническую картину, но поражение на МРТ длиннее или равно 3 позвоночным сегментам.
Лечение
Производить лечение воспаления спинного мозга желательно в стационарных условиях или под постоянным врачебным контролем. Правильное положение тела человека в постели, непрерывный уход позволят обеспечить минимальные тканевые и кожные повреждения, поскольку миелит зачастую становится причиной нарушений трофики, которые, в свою очередь, провоцируют возникновение пролежней у пациента.
Процессы воспаления становятся стабильными и снижаются посредством гормональных медикаментов (кортикостероидов). Бактерицидное и противовирусное лечение (антибиотики, сульфаниламиды, иммуностимулирующие средства) обеспечивает ускоренное уничтожение инфекционного возбудителя.
Для профилактики появления пролежней делаются регулярно процедуры для улучшения трофики и кровообращения: облучение ультрафиолетом, повязки с целебными мазями, промывания кожи калия перманганатом.
При появлении гангренозных поражений терапия предусматривается оперативное вмешательство (некротизированные ткани иссекаются).
При дефектах функционирования мочеиспускания пострадавшему ставят катетер. Чтобы предотвратить болезни мочевыделительной системы, производятся регулярно промывания антисептиком. Укрепить деградирующую ткань мышц больному помогают стимулирующие средства. Высокий тонус и мышечные контрактуры при параличах спастического типа смягчают посредством миорелаксантов. Благодаря использованию антихолинэстеразных препаратов улучшается проводимость в мотонейронах возбуждения нервов.
Гимнастика и массаж
Осторожная гимнастика, а также массаж улучшают мускулатуру, снижают напряжение аппарата связок при воспалении корешков спинного мозга. Во время периода восстановления после стабилизации дефектов моторики пациенту рекомендуется делать упражнения для восстановления эластичности и подвижности связок.
Восстановительное комплексное лечение воспаления спинного мозга предполагает проведение физиопроцедур: электрофорезы с биологически активными веществами и препаратами, электростимуляцию в позвоночной области. Кроме того, желательны бальнеологические процедуры (лечение грязями, минеральные ванны).
На определение прогноза патологии влияют многие факторы: состояние и возраст больного, разновидность болезни (вторичная или первичная, сопровождающаяся прочими неврологическими нарушениями), возникновения воспалительного процесса и инфицирования. Положительная динамика в общей статистике преобладает.
Особенности локализации
По своей локализации арахноидит имеет особенности:
- Церебральный арахноидит (воспаление головного мозга). Он охватывает преимущественно заднечерепную ямку, а также основание и поверхность: Конвектикальный. При воспалении задеваются извилины и наружная поверхность полушарий. Конфектикальный тип патологии ведет к моторным и чувствительным сбоям, а также к приступам судорог;
- Слипчивый. Обнаружить его крайне сложно из-за отсутствия определенной локализации. Для этого типа болезни свойственны общие симптомы, характерные многим патологическим процессам;
- Оптико-хиазмальный. В этом случае воспаление базальное, то есть находится у основания. Основным признаком такого очага локализации является нарушение зрения;
- Задней черепной ямки. Обычно из-за такого расположения воспалительного процесса у больного теряется координация движений и растет внутривенное давление.
- Спинальный арахноидит (воспаление спинного мозга). Имеет такие особенности локализации: Слипчивый. Для такого очага воспаления свойственно скрытое течение с признаками характерными ишиасу, невралгии и т. д.
- Кистозный. Этому виду воспаления свойственны сильные боли и трудности при движениях. Постепенно охватываются обе стороны спины;
- Кистозно-слипчивый. Обычно этот вид болезни протекает без особой симптоматики, но со временем проявляются проблемы при движениях и нарушается чувствительность.
Прогноз болезни
При воспалении спинного мозга его прогноз определяется местом локализации патологии, ее формой и остротой протекания. Как правило, врачи дают резко отрицательный прогноз только при менингококковом типе инфекции. Другие же разновидности поддаются лечению довольно эффективно.
Восстановительный процесс после воспаления спинного мозга способен занимать продолжительный период. Пациенту дается нерабочая вторая группа инвалидности с медицинской переаттестацией каждый год. Считается, что возможно полное восстановление подвижности нижних конечностей после миелита спинного мозга буквально через 6-8 месяцев после начала заболевания. При поперечном поражении спинного мозга инсультоподобного характера возможно сохранение параплегий и параличей. Также может закончиться абсолютным выздоровлением.
С аналогичной частотой отмечаются случаи, которые сопровождаются постепенным прогрессированием симптоматики, в конечном итоге завершаясь летальным исходом больного на протяжении 5-6 лет. Наиболее неблагоприятный прогноз, если воспалительный очаг локализуется в пояснично-крестцовой области. Также есть определенная опасность, если поражен шейный отдел.
Наиболее высокая вероятность выздоровления пациента после миелита отмечается при своевременно оказанной медицинской помощи. При обращении больного к врачу на этапе утраты чувствительности в конечностях значительно снизится возможность полного восстановления.
Как называется воспаление корешков спинного мозга, теперь мы знаем.
Симптоматика патологии
Появление признаков острого миелита наблюдается в течение суток после проникновения патогенных микроорганизмов в спинной мозг. У пациента наблюдается резкое повышение температуры тела до показателя в 39 градусов. При заболевании диагностируется появление лихорадки или озноба. Пациенты жалуются на сильную боль в области поражения.
У больных отмечается гипергидроз, который сопровождается увеличенным потоотделении. При остром миелите у больных отмечается слабость и повышенная утомляемость даже при выполнении привычных дел.
При несвоевременном лечении патологии нарушается чувствительность в конечностях. При этом парезам и параличам может поддаваться рука или нога в соответствии с областью поражения спинного мозга. При инфекционном миелите наблюдается появление наиболее серьезных моторных дисфункций. Частым симптомом патологии является повышенный тонус мускулатуры.
Во время протекания болезни наблюдается невозможность выполнения механических функций. При лучевом миелите у больных наблюдается уменьшение сил в мускулах. При длительном течении болезни диагностируется дисфункция в работе тазовых органов.
Что такое миелит и как он проявляется досконально знает только доктор. Поэтому при возникновении подозрений на заболевание нужно обратиться к доктору.
Профилактика
В настоящее время проводят вакцинацию людей, которая защищает их от инфекционных патологий, поражающих оболочки мозга головного и спинного:
- полиомиелит – поражение инфекцией двигательной функции позвоночного шейного отдела;
- корь – заболевание, симптомы которого – сыпь во рту и на коже, кашель;
- паротит – вирус, что влияет на слюнные железы.
Все остальные причины развития заболевания трудно предсказать и невозможно предотвратить. Самое главное – внимательное отношение к собственному здоровью, если что-то беспокоит, нужно вовремя обращаться за помощью к врачам и не заниматься самолечением.
Мы рассмотрели симптомы и лечение воспаления спинного мозга.