К поражениям структур центральной нервной системы могут привести нейроинфекции – что это такое, как именно они проявляются и какую терапию выбрать для борьбы с ними, рассмотрим подробно. Под нейроинфекциями специалисты подразумевают довольно широкую группу неврологических заболеваний, которые могут развиваться у людей любого пола и возраста.
В большей степени им подвержены дети и пожилые люди, поскольку болезнь протекает у них тяжелее, а последствия появляются чаще. При раннем обращении за медицинской помощью вероятность полного излечения существует. Поэтому затягивать с консультацией специалиста при подозрениях на такую патологию не рекомендуется.
Классификация
Поскольку нейроинфекцию головного мозга затруднительно описать с какой-то одной стороны, невропатологи традиционно придерживаются следующей классификации заболевания:
По срокам проникновения возбудителя в головной мозг и возникновению основной симптоматики:
- стремительная нейроинфекция – клинические проявления замены через 3-8 часов от момента инфицирования;
- острое течение болезни – признаки воспаления наблюдаются ближе к концу вторых суток;
- плавная нейроинфекция – такое заболевание характеризует появление симптомов в течение 2-7 суток от момента проникновения инфекции;
- хронические нейроинфекции, для которых свойственен продолжительный процесс, обычно, они встречаются у людей, чей организм уже ослаблен тяжелыми заболеваниями (ВИЧ, туберкулез).
По появлению очага воспаления:
- первичная нейроинфекция – при попадании возбудителя патологии извне непосредственно в центральную нервную систему;
- вторичный вариант – осложнение уже имеющегося в организме человека очага инфекции.
По виду возбудителя болезни: бактериальная нейроинфекция, вирусный вариант, грибковая форма, паразитарная атака.
Объясняя больному, что такое нейроинфекция, врачи ориентируются на вышеперечисленные критерии классификации болезни, лишь иногда добавляя к диагнозу еще какие-либо признаки. К примеру, путь передачи, имеющиеся осложнения.
Виды нейроинфекций
Классификация необходима для назначения пациентам стандартного и эффективного лечения. Существует несколько подходов к разделению заболевания. Основным является классификация по локализации поражения:
- Энцефалит — поражение нервной ткани структур ЦНС. Преобладает очаговая неврологическая симптоматика и признаки интоксикации. Часто выявляют клещевой энцефалит, а также связанный с вирусом герпеса, ветрянки и краснухи.
- Менингит – проявляется воспалительными изменениями в мозговых оболочках. У пациентов наблюдается общемозговые и менингеальные симптомы на фоне выраженных интоксикационных явлениях. Если заболевание вызвано вирусами или возбудителем туберкулеза, менингит имеет серозный характер. При бактериальном или грибковом поражении, отмечается гнойный тип менингита.
Также выделяют специфические формы нейроинфекций: полиомиелит, абсцессы, нейросифилис, опоясывающий лишай, ботулизм и нейроСПИД. Они характеризуются развитием патологических изменений в определенных структурах ЦНС на фоне инфицирования конкретным микроорганизмом.
В зависимости от течения болезни, ставится диагноз острой, подострой или хронической нейроинфекции. Типы заболевания различаются характером возникновения симптомов, длительностью их сохранения у пациента и последствиями для его организма.
Как передается нейроинфекция
Для вирусной нейроинфекции характерен воздушно-капельный путь передачи – от одного человека к другому при тесном общении, длительном пребывании в одном помещении, кашле, чихании. Оседая на слизистой оболочке, особенно если она повреждена, капельки жидкости из воздуха, с множеством вирусных частиц, становятся источником инфекции. Затем болезнетворные микроорганизмы поступают в кровяное русло и достигают оболочек мозга.
Гематогенный путь будет присущ бактериальной форме нейроинфекции, когда из уже имеющегося первичного очага возбудители перемещаются по лимфопутям и сосудам с кровью к структурам центральной нервной системы. Предрасполагающие к этому патологии: абсцессы, гаймориты, отиты, фронтиты.
Однако случаи контактно-бытового инфицирования крайне редки. Поэтому опасаться того, что нейроинфекция головного мозга появится из-за использования общих полотен или посуды, не стоит.
Вертикальный путь – от матери к ее ребёнку, также практически невозможен. При диагностировании нейроинфекции у детей виновным, как правило, признается воздушно-капельное инфицирование.
НЕЙРОИНФЕКЦИЯ
Что такое нейроинфекция?
Термин “нейроинфекция” не обозначает какое-то единичное заболевание. Это целый раздел достаточно распространенных неврологических патологий (более 42% от общей статистики). В него вошли поражения нервной системы, вызванные инфекционным агентом. Другими словами, нейроинфекция — это общее название инфекционных заболеваний, возбудитель которых локализован в нервной ткани и вызывает воспаление:
- головного мозга или его оболочек;
- спинного мозга;
- периферических нервов.
Этиологический спектр нейроинфекций достаточно широк — вирусы, бактерии, грибки, некоторые виды простейших. Огромную значимость приобретают микст-инфекции, при которых обнаруживается симбиоз патогенной флоры. Например, герпетическая нейроинфекция — менингоэнцефалит, энцефаломиелит.
С учетом длительности течения заболевания могут быть нейроинфекции, имеющие хронический (вялотекущий) характер, либо острые и подострые формы поражений нервной системы.
Острая нейроинфекция
В неврологической практике самыми серьезными считаются нейроинфекционные поражения, остро развивающиеся и имеющие тяжелый характер течения с высоким процентом летальных исходов. К наиболее частым неотложным состояниям относят:
- менингиты — воспалительные процессы проходят в оболочке головного и/или спинного мозга;
- энцефалиты — поражение тканей головного мозга;
- миелит — воспаление локализовано в спинном мозге;
- арахноидит — патология паутинной оболочки головного мозга.
Хроническая нейроинфекция
Хронические нейроинфекции характеризуются длительным течением патологического процесса, в котором ремиссии чередуются с периодами обострений. Распространенные представители этой категории заболеваний:
- бруцеллез;
- нейросифилис;
- нейроСПИД;
- поражение центральной нервной системы при туберкулезе.
Классификация нейроинфекции
Все нейроинфекции подразделяются на две значительные по объему группы:
- первичные (истинные) — самостоятельные заболевания, возбудитель которых нейротропен, он изначально поражает клетки нервной ткани;
- вторичные — поражение нервной системы происходит за счет диссеминации из уже существующего в организме первичного очага (например, токсоплазмоз, туберкулез, грипп, сифилис).
С точки зрения патоморфологической картины выделяют несколько видов нейроинфекций:
- первичные и вторичные гнойные менингиты и менингоэнцефалиты;
- серозные менингиты различного генеза;
- вирусная нейроинфекция — энцефаломиелиты и энцефалиты;
- демиелинизирующие (медленные) нейроинфекции.
В особую категорию выделяются нейроинфекции у детей. В связи с тем, что у них еще не окончательно сформирован иммунитет, дети больше всего подвержены инфекционным заболеваниям нервной системы. Наиболее характерные — ветряночный менингит и герпесвирусная нейроинфекция.
Симптомы нейроинфекции
Признаки нейроинфекции обладают разной степенью проявления, зависящей от остроты состояния. Несмотря на многообразие видов все острые нейроинфекции клинически связаны с отеком мозга на фоне общеинфекционной симптоматики. Они включают в себя пять основных синдромов:
- внутричерепной гипертензии — повышение внутричерепного давления сопровождается нарастающими головными болями, тошнотой, рвотой, головокружениями;
- нарушений сознания — различные степени психомоторного возбуждения, заторможенность, бредовые состояния, депрессия, неадекватные реакции, кома;
- судорожный;
- выраженный менингеальный — невозможность наклонить голову вперед (ригидность затылочных мышц), симптом Кернига (если предварительно согнуть ногу пациента под прямым углом в области тазобедренного и коленного суставов, то произвольно он ее разогнуть не сможет);
- очаговых неврологических поражений — проявления зависят от участков мозга, которые подверглись патологическим изменениям (например, нистагм, клонус стоп).
Когда развивается нейроинфекция, симптомы общей интоксикации организма проявляются резкой гипертермией (повышение температуры тела практически всегда до критических отметок), общей слабостью, существенным понижением работоспособности.
Нейроинфекция лечение
Лечение больных, у которых диагностирована нейроинфекция головного мозга, обязательно проводится в стационаре. Методики медикаментозной терапии, проводимые при лечении нейроинфекций, всегда зависят от возбудителя, спровоцировавшего заболевание и локализации патологии. Лечебные мероприятия направлены на комплексное решение основной триады задач:
- ликвидация инфекционного агента и путей его распространения;
- поднятие иммунитета;
- восстановление нарушенных функций нервной системы.
Проводится симптоматическая терапия — при необходимости назначаются жаропонижающие, седативные, противосудорожные средства. При тяжелом течении нейроинфекции лечение включает назначение соответствующего курса реабилитации. Например, чтобы вернуть речь, способность самостоятельно одеваться, передвигаться, писать и т. д.
Последствия перенесенной нейроинфекции
Крайне редко инфекционные заболевания нервной системы проходят без осложнений для здоровья пациента. Последствия перенесенной нейроинфекции зависят от вида заболевания и времени начала лечения. У пациентов может остаться головная или спинная боль, усиливающиеся при изменениях погоды. После выздоровления может ухудшиться память, зрение или слух. На фоне нейроинфекций могут активироваться сопутствующие заболевания. Например, при миелите практически всегда наступает паралич. Самыми серьезными считаются последствия нейроинфекции головного мозга, перенесенной во внутриутробном периоде. Они влекут за собой аномалии развития, различные пороки внутренних органов и систем.
Причины нейроинфекции
Головной мозг человека прочно защищен от внешних агрессивных факторов костями черепа, а изнутри – тканевыми оболочками. Однако, несмотря на подобную защиту, патогенные микроорганизмы, все же, иногда имеют возможность проникнуть к нервным клеткам и спровоцировать в них воспаление.
Причинами нейроинфекции головного мозга могут стать:
- перенесенные черепно-мозговые травмы, что особенно опасно – с длительной компрессией тканей мозга;
- переохлаждение – общее и непосредственно головы;
- проведение оперативных вмешательств в районе черепа с использованием некачественно обработанного инструментария или без хирургических перчаток – такое абсолютно недопустимо;
- стоматологические услуги низкого качества – нестерильный инструментарий.
Нейроинфекция может появляться, как последствие уже имеющегося в организме заболевания, которое ослабляет защитные барьеры мозговых тканей. Провоцирующими факторами врачи указывают:
- состояние иммунодефицита – ВИЧ-инфекция, туберкулез;
- хронический очаг гнойной инфекции – тонзиллиты, отиты, кариес;
- черепно-мозговые травмы без контрольного обследования.
Знание о том, что послужило причиной и фоном, на котором сформировался очаг воспаления в тканях головного мозга, помогает специалистам подобрать эффективную тактику лечения.
Виды
В ходе своего развития в организме человека, возбудители инфекций способны вызвать такие заболевания, как:
- менингит (воспаляется кора головного мозга);
- энцефалит (поражаются нервные ткани головного мозга под действием инфекции от укуса энцефалитного клеща);
- миелит (воспаление локализуется в спинном мозге);
- амиотрофический склероз (боковой) – происходит разрушение на клеточном уровне отделов головного мозга, несущих ответственность за движение мышц и связок;
- лишай опоясывающий;
- полинейропатия (поражаются периферические отделы нервной системы);
- арахноидит (воспаление паутинного отдела оболочки головного мозга, возникающее вследствие ранее полученных травм головы, либо запущенных лор-заболеваний).
Помимо перечисленных заболеваний, в ходе развития нейроинфекции бывают патологии комбинированного характера, например, энцефаломиелит, при котором воспалительные процессы затрагивают и головной и спинной мозг. Такую форму развития инфекционной болезни диагностировать сложно, даже учитывая возможности современной медицины.
Симптомы и признаки менингита
При поражении воспалительным процессом оболочек головного мозга, специалисты говорят о возникновении менингита. Если возбудителем является вирусные микроорганизмы – это вирусная нейроинфекция. Тогда как бактериальные агенты будут провоцировать бактериальный менингит.
Выставить диагноз помогают следующие симптомы:
- напряжение мышц плечевого пояса и затылка – больному затруднительно наклонять голову к грудине;
- головная боль – интенсивная, разлитая, не поддается лечению стандартными препаратами-анальгетиками;
- рвота – частая, обильная, не приносит человеку облегчения;
- температура – высокая с первых же часов инфицирования.
Неспецифические признаки – бледность покровных тканей, потливость, снижение аппетита, нарастающая слабость, колебание артериального давления.
Диагностика основывается на тщательном сборе анамнеза. Потребуется информация о контакте с уже заболевшим лицом, пребывание в очаге инфекции, а также проведении лабораторного и инструментального исследования – анализы крови, спинномозговой жидкости, томография головного мозга. Столь подробное обследование позволяет разграничить нейроинфекцию у детей и у взрослых, а также в последующем подобрать оптимальную схему терапии.
Симптомы
Симптоматика нейроинфекций зависит от вида основного возбудителя, формы его проникновения в ткани нервной системы и степени тяжести развития заболевания. К ряду основных признаков проявления нейроинфекций относятся общемозговые синдромы инфекционного характера, а именно:
- нарушение терморегуляции тела, сопровождающееся субфебрильными температурами;
- увеличение скорости оседания эритроцитов;
- увеличение ЧСС;
- лейкоцитоз;
- головные боли, возникающие преимущественно в положении лежа, особенно в утреннее время суток;
- головокружение;
- низкое систолическое артериальное давление;
- общая слабость организма;
- острая чувствительность эпидермиса;
- неприязнь к раздражителям органов слуха и зрения, например, к громкому звуку, или яркому свету.
Нейроинфекции, развитие которых локализовано на оболочках головного мозга, вызывают проявление менингеального синдрома, а именно ригидность мышц затылка, а также симптомы Кернинга и Брудзинского.
Если в процесс развития патологии вовлекается центральный отдел нервной системы, то это начинает провоцировать образование очага неврологических симптомов, таких как парез, экстрапирамидный синдром и нарушения на психоэмоциональном уровне.
Травмирование нервных волокон периферического отдела нервной системы проявляется нарастанием вялых парезов, характеризующихся, как временное обездвиживание.
Листериоз
Листериоз – это зоонозное заболевание инфекционной природы происхождения, поражающее нервные клетки и мононуклеары, а также развивающееся в ангиозно-септической форме.
Причем поражения в большей степени затрагивают ноги, что впоследствии сказывается на изменении походки человека. При усиленной пальпации ног, особенно икроножных мышц, отмечаются болевые ощущения в зоне расположения крупнейших стволов нервов.
При осложнении патологического процесса развития инфекционного заболевания может образоваться паралич.
Симптомы и признаки энцефалита
В случае появления воспалительного очага непосредственно в тканях головного мозга, речь идет уже об энцефалите. Такая инфекция крайне опасна для жизни людей – при отсутствии быстрого и комплексного лечения возможен летальный исход.
Для энцефалита, как нейроинфекции, симптомами будут являться:
- боль – по всей поверхности головы, интенсивная, изматывающая, не поддающаяся анальгетикам;
- сбой в деятельности головного мозга – потеря сознания, кома;
- тошнота, приступы рвоты – эти признаки не специфичны, но при энцефалите рвота не облегчает самочувствие больного;
- температура – болезнь начинается с ее резкого подъема, цифры остаются высокими на всем протяжении болезни;
- появление параличей/парезов – с той стороны, где сформировался очаг воспаления;
- расстройства органов чувств – ухудшение зрения, слуха, обоняния.
Из общих проявлений, больного беспокоят выраженная слабость, отсутствие аппетита, нарушение сна, учащение пульса, невозможность полноценного самообслуживания.
Нейроинфекции у детей протекают тяжелее – симптомы поражения головного мозга резко выражены, заболевание чаще приводит к осложнениям. Ребенок практически сразу же теряет сознание, не в состоянии отвечать на вопросы о своем самочувствии, у него наблюдаются судороги, приступы эпилепсии.
Диагностика энцефалита основывается не только на сборе жалоб и осмотре больного, но и на информации от современных методов исследования головного мозга – энцефалографии, компьютерной либо магнитно-резонансной томографии.
Лечение обязательно должно проходить в условиях стационара, препараты подбираются врачом с учетом выявленного возбудителя энцефалита, возраста больного, а также выраженности негативных симптомов.
Клещевой энцефалит, как разновидность нейроинфекции: симптомы, причины
Клещевой энцефалит – нейроинфекция природного происхождения. Энцефалит передается человеку путем укуса клеща, зараженного вирусом. Клещ присасывается к кожным покровам своей жертвы и начинает медленно высасывать из него кровь, при этом «паразит» значительно увеличивается в размерах. Зона распространения клещевого энцефалита – Дальний Восток, Сибирь, Китай. Редкие случаи заболевания можно наблюдать и в Центральной Европе.
Довольно высокая вероятность заполучить нейроинфекцию весной или летом, изредка – в начале осени. В это время количество клещей значительно увеличивается, а заразиться им можно в лесу, парке или просто на пикнике у реки.
Заболевание можно получить непосредственно через укус при контакте с клещом, либо через молочные продукты, которые не проходили термообработку и были получены от зараженных животных (клещ также может поражать домашних коров и коз). Заболевание носит довольно серьезный характер, несвоевременное обращение за помощью может привести к сложным неврологическим расстройствам, а в отдельных случаях – к смерти пациента. Люди, зараженные клещевым энцефалитом, не представляют опасности для окружающих.
Инкубационная стадия заболевания длится, как правило, 7-14 дней, но иногда можно наблюдать очень быстрое развитие болезни – первые симптомы могут появиться спустя сутки после инфицирования. Случается, что вирус энцефалита может сидеть в организме более месяца, прежде чем проявит себя – эта форма заболевания считается затяжной.
При попадании инфекции в организм через пищу заболевание может проявиться на 4-7 день.
Стоит отметить, заболевает не каждый укушенный клещом человек – чем крепче иммунитет, тем выше сопротивляемость к инфекциям.
Различают три формы клещевого энцефалита, в зависимости от наиболее выраженных симптомов заболевания:
- Лихорадочная форма – данный вид энцефалита сопровождается жаром и ознобом, и встречается более чем у половины больных;
- Менингеальная форма – нейроинфекция поражает оболочки спинного и головного мозга 30% пострадавших;
- Очаговая форма энцефалита наблюдается у 20% больных, при этом затрагивается непосредственно мозговое вещество.
При нейроинфекции головного мозга, симптомы у взрослых и у детей одинаковые. Заболевания проявляется спонтанно, с повышения температуры и резкого ухудшения общего состояния. К симптомам можно добавить мигрени, слабость, быструю утомляемость, иногда рвоту (данный признак часто наблюдается у детей при повышении температуры тела).
При лихорадочной форме недуга температура у больного поднимается до высоких отметок и может держаться несколько дней, а после непродолжительного спада вновь повышается – такая картина наблюдается около 10 дней.
Когда тепловой показатель тела пациента приходит в норму, общее самочувствие постепенно восстанавливается, но при этом больной продолжает жаловаться на сонливость и плохой аппетит.
Для менингеальной формы характерно появление симптомов менингита на 4 день после инфицирования, при этом наблюдается ужасная головная боль, болезненность кожных покровов при прикосновении, тошнота и рвота. Через время добавляются следующие неврологические особенности – синдромы Кернига (когда больной не в состоянии расправить согнутую в колене ногу, находясь в положении лежа) и Брудзинского (непроизвольное резкое сгибание нижних конечностей при наклоне подбородка к груди и одновременном нажатии рукой на лобок).
Все симптомы объединяются в понятие «менингеальный синдром», который свидетельствует о том, что вирус все-таки достиг оболочек спинного и головного мозга. Некоторые симптомы могут сохраняться спустя 14 дней после заражения, полное выздоровление наступает не ранее, чем через месяц. Слабость в мышцах, реакция на громкие звуки и яркий свет могут наблюдаться даже после выздоровления.
Самой опасной и сложной формой клещевого энцефалита считается очаговая, исход заболевания которой чаще всего неблагоприятный. Возбудитель проникает в основное вещество головного и спинного мозга, поражая нервную систему человека. При этом резко повышается температура тела до отметки 40 градусов, состояние у больного сонное, вялое, скорость реакции замедленная. При высокой температуре начинается озноб, могут появиться судороги.
Когда поражается вещество головного мозга, у больного могут появиться галлюцинации, он бредит и перестает нормально воспринимать окружающую его реальность. Чем дальше распространяется инфекция, тем больше появляется симптомов, и тем хуже чувствует себя пострадавший.
Если инфекция затрагивает ствол мозга, может нарушиться функционирование жизненно важных органов – система дыхания и работа сердца. При инфицировании тканей малого мозга, который отвечает за координацию движений, наблюдаются вестибулярные нарушения, тремор конечностей, потеря равновесия.
Помимо клещевого энцефалита можно выделить следующие вторичные энцефалиты, которые проявляются, как следствие определенного заболевания: гриппозный, коревой энцефалиты, а также поствакцинальные нейроинфекции. Последние чаще всего возникают, как результат прививок – АДС, АКДС и вакцина от кори.
Лечение заключается в купировании наиболее острых симптомов.
Проявления арахноидита
Появление воспалительного процесса в паутинной оболочке головного мозга свидетельствует о такой нейроинфекции, как арахноидит. Ее развитию могут предшествовать: черепно-мозговые травмы, своевременно плохо пролеченные ЛОР-заболевания, ревматизм.
Усиление воспаления в паутинной оболочке мозга провоцирует у человека интенсивную, стойкую головную боль. Она лишает больного возможности ухаживать за собой, выполнять трудовые обязанности. Иные симптомы арахноидита:
- зрение – значительно ухудшается от мелькания мушек перед глазами до резкого снижения;
- слабость – появляется с первого же дня инфицирования и постоянно усиливается;
- тошнота – практически всегда заканчивается рвотой;
- температура – достигает высоких цифр в первые дни заболевания, может удерживаться в пределах 37.2–37.5 градусов при хронической нейроинфекции.
При тяжелом течении болезни страдает высшая нервная деятельность – память, интеллект, мышление. Сознание или ухудшено, или вовсе отсутствует.
Тактика лечения направлена на подавление воспалительного процесса, восстановление полноценного кровообращения, общее укрепление организма больного.
Профилактические мероприятия
Существует два типа профилактики — специфическая, направленная на предупреждение инфицирования организма конкретным возбудителем, и неспецифическая. Для некоторых видов нейроинфекций разработаны конкретные профилактические меры, например, вакцинация против клещевого энцефалита, полиомиелита и герпетических вирусов.
Неспецифическая профилактика включает в себя избегание контактов с инфицированными людьми, лечение сопутствующих болезней, использование иммуномодуляторов и др.
Вам также может быть интересно:
Тактика лечения
Проанализировав всю информацию от диагностических обследований, врач подбирает оптимальные схемы борьбы с проявлениями нейроинфекции, что далеко не всегда удается сделать быстро из-за тяжести состояния больного.
Основная задача специалистов – выбрать такие препараты, которые помогут быстро восстановить полноценное функционирование головного мозга:
- противовоспалительные средства – антибактериальные медикаменты, способные проникнуть в нервные клетки;
- анальгетики – мощные, вплоть до наркотических средств;
- лекарства, улучшающие кровообращение в структурах мозга;
- гормональные препараты – для повышения защитных сил организма, подавления активности возбудителя в кровяном русле;
- для повышения иммунитета – витаминные комплексы;
- для уменьшения температуры – антипиретики, средства для борьбы с температурой.
Если человек несвоевременно обратился за медицинской помощью или же не полностью выполняет назначение врача, острая стадия болезни сопровождается появлением осложнений. Последствия нейроинфекции трагические: инвалидизация – грубые нарушения деятельности головного мозга не позволяют человеку ухаживать за собой и летальный исход.
Чтобы не допустить подобных осложнений, а также появления самой нейроинфекции, специалисты рекомендуют придерживаться основных правил профилактики – проводить закаливания, правильно питаться, своевременно лечить инфекции, вести здоровый образ жизни.
Диагностика и лечение нейроинфекции
Постановкой диагноза, исходя из картины симптомов, занимается невролог. Врач проводит осмотр пациента, его главная цель – дифференцировать нейроинфекцию от любого другого неврологического заболевания в острой форме, а также определить патогенез заболевания.
Для подтверждения диагноза нередко требуется лабораторная диагностика, которая подразумевает исследование крови и мочи. В крови наблюдаются все характерные черты воспалительной реакции: при бактериальном менингите – повышенное количество белых кровяных клеток, при вирусном менингите – их снижение от общепринятой нормы.
При подозрении на нейроинфекцию у больного берут люмбальную пункцию. Забор цереброспинальной жидкости проводится для диагностирования тяжести заболевания и определения возбудителя. Повышенное количество белка в ликворе говорит о наличии нейроинфекции.
В зависимости от типа менингита отличается и уровень глюкозы в спинномозговой жидкости – при туберкулезном и грибковом менингите наблюдается отклонение уровня глюкозы в сторону уменьшения. Когда глюкоза почти равна нулю, такое явление типично для гнойных нейроинфекций.
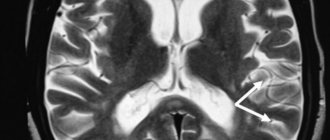
Отек мозга и высокое давление внутри черепа можно рассмотреть при компьютерной томографии. Наличие воспаления в мозговых тканях и оболочках мозга визуализируются на процедуре МРТ.
Когда невролог допускает наличие нейроинфекции у больного, последнего настоятельно рекомендуется госпитализировать. Если пациент обратился в клинику в тяжелом состоянии, ему вводят преднизолон и бензилпенициллин. В первые три дня допускается применение бензилпенициллина прямо в спинномозговой канал.
Исходя из сложности протекания нейроинфекции головного мозга, после установления симптомов у взрослых назначается лечение пациента.
Лечение менингита заключается, прежде всего, в уничтожении возбудителей нейроинфекции, патогенетической терапии и избавлении от сопутствующих симптомов. На первом этапе больной должен принимать антибиотики широко спектра – до тех пор, пока не выявится точный возбудитель. Этиотропная терапия также включает прием противовирусных лекарств.
Во время патогенетической терапии больному назначают прием препаратов, направленных на выведение токсинов из организма, и стероидные препараты для купирования процесса воспаления.
Важно избавиться от симптомов, сопровождающих нейроинфекцию. Например, рвота и диарея могут привести к обезвоживанию организма, поэтому назначается противорвотный препарат Метоклопрамид. Бессонница становится причиной постоянной усталости, организму не хватает собственных сил для борьбы с заболеванием. Для нормализации сна назначаются седативные препараты – Седуксен или Диазепам. Если у пациента наблюдаются судороги, их желательно купировать таблетками Карбамазепин.
Все препараты следует употреблять строго по назначению лечащего врача, не менять дозировку и не пропускать прием медикаментов.
Многих пациентов беспокоят последствия нейроинфекции, а точнее вопрос, как восстановиться после лечения и не допустить рецидива болезни. После перенесенного недуга рекомендуется периодически посещать невролога, чтобы предугадать все возможные осложнения болезни.
Реабилитация после менингита:
- Питание. Организм после болезни довольно слабый, поэтому питание должно быть сбалансированным и полезным, чтобы не осложнять работу желудочно-кишечного тракта. Жареная, жирная, копченая, чрезмерно соленая и острая пища не принесет пользы. Рекомендуется употреблять мясо и рыбу нежирных сортов, желательно в отварном виде или в виде блюд, приготовленных на пару. Рыбу также можно запекать в духовке с овощами. Каши должны быть разваренными с небольшим кусочком сливочного масла. Супы желательно готовить на легком бульоне без добавления зажарки. Разрешается включать в рацион молочные продукты, прошедшие термическую обработку.
- Физиотерапия. При нарушениях работы опорно-двигательного аппарата или проблемах с мышечными группами невролог может назначить электрофорез витаминов для улучшения состояния больного. Для восстановления работы центральной нервной системы используют магнитно-лазерное лечение или электросон.
- Лечебная физкультура. Помогает реабилитироваться после менингита, если необходимо заново восстановить простейшие движения.
- Эрготерапия. Лечение, помогающее пациенту вернуться в привычное русло после болезни. Включает в себя набор методов, который позволяет человеку адаптироваться в быту – под его привычный образ жизни.
- Когнитивная терапия. Занятия со специалистом помогают восстановить память, улучшить мозговую активность, наладить внимание.
В качестве профилактики заболевания рекомендуется делать прививки в соответствии с графиком, своевременно лечить ОРВИ и прочие заболевания, заниматься закаливанием организма и пропивать курс витаминов и имунно укрепляющих препаратов в осенне-весенний период.