Туберозный склероз
(
sclerosis tuberosa
; лат. tuberosus бугристый; склероз; син.:
болезнь Бурневилля, болезнь Бурневилля — Прингла
) — наследственное прогрессирующее заболевание из группы факоматозов, характеризующееся сочетанным поражением нервной системы, кожи, глаз, костной и эндокринной систем, внутренних органов.
Впервые описан в 1863 г. Ф. Реклингхаузеном. В 1880 г. Бурневилль (D.-M. Bourneville), выделив это заболевание в отдельную нозологическую форму, ввел термин «туберозный склероз» и детально описал ранние неврол. симптомы, изменения кожи и др. В 1890 г. Прингл (J. J. Pringle) подробно изучил аденомы сальных желез кожи лица и подчеркнул, что они характерны для Туберозного склероза.
По данным Пенроуза (L. S. Penrose), Т. с. в общей популяции встречается с частотой примерно 1:600 000, среди больных с различной степенью умственной отсталости — 1:30 000.
Патологическая анатомия
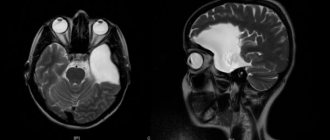
Рис.1. Макропрепарат правого полушария головного мозга (медиальная поверхность) при туберозном склерозе: стрелками указаны множественные бугры в коре головного мозга и боковом желудочке.
Головной мозг при Туберозном склерозе обычно увеличен по сравнению с возрастной нормой, однако иногда наблюдают и микроцефалию (см.). Кора головного мозга на отдельных различной величины участках белесовато-желтоватого цвета и большей, по сравнению с окружающей тканью, плотности. В центре участков измененной коры имеются неглубокие западения, в к-рые погружаются сосуды. На разрезах полушарий головного мозга в коре обнаруживается различное количество грибовидных опухолеподобных образований, или бугров (рис. 1); выявление их легло в основу названия заболевания. Единичные или множественные сероватые бугорки размером от булавочной головки до нескольких сантиметров в диаметре также обнаруживают в белом веществе полушарий головного мозга, в боковых желудочках, чаще вблизи ленты таламуса, реже в передних и нижних рогах боковых желудочков, в сильвиевом водопроводе (водопровод среднего мозга,Т.) и в четвертом желудочке. В нек-рых случаях Т. с. изменения имеются и в мозжечке. Опухолеподобные образования могут нарушать отток цереброспинальной жидкости из желудочков и приводить к развитию внутренней гидроцефалии (см.). Эти образования обычно обызвествлены, причем очаги обызвествления расположены чаще в глубине бугра.
Рис. 2. Микропрепарат коры головного мозга при туберозном склерозе: стрелкой указан крупный атипичный нейрон; импрегнация по Бильшовскому; х 400. Рис. 3. Микропрепарат белого вещества полушария головного мозга при туберозном склерозе: 1 ~ крупная атипичная клетка; 2 — гнездное скопление клеток со сморщенной цитоплазмой и гиперхромными ядрами: окраска гематоксилин-эозином; х 400.
При гистологическом исследовании «туберозных» участков в коре головного мозга обнаруживают атипичные, причудливой формы крупные нейроны (рис. 2), аксоны к-рых нередко направляются к поверхности коры, сплетаются в клубки, внедряются в стенки сосудов. В коре обнаруживают и крупные атипичные клетки с одним-двумя пузырьковидными ядрами, цитоплазма к-рых при окрашивании тионином приобретает бледно-голубую окраску. Эти клетки, как установлено современными иммунологическими исследованиями, также являются нейронами, а не астроцита-ми, как предполагалось ранее. В коре головного мозга имеются и нарушения нормальной цитоархитектоники с отсутствием нейронов, их атрофией и вакуолизацией. Кора головного мозга нечетко отграничена от белого вещества, в ней определяются выраженный глиоз (см.), аргентофильные образования, зернистые шары, расположенные по ходу сосудов (появление зернистых шаров нек-рые исследователи связывают с деструктивными процессами, обусловленными частыми эпилептическими припадками). Стенки сосудов мозга утолщены, отмечаются признаки фиброза и гиалиноза (см.). Мягкая и паутинная оболочки головного мозга утолщены, в последней увеличено количество меланофоров. В буграх, расположенных в белом веществе полушарий головного мозга и мозжечка, обнаруживают единичные крупные атипичные клетки с пузырьковидным ядром, а также гнездные скопления клеток с гиперхромными ядрами и сморщенной цитоплазмой (рис. 3). Опухолеподобные образования в мозге больных Т.е. содержат в одних случаях крупные округлые клетки, похожие на атипичные нейроны, в других — округлые или веретенообразные клетки с овальными либо удлиненными ядрами или многоядерные клетки. Эти образования по гистол. строению сходны с невриномами (см.), субэпендимарными астроцитомами (см.), эпендимомами (см.). Узлы, обнаруживаемые в глазном яблоке, чаще всего являются глиомами. Описаны также очаговые обызвествления в сосудистой оболочке глазного яблока, ее ангиомы (см.), пороки развития глаза.
В миокарде больных Т. с. также обнаруживают опухолеподобные узлы, нередко расположенные в области проводящей системы сердца или растущие в полости сердца и имеющие строение липомы (см.), фибролипомы, рабдомиомы (см.). Известны наблюдения рабдомиоматоза миокарда (скопления атипичных клеток в миокарде). В почках при Т. с. обнаруживают мелкие и гигантские гамартомы (см.), капиллярные ангиомы, а также другие пороки развития сосудов и различных отделов нефрона. Описаны также липомиомы и «саркоматозная ткань» в лимфатических узлах, липомиомы, ангиомиолипомы (см. Почки) и ангиоматозные аденомы (см. Ангиоматоз) в печени и селезенке, кисты и миоматозные образования в легких, скопления жировых и атипичных эпителиальных клеток в щитовидной железе, аплазия и гипоплазия яичек, липоматозные образования в надпочечниках, аденомы (см.) из клеток панкреатических островков, скопления клеток многослойного плоского эпителия в передней доле гипофиза, кисты в задней его доле и др.
Причины туберозного склероза
Болезнь Бурневилля имеет генетическую природу и обусловлена мутациями в генах TSC1 и TSC2, в связи с чем у больных наблюдается неконтролируемый рост опухолевых тканей.
Выделяют 2 типа туберозного склероза в зависимости от локализации:
- Мутация гена 34 локуса девятой хромосомы. В этом случае происходит нарушение кодирования гематина — антионкогена, обеспечивающего профилактику опухолевой трансформации клеток;
- Мутация в 13 участке шестнадцатой хромосомы приводит к сбоям в работе туберина — белка, блокирующего неконтролируемый рост клеток.
Мнение эксперта
Автор: Андрей Игоревич Волков
Врач-невролог, кандидат медицинских наук
Туберозный склероз — очень редкое заболевание, генетическое, характеризуется развитием доброкачественных опухолей в различных органах. ТС диагностируется в период полового созревания. Примерная частота — 1 на 6000. Если один из родителей имеет такое заболевание, то шанс того, что оно обнаружится у ребенка, составляет 50%. В то же время есть статистика, показывающая что 2/3 случаев — это новые мутации.
Клинические проявления заболевания очень разнообразны и зависят от локализации опухолей. Поражения ЦНС перекрывают поток нервных импульсов, приводят к задержке когнитивного развития, провоцируют судороги, спазмы. Туберомы могут разрастаться и перекрывать поток спинномозговой жидкости, что становится причиной односторонней гидроцефалии. Ангиолипомы (опухоли почек) и поликистоз почек провоцируют развитие артериальной гипертензии. Очень часто встречаются поражения кожи.
Для диагностики используются большие и малые признаки. Чтобы поставить диагноз туберозный склероз, достаточно двух больших признаков или одного большого признака в сочетании с двумя (и более) малыми. Обязательно нужны анализы крови и мочи, УЗД почек, ЭКГ, ЭЭГ, КТ, МРТ, генетические исследования.
Клиническая картина
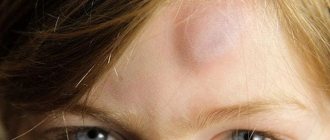
Рис. 4. Лицо больного туберозным склерозом: видны множественные аденомы сальных желез.
Заболевание развивается у детей 1—3 лет, начинается обычно с возникновения эпилептических припадков (см. Эпилепсия) полиморфного характера: малых, больших, с генерализованными или очаговыми судорогами (см.). Малые эпилептические припадки разной формы (абсансы, миоклонические, акинетические, пропульсивные) по мере развития заболевания переходят в большие судорожные припадки с потерей сознания. Возникают очаговые моторные,, сенсорные приступы, судорожные припадки по типу джексоновской эпилепсии (см.). Ранними симптомами является также отставание психического развития (см. Олигофрении) и нарушение поведения. Снижение интеллекта достигает степени имбецильности и даже идиотии. Имеется четкая корреляция между умственной деградацией и тяжестью эпилептических приступов. В неврологическом статусе выявляются поражения черепномозговых (черепных, Т.) нервов, чаще глазодвигательного, блокового и отводящего, пирамидные гемипарезы (см. Гемиплегия), экстрапирамидные гиперкинезы (см.) и др. Наряду с этим могут возникать гипоталамические расстройства: вегетативно-трофические, эндокринно-обменные (сахарный диабет, преждевременное половое развитие, гипотиреоз, дисфункция гипофизарно-надпочечниковой системы). Кожные проявления возникают позже нервно-психических нарушений. Для Т. с. характерно появление аденом сальных желез (см. Аденома сальных желез), расположенных симметрично в форме бабочки на лице, преимущественно в области крыльев носа, на щеках, подбородке (рис. 4); иногда аденомы могут распространяться на шею, область надплечий. Оки бывают одиночными или множественными, имеют вид мелких или крупных папул желтого или розового цвета, плотных, напоминающих зерна саго. Наряду с аденомами на коже обнаруживают пятна цвета кофе с молоком (см. Меланоз), плотные участки «шагреневой кожи», ангиофибромы (см.), ангиэктазии (см.), гипер- или гипопигментацию (см. Пигментация). Ангиофибромы и ангиэктазии могут возникать и на слизистых оболочках. У больных Т. с. часто выявляются дизэмбриогенетические изменения костной системы, напр, spina bifida (см.). Обнаруживаемые во внутренних органах (сердце, печени, почках) опухолевидные образования и кисты клинически могут длительное время или совсем не проявляться либо проявляться неспецифическими симптомами поражения данного органа, напр, гематурия (см.) при поражении почек и др.
При офтальмологическом исследовании устанавливают специфические изменения на глазном дне: в области диска зрительного нерва — единичные узелковые гамартомы или множественные серо-желтого цвета узелки, напоминающие плоды шелковицы; в сетчатке — изменения пигментного слоя. Прогрессирование патол. изменений глаз приводит к глаукоме и слепоте.
Течение болезни прогрессирующее: появляются и нарастают центральные параличи (см. Параличи, парезы), экстрапирамидные, гипоталамические, нейроэндокринные, психические расстройства. Особенно быстрое прогрессирование заболевания наступает в пубертатном периоде.
Изменения со стороны органов зрения
доброкачественные опухоли сетчатки и зрительного нерва (часто множественные) — ретинальные гамартомы астроцитарного происхождения. Наблюдается у 50 % больных. Опухоль трудно заметить в самом начале.
Она довольно быстро кальцифицируется. Офтальмологическое исследование следует предпринять как можно раньше у детей с дилатированным сосочком зрительного нерва. Опухоль чаще располагается вблизи оптического диска.
Обызвествления в гамартомах сетчатки с обеих сторон.
Диагноз
Диагноз основывается на появлении эпилептических припадков полиморфного характера в раннем детском возрасте, отставании умственного развития, задержке развития моторных и речевых функций, наличии аденом сальных желез на лице и других характерных изменений кожи, изменении на глазном дне, прогрессировании болезни, семейном характере заболевания. При рентгенографии черепа обнаруживают остеосклероз (см.) преимущественно свода черепа, признаки внутричерепной гипертензии и петрификаты (см.) в структурах мозга, к-рые по виду напоминают очаги обызвествления при токсоплазмозе и цитомегалии. Правильной и ранней диагностике помогают данные компьютерной томографии (см. Томография компьютерная), обнаруживающей изменения системного характера в головном мозге, почках, печени, сердце и др. При компьютерной томографии головного мозга выявляют множественные опухолевидные образования, расширение желудочков, гидроцефалию различной выраженности, петрификаты, к-рые локализуются в коре, чаще в лобной и теменной долях, в третьем и боковых желудочках. Рентгенол. исследование позвоночника, костей таза, конечностей выявляет очаги остеосклероза, утолщение периоста, кистоподобные образования в периосте костей рук и ног, остеопороз (см.) пястных и плюсневых костей и др.
При электрофизиологическом исследовании обнаруживают фокальные или диффузные изменения ЭЭГ эпилептоидного характера (см. Электроэнцефалография). Цереброспинальная жидкость обычно не изменена, за исключением случаев, когда при тяжелых поражениях головного мозга развиваются гидроцефалия, отек мозга, эпилептический статус и другие осложняющие течение болезни состояния.
Дифференциальный диагноз
проводят с нейрофиброматозом (см.), энцефалотригеминалъным ангиоматозом (см.) болезнью Гиппеля — Линдау (см. Гиппеля — Линдау болезнь), синдромом Клиппеля — Треноне (см. Кровеносные сосуды, пороки развития), синдромом Олбрайта (см. Псевдогипопаратиреоз), синдромом Ларсена и пороками развития ц. н. с.
Диагностика
Помимо сбора анамнеза, проведения внешнего и неврологического осмотра дополнительно проводят нейровизуализационные методики диагностики (МРТ, МСКТ). В мозге по всему веществу определяются многочисленные очаги обызвествления. Большая часть образований примыкает к желудочковой системе.
Также при подозрении на заболевание проводят ЭЭГ исследование. По ЭЭГ определяют грубые диффузные нарушения, иногда имеются и отдельные выраженные локализованные очаги эпилептиформной активности в виде дельта и тета волн, острых волн, пиков, комплексов пик-волна.