Болезнь Паркинсона – это серьёзное заболевание нервной системы, в результате которого поражаются нейронные клетки головного мозга. Болезнь Паркинсона имеет прогрессирующий характер. С медицинской точки зрения она проявляется двигательными нарушениями, а именно – слабая двигательная активность, ограниченные движения, подвижность мышц в состоянии полного покоя, тремор конечностей. Также заболевание сопровождается развитием психических расстройств – снижаются умственные способности человека, нарастает состояние депрессии.
Причины возникновения болезни Паркинсона могут быть различны, лечению заболевание не поддается. Лишь посредством медикаментозной терапии можно купировать симптомы болезни Паркинсона.
В числе врачебных назначений обязательно присутствует упорядоченный образ жизни, а также физические упражнения на баланс и растяжение. Речевые проблемы откорректирует логопед.
Общая информация
Болезнь Паркинсона вдвое чаще поражает мужчин, чем женщин. В большинстве случаев она развивается после 60 лет, но регистрируются случаи раннего начала заболевания (в 30-40 лет), а также ювенильные формы, развивающиеся у двадцатилетних людей.
Существует несколько гипотез формирования патологии. В настоящее время точно доказано, что одним из механизмов ее развития является постепенная дегенерация нейронов и снижение выработки дофамина. Это важный нейромедиатор, участвующий в передаче нервных импульсов. В результате формируется специфический комплекс нарушений, который позволяет легко поставить диагноз.
Прогноз
Сколько живут женщины с болезнью Паркинсона? Являются ли они более устойчивыми к недугу, чем мужской пол? Какие причины смерти у «слабого» пола? Продолжительность жизни при этом недуге хорошо описывает таблица:
| Возраст установки диагноза | Средняя продолжительность жизни |
| До 40 лет | Еще около 40 лет (в среднем 35-43) |
| От 41 до 65 лет | Около 20 лет |
| После 65 лет | 5-7 лет |
Как видно из таблицы, продолжительность жизни уменьшается с возрастом. И насчет женщин у врачей неутешительные прогнозы. Пациентки с этой болезнью живут меньше мужчин. Это связано с тем, что на поздних стадиях развиваются когнитивные расстройства. Они влияют на качество и продолжительность жизни. Пациенткам требуются дополнительные условия, уход близких или социальных работников. На поздних стадиях пожилые женщины нуждаются в постоянном уходе, затруднено даже обычное бытовое обслуживание.
Причины
Точные причины возникновения болезни Паркинсона не выявлены. Ученые смогли определить лишь ряд факторов, повышающих риск развития нейродегенеративных процессов:
- естественные процессы старения организма, сопровождающихся снижением способности тканей к регенерации;
- генетическая предрасположенность (это особенно актуально для форм с ранним началом);
- хроническая нехватка витамина Д, защищающего нейроны от патологического воздействия токсинов;
- интоксикация солями тяжелых металлов, пестицидами, алкоголем;
- плохая экологическая обстановка в регионе проживания;
- прием некоторых лекарственных средств (например, хлорпромазин);
- хроническая недостаточность кровоснабжения головного мозга (на фоне атеросклероза, остеохондроза шейного отдела позвоночника и т.п.);
- инфекции, поражающие центральную и периферическую нервную систему (менингит, энцефалит, герпесвирусы, грипп);
- опухоли головного мозга;
- черепно-мозговые травмы;
- курение;
- частые и длительные стрессы, хроническая усталость.
Записаться на прием
Как проявляется ригидная форма?
Ригидность означает скованность движений, обусловленную высоким тонусом мышц. Такие изменения вызваны одновременным напряжением мышц-антагонистов (разгибающих и сгибающих).
У ригидной формы болезни Паркинсона есть несколько свойств.
- Тонус поражает несимметрично. Он развивается неодновременно по всему телу. Асимметрия особенно свойственна началу развития патологии.
- Интенсивность повышенного тонуса может меняться на протяжении суток. Наименее напряжены мышцы после отдыха. Нервные потрясения увеличивают ригидность мышц.
Дрожательно-ригидная форма — развитие и симптомы
Особенность движений при паркинсонизме
В чистом виде ригидная болезнь Паркинсона не распространена и может существовать лишь в самом начале заболевания. Чаще повышенный тонус сочетается с другими признаками, в соответствии с чем выделяют три разновидности болезни Паркинсона.
- Ригидно-дрожательная форма встречается примерно у 20% заболевших. При этом типе болезни Паркинсона повышенный тонус мышц дополняется общим снижением двигательной активности.
Болезнь Паркинсона (дрожательный паралич)
При паркинсонизме может не быть тремора
Именно под сочетанием акинетических и ригидных симптомов понимают чаще ригидную форму паркинсонизма. Особым его признаком является брадикинезия, или замедление движений всех мышц, которое развивается постепенно.
Замедление движений (брадикинезия)
Симптомы
Болезнь Паркинсона проявляется специфическими признаками, которые в комплексе составляют четкую картину заболевания:
- тремор: мелкое дрожание начинается с одной руки и затем распространяется на обе конечности и голову; движение пальцев чем-то напоминают счет монет; во время выполнения целенаправленных движений (например, во время работы за компьютером);
- общая замедленность движений (брадикинезия): пациент нередко застывает в одной позе;
- специфическая походка: человек передвигается мелкими, шаркающими шагами, как будто постоянно находится на очень скользком льду;
- обедненность мимики: формируется эффект маски из-за низкой подвижности мимической мускулатуры;
- монотонная, тихая речь;
- повышенный тонус мускулатуры (мышечная ригидность): фигура становится сутулой, руки и ноги слегка согнуты, голова склонена вперед;
- постуральная неустойчивость: у человека возникают затруднения с началом и окончанием движения, в результате чего способность удерживать равновесие снижается;
- нарушения работы вегетативной нервной системы: жирность кожи, избыточное выделение слюны и пота;
- снижение обоняния;
- запоры, нарушения мочеиспускания.
В отличие от других нейродегенеративных заболеваний, болезнь Паркинсона почти не влияет на интеллект на ранней и средней стадии развития. По мере прогрессирования патологии отмечается снижение скорости мышления и разговора, снижение настроения, депрессия и безучастность ко всему происходящему.
Особенности заболевания
Болезнь является одним из расстройств двигательной системы, при котором наблюдается повышение тонуса мышечной ткани по пластическому типу. Кроме того, отмечается существенное замедление произвольных движений.
Представленную патологию можно смело отнести к числу тех, которые со временем только прогрессируют и, активно развиваясь, в один прекрасный момент лишают человека возможности передвигаться или выполнять элементарную работу.
Акинетико-ригидный синдром характеризуется большим количеством неприятных симптомов, интенсивность которых со временем растет. Перед тем как будет назначено лечение, пациент должен пройти тщательную диагностику.
Представленная патология связана с нарушением функциональности тех частей головного мозга, которые ответственны за выполнение двигательных действий. При постановке диагноза особое внимание требуется уделить наследственной предрасположенности.
Стадии развития
В настоящее время врачи выделяют 5 стадий болезни Паркинсона, проявляющиеся определенным комплексом симптомов:
- 0 стадия: отсутствие клинических проявлений;
- 1 стадия: появляются небольшие затруднения движения одной руки, небольшой тремор сначала при волнении, затем в покое; нарушаются обоняние и сон, появляется усталость и апатия;
- 2 стадия: нарушения захватывают вторую руку, появляется дрожание языка и нижней челюсти; слюнотечение; формируется гипокинезия; способность к самообслуживанию сохраняется;
- 3 стадия: скованность и обеднение движений нарастает, мимика почти отсутствует; формируется специфическая походка и поза; во время разговора больной начинает застревать на одном и том же слове; самообслуживание затруднено, но возможно;
- 4 стадия: формируется постуральная неустойчивость, больной начинает часто падать; начинает страдать интеллект, нарастает депрессия; в это время нередки попытки суицида; человеку требуется помощь для выполнения простейших действий;
- 5 стадия: проявления достигают апогея, человек не может самостоятельно садиться, вставать и ходить, прием пищи затруднен из-за нарушений глотания; утрачивается контроль над дефекацией и мочеиспусканием; больной требует постоянного ухода.
Симптоматика патологии
Акинетико-ригидный синдром может иметь такие симптомы:
- Формирование мышечного гипертонуса, который присутствует у больного на протяжении всей терапии.
- Не полное разгибание верхних конечностей. При этом согнуты руки не только в локтях, но и в кистях.
- Недостаточное разгибание ног в коленях, которое со временем прогрессирует.
- Опущение головы ближе к грудной клетке.
- Утрата интенсивности и разнообразия движений.
- Замедленность любых двигательных действий.
- Тремор верхних и нижних конечностей, а также челюсти. При движении эта симптоматика немного уменьшается.
- Неразборчивая речь. При разговоре человек практически не выражает никаких эмоций.
- Проблемы с мышлением.
- Отсутствие реакций мимических мышц даже в повседневной жизни.
- Зацикленность общения.
- Невозможность самостоятельного передвижения.
Синдром акинетико-ригидный влияет даже на почерк человека: он становится мелким, поэтому его достаточно трудно разобрать.
Диагностика
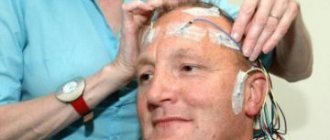
Диагноз болезни Паркинсона ставится на основании характерной клинической картины. Пациента осматривает невролог, который отмечает типичные признаки. В обязательном порядке уточняются жалобы, собирается анамнез заболевания (история появления признаков) и жизни (сведения о перенесенных травмах, хронических заболеваниях, хирургических вмешательствах). Лабораторная и инструментальная диагностика используется для уточнения сопутствующей патологии и исключения других причин неврологических нарушений.
Особенности лечения патологии
Итак, лечение акинетико-ригидного синдрома зависит от степени тяжести его развития. В тяжелых случаях человек может помещаться в стационар. Терапия предусматривает:
- Прием миорелаксантов — специальных препаратов, которые способствуют расслаблению мышц и снижению их тонуса. Среди таких препаратов можно выделить: «Мепротан», «Мидокалм», «Флексин».
- Использование лекарств, назначаемых при заболевании Паркинсона. Эти препараты дают возможность бороться с проявлениями паралича, а также позволяют противостоять двигательной дисфункции: «Лизурид», «Пиридоксин», «Ромпаркин», «Леводопа». Естественно, эти лекарства являются очень сильными и обладают множеством побочных эффектов. Для лечения синдрома может применяться достаточно много препаратов, так как они не всегда эффективны, а сама болезнь имеет множество разных симптомов. Универсальных средств для лечения болезни нет.
Во время реабилитационного периода, который длится практически всю жизнь, активно используются физиотерапевтические процедуры. Они дают возможность восстановить поврежденные группы мышц и укрепить их. Особенно это касается тканей позвоночника и суставов.
Важной является и психологическая поддержка соответствующих специалистов. В особо сложных случаях может быть рекомендовано хирургическое вмешательство. Доктора проводят стереотаксическую нейрохирургическую операцию. Она позволяет восстановить поврежденные ткани.
Лечение болезни Паркинсона
В настоящий момент успешно подобранное лечение болезни Паркинсона может приостановить процесс деградации и снизить выраженность патологической симптоматики. Болезнь начинает прогрессировать медленнее, что позволяет пациентам дольше оставаться в хорошей форме.
Медикаментозное лечение
Медикаментозное лечение направлено на восстановление баланса дофамина в центральной нервной системе. Используются следующие препараты:
- леводопа и ее аналоги: служат основой для выработки дофамина;
- агонисты дофаминовых рецепторов: стимулируют рецепторы аналогично природному нейромедиатору и снижают выраженности симптоматики;
- ингибиторы МАО-В: уменьшают расщепление дофамина;
- ингибиторы КОМТ: назначаются в комбинации с леводопой и уменьшают ее распад;
- холиноблокаторы: направлены на снижение симптоматики.
Существуют комбинированные средства, сочетающие несколько действующих веществ для максимально быстрого эффекта.
Немедикаментозное лечение
Медикаментозное лечение дополняется физиотерапией, ЛФК и массажем. Физиотерапия используется для активации процессов метаболизма и усиления кровотока в головном мозге. В зависимости от состояния пациента и сопутствующих заболеваний могут быть назначены:
- магнитотерапия;
- ультразвуковая стимуляция;
- электросон;
- минеральные ванны;
- иглорефлексотерапия.
Массаж направлен на улучшение двигательной активности. Интенсивное разминание мускулатуры и пассивная гимнастика снижает ригидность мышц и обладает общеукрепляющим действием.
Упражнения лечебной физкультуры позволяют:
- уменьшить ригидность мускулатуры и укрепить ее;
- повысить чувство баланса;
- улучшить эмоциональное состояние пациента.
Большинство упражнений направлены на тренировку чувства равновесия. Комплекс подбирается индивидуально в зависимости от состояния пациента, его возраста и сопутствующих заболеваний.
Хирургическое лечение
Помощь хирургов актуальна на последних стадиях развития заболевания. Наиболее эффективной и безопасной операцией является установка стимулятора головного мозга. Вмешательство не требует вскрытия черепной коробки. В мозг вводятся тонкие электроды, а под кожу ключицы помещается небольшой стимулятор. Прибор программируется на определенную частоту импульсов, кроме того, больной и его родственники могут менять настройки в зависимости от состояния. Использование стимулятора позволяет сократить дозировку препаратов и длительное время держать симптоматику под контролем.
Другие варианты хирургического лечения требуют работы на открытом мозге:
- таламотомия: разрушение части таламуса, позволяющее избавиться от дрожания, но сохраняющее другую симптоматику;
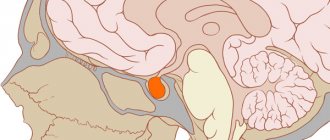
- паллидотомия: частичное устранение одного из участков мозга (бледный шар), существенно снижающее все основные симптомы патологии.
Методика определения степени тяжести
Важное социальное значение играет адекватная оценка степени тяжести и инвалидизации человека. Широкое распространение получила шкала оценки степени тяжести болезни Паркинсона по Хен-Яру, введенная в практику ещё в конце 60-х годов двадцатого века. Согласно этой шкале выделяют пять степеней тяжести, в зависимости от проявлений и последствий заболевания:
- Стадия 0 – нет признаков заболевания.
- Стадия 1 – лишь односторонние симптомы.
- Стадия 1.5 – односторонние проявления с вовлечением скелетной мускулатуры.
- Стадия 2.0 – легкие 2-х сторонние симптомы без нарушения равновесия.
- Стадия 2.5 – двухсторонние признаки, нарушения равновесия, но сохранность возможности преодоления вызванных движений кзади (ретропульсий).
- Стадия 3 – средние двухсторонние симптомы. Наличие невыраженной постуральной неустойчивости. Пациент не нуждается в постороннем уходе.
- Стадия 4 – тяжелые проявления, обездвиженность. Сохраняется возможность в «хорошие» дни или часы самостоятельно двигаться или стоять.
- Стадия 5 – полная обездвиженность.
Также значимость имеет определение прогрессирования заболевания. Выделяют быстрый темп, который характеризуется сменой стадий по Хен-Яру в течение двух лет, умеренный – от трех до пяти лет на одну стадию, медленный темп – преодоление одной стадии занимает более 5 лет.
Осложнения
Ограничение работы мускулатуры при болезни Паркинсона неизбежно приводит к уменьшению интенсивности кровотока и снижению уровня обмена веществ. Уже на средних стадиях развития заболевания значительно повышается риск образования тромбов и развития опасных состояний:
- ишемический или геморрагический инсульт;
- инфаркт миокарда, стенокардия, сердечная недостаточность;
- тромбоэмболия легочной артерии.
Прикованные к постели пациенты нередко сталкиваются с тяжелыми осложнениями, связанные с лежачим положением:
- застойная пневмония;
- аспирационная пневмония (из-за нарушения глотания пища попадает в дыхательные пути);
- инфицирование пролежней и сепсис.
Большинство больных сталкиваются с апатией и сильной депрессией, которые влекут за собой суицидальные мысли. Некоторые пациенты осуществляют планы и кончают жизнь самоубийством.
Правильно подобранное лечение значительно снижает риск развития осложнений, вот почему важно своевременно обратиться к врачу.
Развитие акинето-ригидной формы
В самом начале заболевания нарушения движений не проявляются. Постепенно происходит развитие не только ригидности, но и брадикинезии:
- изначально поражаются мышцы лица, что приводит к ослаблению мимики и урежению моргания, а в дальнейшем – к маскообразному лицу;
Болезнь Паркинсона — фото
Почерк при болезни Паркинсона
Постепенно человеку становится все сложнее себя обслуживать: причесываться, мыться, застегивать одежду.
Уход за больным
Для болезни Паркинсона в целом и для акинето-ригидной формы в частности также характерны вегетативные преобразования и изменении в психике:
- медленно передвижение пищи по пищеварительному тракту и запоры;
- потеря веса;
- слабое потоотделение, которое особенно опасно в жаркие периоды из-за высокого риска перегрева;
- повышенное отделение кожного сала и связанный с этим себорейный дерматит;
- учащенные позывы к мочеиспусканию и недержание мочи;
- нарушение сексуальных функций;
- депрессии;
- ворчливость;
- эгоцентризм;
- медленное переключение с мысли на мысль;
- навязчивость;
- раздражительность.
Совокупность замедленного движения и повышенного тонуса в итоге приводит к постуральной неустойчивости. Этот синдром связан с неспособностью удерживать равновесие и проявляется различными признаками:
- вынужденным периодическим переходом на семенящий шаг во время ходьбы;
- необходимостью сделать несколько шагов в случае толчка, выводящего из равновесия;
- потерей устойчивости при попытке встать или сесть.
Такие изменения в итоге могут привести к падению. Нередко больные получают переломы.
При акинето-ригидной форме прогноз зачастую неблагоприятный. Итогом такого типа болезни Паркинсона часто становится полное обездвиживание, нарушение глотания и проблемы с дыханием.
Профилактика
Профилактика болезни Паркинсона включает:
- правильное питание с минимальным количеством консервантов и искусственных добавок, достаточным количеством витамина Д, омега-3, антиоксидантов;
- регулярные физические нагрузки для профилактики гиподинамии;
- полноценный сон не менее 8 часов в сутки, соблюдение режима труда и отдыха;
- минимизация стрессов и переутомления;
- отказ от курения и употребления спиртных напитков;
- регулярные медицинские осмотры, соблюдение всех рекомендаций врача;
- своевременное обращение к специалисту при появлении любых подозрительных симптомов.
Записаться на прием
Ранние признаки
«Болезнь Паркинсона развивается долго, и поначалу она может протекать незаметно. Из числа ранних есть ряд немоторных, то есть не связанных с двигательной активностью признаков. Они могут проявляться за 6-7, а иногда и за 10-15 лет до первых моторных клинических симптомов. Пациенты начинают жаловаться на совершенно другие проблемы со здоровьем: усталость, запоры, депрессии, проблемы с мочевым пузырем, нарушение обоняния, синдром беспокойных ног.
Паниковать по поводу появления таких признаков не стоит, ведь все равно люди обращаются к специалистам с такими проблемами: с запорами — к гастроэнтерологу, с депрессиями — к психотерапевту, с расстройством работы мочевого пузыря — к урологу. Однако и затягивать не стоит, нередко пациентов к нам на прием приводят, когда у них уже появляются более яркие симптомы: замедленность движения, проблемы с походкой, изменение почерка и дрожание рук в покое. Стоит, кстати, понимать, что дрожание рук — вовсе не обязательный признак при паркинсонизме, бывает, что патология протекает и вовсе без него», — отмечает Снежана Миланова.
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» придут на помощь при любой стадии болезни Паркинсона. Мы предлагаем комплексное лечение в соответствии с современными стандартами:
- подбор медикаментозной терапии;
- физиотерапевтические процедуры: магнитотерапия, лазерное лечение и т.п.;
- курсы лечебного массажа;
- ЛФК непосредственно в клинике;
- обучение физическим упражнениям для занятий в домашних условиях;
- организация санаторно-курортного лечения при наличии показаний;
- обучение родственников правилам ухода за больным;
- работа с психологом и психиатром при необходимости.
Продление жизни
Когда больной пройдет все необходимые диагностические процедуры, ему будет поставлен окончательный диагноз. Иногда этот процесс затягивается, т.к. симптоматика может оказаться расплывчатой и схожей с другими заболеваниями. Сразу после проверки, что у человека именно эта болезнь, врач назначит терапию, которая позволит оставаться в нормальном состоянии и жить настолько долго, насколько это возможно.
Лечение включает в себя множество способов воздействия на недуг. Очень важно выполнять все меры, которые будут назначены доктором, т.к. только такой подход позволит добиться результата. Пациенту назначают:
- Физиотерапевтические процедуры;
- Лечебную физкультуру;
- Классическую диету;
- Психотерапию.
Вместе с этим обязательно нужно принимать лекарства. Они помогают лечить болезнь, снижая ее воздействие на мозг. Выписывают препараты разных групп. Наиболее популярные:
- «Лизурид»;
- «Мидантан»;
- «Леводоп»;
- «Пиридоксин»;
- «Циклодол».
Дополнительно допустимо воспользоваться народными средствами. Для этого нужно сделать настой из овса, чабреца, мелиссы, пиона, душицы или ромашки. Если болезнь прогрессирует до 4 или 5 стадии, то потребуется ухаживать за больным. При отсутствии родственников этим могут заняться специалисты в реабилитационном центре.
Последние медицинские разработки позволяют проводить операцию, которая избавляет от большинства симптомов, а также максимально нормализует состояние больного.
Преимущества клиники
Клиника «Энергия здоровья» — это опытные врачи, умелые медсестры и современное оборудование для диагностики и лечения различных заболеваний. Мы предлагаем:
- диагностику с использованием инструментальных, функциональных и лабораторных исследований;
- консультации опытных специалистов различного профиля;
- получение мнения зарубежных коллег при необходимости;
- индивидуальный подбор лечения;
- комплексные терапевтические схемы с использованием медикаментов, физиотерапии и других методов;
- обширные скрининговые программы для ранней диагностики заболеваний;
- подробные консультации по профилактике заболеваний;
- любые справки и заключения.
Болезнь Паркинсона начинается очень медленно, но остановить этот процесс практически невозможно. Если у Вас или Ваших родных появились подозрительные признаки, не затягивайте с обращением к врачу. Запишитесь на диагностику в клинику «Энергия здоровья».