Заболевания, встречающиеся на букву «М»: Малая хорея, Медленные инфекции ЦНС, Медуллобластома, Межпозвоночная грыжа, Межпозвоночная грыжа грудного отдела, Межпозвоночная грыжа поясничного отдела, Межпозвоночная грыжа шейного отдела, Межреберная невралгия, Менингеальный синдром, Менингиома, Менингит, Менингококковый менингит, Менингомиелит, Менингоэнцефалит, Метаболическая миопатия, Метастатические опухоли мозга, Метахроматическая лейкодистрофия, Метеочувствительность, Миастения, Мигренозный инсульт.
Центральная нервная система человека (ЦНС) – это основной механизм, благодаря которому контролируется деятельность органов.
Любой сбой этой хорошо отлаженной работы приводит к неблагоприятным последствиям для человеческого организма.
Нарушить работу ЦНС могут инфекции и вызванные ими заболевания.
Под инфекцией (в общем смысле) стоит понимать воздействие чужеродных микроорганизмов на организм человека, за счет попадания вирусов, бактерий, паразитов.
Общее понятие
Медленные инфекции ЦНС – поражение центральной нервной системы человека особыми вирусами (вирионы – частицы вируса, прионы – вирусоподобные белки). Наблюдается после долгого инкубационного периода, при котором развитие инфекции протекает незаметно. Диагностика таких заболеваний возможна путем обследования невролога, а также:
- с применением томографа,
- взятия анализа жидкости из спинного мозга
- анализа крови на наличие в ней антивирусных антител.
Первые сведения, упоминающие о данных вирусах, отсылают к 1954 году. Исландский ученый описал необычные болезни у овец, в результате которых центральная нервная система животных была поражена. Он их назвал медленными инфекциями. В 1957 году жители Новой Гвинеи подверглись неизвестной болезни (названной «куру»), симптомы и протекание которой полностью совпадала с медленными инфекциями. Это заболевание возглавило список поражений нервной системы, который пополняется. Имеются довольно скудные сведения о болезни. Некоторые формы проявляются чаще и не зависят от места проживания человека, другие только в определенной местности.
Причины появления заболеваний
Многолетние исследования выявили возбудителей данных инфекций. Основной причиной, вызывающей поражения нервной системы, оказались два фактора:
- Вирусы. Болезни данной группы могут возникнуть после продолжительного (на протяжении нескольких лет) существования в организме вируса, оставшегося после перенесенного человеком заболевания. Это может быть: корь, краснуха, обычный герпес, полиомавирус, цитомегаловирус, флавивирус. Вирусы передаются воздушно-капельным путем, через пищу, кровь или от матери к плоду в период беременности и внутриутробного развития.
- Прионы. Это особые белки, имеющие определенный набор свойств, как и у вирусов, но структурно они не имеют ДНК или РНК. Патология при данном возбудителе возникает из-за превращения таких же «хороших» белков нервных клеток в «пораженные».
Заражение возникает вследствие:
- употребления плохо прожаренного мяса, которое было заражено;
- при переливании зараженной крови;
- в результате трансплантации органов или тканей, которые имеют патологические прионы.
Ученые не знают точной причины пребывания длительное время внутри организма человека вируса заболевания. Мнения сходятся в плохой работе иммунной системы и недостаточном количестве выработанных антител, что активизирует процесс разрастания оставшихся вирусных клеток.
Бактериальные инфекции
Огромное количество возбудителей относящихся к бактериальным инфекциям могут поражать головной мозг. Такие заболевания как менингит, энцефалит или абсцесс головного мозга вполне могут вызвать такие «обыденные» возбудители, как пневмококк, стафилококк, энтеробактерии. Но произойти это может, только при:
- повреждении костей черепа, с нарушением целостности оболочек мозга;
- заносе возбудителей во время нейрохирургической операции;
- наличии гнойного очага в организме и ослабленный иммунитет.
Однако с другими возбудителями дело обстоит иначе.
Менингококковая инфекция – традиционная нейроинфекция, которая поражает головной мозг. Пик заболеваемости отмечается в осенне- зимний период, когда иммунная система из-за частых переохлаждений человека и нехватки витаминов снижена. Если иммунная система в норме, то вы ограничитесь обычным назофарингитом, в обратном случае – вероятность заполучить менингит или менингоэнцефалит возрастает.
Симптомы менингококковой инфекции
- лихорадка,
- повышение температуры тела до 39-40° С.
- озноб,
- головная боль
- слабость
- напряжение мышц шеи
- тошнота,
- рвота,
специфические симптомы
- Выступающая над поверхностью кожи сыпь красно-фиолетового цвета, элементы которой напоминают по форме звезду
- Заболевание начинается очень остро (часто можно указать конкретное время (час), когда человек заболел)
- В течение 24-х часов, пока человек в сознании должно начаться лечение, в противном случае он может впасть в кому.
Микобактерии туберкулеза кроме в всего прочего могут поражать и головной мозг. Чаще болеют дети, пожилые люди и лица страдающие иммунодефицитом.
Симптоматика начала заболевания ярко не выражена, чаще это общая слабость, недомогание, отсутствие аппетита, головная боль и раздражительность, температура тела носит субфебрильный характер (температура повышается на протяжении длительного времени в пределах 37,1 – 38°C. ). Впоследствии присоединяются «обычные» менингеальные симптомы.
После присоединяются неврологические нарушения – парезы и параличи лицевого нерва, глазодвигательной мускулатуры, головокружения. На фоне неврологических расстройств возникают нарушения психики.
Нейросифилис, сейчас почти не встречается, но до открытия пенициллина составлял основу работы неврологов. Нейросифилис бывает нескольких видов:
- Асимптомный, протекает без особых признаков, обнаружить заболевание можно только по анализам.
- Менингит – часто появляется в течение первого года заболевания, проявляется нарушениями работы черепно-мозговых нервов и повышенным внутричерепным давлением (ВЧД).
- Цереброваскулярный – возникает в основном на 2-5 году заболевания и может привести к инсульту или трансформироваться в спинную сухотку или прогрессивный паралич.
- Прогрессивный паралич – заболевание, которое еще называли «параличом помешанных». Возникает через 15-20 лет после инфицирования и сначала проявляется психическими симптомами, затем возникают и прогрессируют параличи мускулатуры, которые в конечном итоге приводят к смерти.
- Врожденный, который, строго говоря, поражает весь организм и характеризуется множественными дефектами развития ребенка.
- Гумма головного мозга – проявляется как объемное образование. Симптомы включают в себя повышение ВЧД и очаговую симптоматику, в зависимости от локализации гуммы.
Неприятной особенностью заболевания является его трудная диагностика.
Механизм зарождения болезни и ее развитие
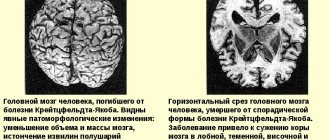
Общей чертой всех медленных вирусов является долговременное патологическое развитие и разрастание вируса в тканях головного мозга. Возбудители инфекции появляются в тканях мозга после перенесения болезни (зачастую это распространено у плода или у детей, заболевших в раннем возрасте), а потом затихают и становятся неактивны. Через время после их активизации, причины которой остаются неизвестными, начинаются воспалительные процессы, приводящие к патологиям ЦНС. Прион при попадании в клетку организма начинает взаимодействовать с аналогичным ему здоровым белком, в результате чего он его изменяет на «зараженный».
Прионам требуется время на попадание в клетки головного мозга и изменения белков. Это обуславливает латентный длительный период развития заболевания. В результате происходят изменения обмена веществ в организме, что приводит к гибели нейронов – клеток нервной системы. Внутренняя картина протекания медленных инфекций разнообразна. Если возбудителем является вирус, то, как правило, образовываются периваскулярные лимфоцитарные инфильтраты или фокусы астроцитома. Также ткани ЦНС скрывают очаги глиоза.
Дифференциация признаков инфекционных заболеваний нервной системы
Инфекционные заболевания нервной системы, в пдф файлах с описаниями форм болезни, классифицируются в зависимости от очага поражения. В зависимости от того, какой компонент нервной системы подвергается негативному воздействию, выделяют следующие формы заболевания:
- миелиты характеризуются поражением спинного мозга. Наиболее часто инфекция проникает в организм через кровь. Специфическими проявлениями миелитов являются болезненные ощущения в конечностях;
- менингиты проявляются у больных воспалением мозговых оболочек. Характерным проявлением данной формы инфекции является сильная головная боль. Общие проявления инфекционного процесса при менингите могут дополняться тахикардией, сыпью на коже, болезненностью мышц;
- энцефалиты характеризуются поражением инфекцией головного мозга. Для данного состояния свойственные как общие признаки, так и специфические проявления: судороги, нарушение сознания, глубокая кома.
Комплексная диагностика, проводимая в Юсуповской больнице, позволяет специалистам определить, какая часть нервной системы повреждена инфекцией. Инфекционные заболевания нервной системы, неврология содержит полное описание которых, успешно поддаются лечению на начальной стадии, когда у человека отсутствуют признаки когнитивных нарушений.
Симптоматика
Инкубационный период характерен бессимптомным течением заболевания. Следующий этап (продромальный), когда болезнь еще не развилась, но скрытый инкубационный период окончен. Выражается в поведении больного: постоянная раздражительность, эмоциональная неустойчивость, рассеянность в поведении, проблемы с координацией. Последний этап (манифестация) состоит в ярком выражении и развитии симптомов болезни. Проявление болезни:
- в непроизвольных импульсивных движениях тела или наоборот происходит ограничение в нормальном движении;
- может присутствовать большая мышечная слабость или наступить паралич;
- происходит снижение умственных способностей;
- нарушение лицевых нервов, а, как следствие, развитие тугоухость, снижения зрения, проблемы при глотании;
- бред, галлюцинации, спутанность сознания;
- возникают проблемы с речью вплоть до полного ее отсутствия.
Каждая болезнь имеет свою симптоматику и характерные черты. Отличительной особенностью всех медленных инфекций ЦНС является длительность инкубационного периода. А потом очень быстрое развитие болезни, которая всего за год (в редких случаях до 4-х лет), доводит организм человека до последней стадии (термальной). Здесь больного парализует, наступает полная мутация интеллектуальных способностей, часто впадает в кому. Смертность при таких заболеваниях наступает в 100% случаев.
Диагностика
Определить наличие заболевания является достаточно сложным. Это связано с трудностью выявления возбудителя, а также редкостью и доскональной не изученностью патологий. Однако, существует ряд диагностических исследований, благодаря которым возможно выявить заболевание:
- Анамнез, то есть сбор информации путем расспроса: о ранее перенесенных вирусных болезнях (в том числе, в эмбриональном состоянии при болезни матери); была ли пересадка тканей. Сопоставляются имеющиеся симптомы с нормальным здоровым состоянием организма.
- Неврологический осмотр – производится исследование координации, двигательной и чувствительной систем, рефлекторное состояние. На основе полученных результатов делается вывод о поражении тканей головного мозга и всей нервной системы.
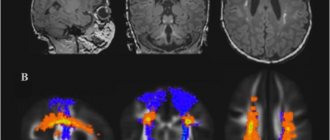
- Нейровизуализация – производится при помощи специального оборудования. Диагностика осуществляется на базе магнитно-резонансной, компьютерной томографии и МСКТ коры головного мозга. Томограф показывает полную картину, на которой можно проследить инфекционное поражение клеток мозга в виде их атрофии (отмирании), демиелинизации (разрушение миелиновой оболочки нервных волокон) и дегенерацией (повреждение нейронов). При выявлении расширенных желудочков – следует говорить о гидроцефалии.
- Исследование цереброспинальной жидкости – делается при помощи забора пункции. При отсутствии воспалительных процессов в анализах жидкости можно исключить инфекции нервной системы. Также проводят анализ на обнаружение ДНК возбудителей инфекции и наличие противовирусных антител. По причине вирусного возбудителя, диагностировать заболевание можно у 70-90 % исследуемых.
- Анализ крови на наличие антител – эффективен только при вирусном возбудителе. Определяется путем противокоревых и противокраснушных антител.
- Биопсия мозга – делается в крайних случаях, когда другие диагностические исследования не дали нужного результата.
Также для полного обследования назначаются обследования у других специалистов: офтальмолог, инфекционист, генетик, психиатр. При диагностике необходимо исключить иные заболевания, не связанные с поражением тканей центральной нервной системы.
Заболевания центральной и периферической нервной системы
Нервная система человека анатомически делится на две части: центральную (ЦНС) и периферическую (ПНС). Это сложная структура, которая пронизывает все органы и ткани нашего тела. Именно благодаря ей возможна саморегуляция всех жизненных функций организма, а также восприятие, хранение и обработка полученной информации. Нервные импульсы позволяют нам ощущать и воспринимать окружающий мир во все его многогранности. Однако из-за сложности и хрупкости строения нервной системы травмы, повреждения и заболевания (в том числе и генетические) могут нарушить ее слаженную работу.
Наиболее распространенные заболевания нервной системы:
- Острые патологии, затрагивающие сосуды головного мозга. К ним относятся инсульт, дисциркуляторная энцефалопатия, внутримозговые кровоизлияния, внутричерепные артериальные аневризмы и т.д.
- Последствия черепно-мозговых травм
- Инфекционные заболевания ЦНС: менингиты, энцефалиты, абсцесс головного мозга, полиомиелит и другие
- Рассеянный склероз
- Эпилепсия
- Возрастные заболевания нервной системы – болезнь Паркинсона и болезнь Альцгеймера
- Остеохондроз позвоночника
- Генетические и наследуемые заболевания нервной системы. К этой группе принято относить такие патологии, как синдром Лея, синдром Туретта, спинальную мышечную атрофию, болезни Хантингтона и Баттена и т.д.
- Различные нарушения в работе периферической нервной системы: невралгии, невриты, люмбалгии и другие.
Симптомы заболеваний нервной системы
Из-за многообразия форм и видов неврологических расстройств, выделить общие симптомы бывает сложно, однако существует ряд наиболее часто встречающихся признаков, которые могут свидетельствовать о развитии заболевания нервной системы. К ним относятся:
- Нарушения сна – бессонница
- Повышенная тревожность и раздражительность
- Пониженная работоспособность, вялость, сонливость
- Проблемы с запоминанием, снижение внимательности
- Возникновение навязчивых мыслей и фобий
- Нервные тики, непроизвольное сокращение мышц
- Головные боли, мигрени, боли в конечностях
- Частые перепады артериального давления
- Нарушения обоняния, вкусовые отклонения, проблемы со зрением
Лечение заболеваний нервной системы в санатории
При нарушениях в работе центральной или периферической нервной системы, в зависимости от индивидуальных показаний и противопоказаний, пациенту могут быть назначены различные процедуры. Чаще всего в программу лечения заболеваний нервной системы входит бальнеотерапия, водо- и грязелечение, различные виды ручного и аппаратного массажа, физиотерапия. Кроме того, во время отдыха в санатории намного легче придерживаться ежедневного графика активности и сна, соблюдать диету и другие предписания лечащего врача.
Лечение
Необходимо отметить сразу, что лечения, излечивающего данные инфекции, не существует. Все разработанные методы и препараты не дали результата, на излечение человека от этого недуга. Поэтому назначаемая терапия способна только облегчить состояние больных и иногда немного затормозить необратимые процессы, происходящие в центральной нервной системе.
Лекарства облегчают судороги, снимают отеки, также назначают витамины и психотропные препараты. Ученые продолжают исследовать болезнь и ищут лечение, способное избавить людей от этого страшного заболевания.
Способы профилактики и прогноз
Даже сегодня медленные инфекции центральной нервной системы являются одним из неизлечимых заболеваний. После проявления симптомов, средняя продолжительность человека составляет приблизительно 1-2 года, после чего наступает необратимое поражение и отмирание клеток мозга. Люди с синдромом Герстмана отличаются самой длительной продолжительностью жизни до 5 лет.
Вся профилактика болезни направлена на поддержание необходимого уровня иммунитета для борьбы с вирусами путем проведения вакцинации (например, для предупреждения вируса кори и краснухи). Что казались инфекций, вызываемых прионами – методики профилактики не найдены.
Лечение нейроинфекций
Специалисты клиники на основе проведенных диагностических исследований выберут интенсивную терапию, направленную на:
- Устранение возбудителя болезни. Для этого врачом назначаются самые современные антибиотики, противовирусные средства, интерфероны, иммуноглобулины.
- Устранение источника инфекции. К примеру, если источник находится в гайморовых пазухах носа, необходимо привести их в порядок.
- Восстановление противоинфекционного иммунитета. Для этого неврологом будут прописаны специальные препараты.
- Стимулирование функций пораженных участков ЦНС с помощью эффективных лекарственных препаратов.