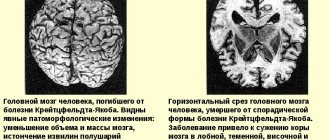
Разрушение структур ЦНС бывает очаговым и диссеминированным, то есть имеющим множественные зоны повреждения. Определить, как идет процесс, позволяет МРТ (магнитно-резонансная томография). С помощью нее врач-диагност визуально (по снимкам) оценивает состояние нервной ткани.
Очаговое поражение головного мозга – что это такое и как оно проявляет себя? В первую очередь – это симптом патологии, из-за которой на одном из участков органа происходит нарушение работоспособности соответствующих структур, о чем сигнализирует появление неврологических отклонений.
Что такое демиелинизация
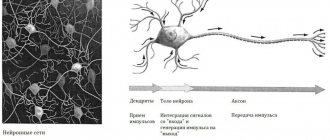
Демиелинизирующий процесс, протекающий в головном мозге – это такие нарушения, которые приводят к патологическому изменению структуры нервной ткани, что часто провоцирует появление неврологической симптоматики, является причиной инвалидности и летального исхода. Оболочка белого цвета представляет собой многослойную клеточную мембрану. Биотоки не способны преодолевать миелиновую оболочку.
Электрические импульсы передаются в области многочисленных перехватов Ранвье, где отсутствует миелин. Перехваты располагаются через равномерные промежутки длиной приблизительно 1 мкм. В периферической системе защитная оболочка образуется из леммоцитов (Шванновских клеток). Демиелинизация нервных волокон – поражение нервной ткани, которое приводит к большому числу заболеваний ЦНС.
Очаги демиелинизации – это такие структурные образования в головном или спинном мозге, в которых отсутствует миелин, что приводит к нарушению передачи нервных импульсов и расстройству работы нервной системы в целом. Диаметр очагов существенно варьируется, может равняться несколько миллиметров или достигать нескольких сантиметров.
Классификация болезни
Описывая демиелинизацию, врачи говорят о миелинокластии – нарушении оболочки нейронов вследствие генных факторов.
Поражение, появляющееся из-за болезней других органов, свидетельствует о миелинопатии.
Патологические очаги возникают в головном мозге, спинном, периферических отделах нервной системы. Они могут обладать генерализированным характером – в этом случае повреждение затрагивает оболочки в различных частях тела. При изолированном поражение наблюдается на ограниченном участке.
Классификация данного заболевания основана на причинах его развития:
- если у больного обнаружено наследственное аутоиммунное нарушение в организме, которое способствует разрушению собственных белков миелина, то речь идет о миелинокластии;
- в случае разрушения оболочки миелина из-за каких-либо факторов (болезни, отравления и т. п.) заболевание классифицируют как миелинопатию.
Последствия такого недуга очень серьезны. Зачастую наблюдается стойкий неврологический дефицит, состояние человека и уровень его жизни быстро ухудшаются. Встречаются очень тяжелые осложнения, такие как остановка дыхания. Возможна и смерть больного.
Классификация при демиелинизации происходит по двум типам:
- Поражение миелина, следствием нарушения генов, именуемое миелинокластия;
- Деформирование целостности миелиновых оболочек под воздействием факторов, которые не связаны с миелином (миелинопатия).
Среди них выделяются:
- Деформирование оболочек в ЦНС;
- Разрушение миелиновых оболочек в периферических структурах нервной системы.
Окончательное подразделение демиелинизации происходит по распространенности.
Выделяются следующие подвиды:
- Изолированная, когда нарушение миелиновых оболочек происходит в одном месте;
- Генерализированная, когда демиелинизирующая болезнь касается множества оболочек в разных частях нервной системы.
Причины и механизмы демиелинизации
Виды демиелинизирующих заболеваний
Классификация демиелинизирующих заболеваний предполагает разделение на миелинопатию и миелинокластию. В первом случае разрушение миелина происходит из-за нарушения образования вещества, изменения его биохимического строения вследствие генетических мутаций. Это чаще врожденная патология (бывает также приобретенная форма), признаки которой наблюдаются в раннем детстве. Наследственные миелинопатии называют лейкодистрофиями. Приобретенные миелинопатии в зависимости от причин возникновения разделяют на виды:
- Токсико-дисметаболические. Связаны с интоксикациями и нарушением обменных процессов в организме.
- Гипоксически-ишемические. Развиваются на фоне нарушения кровотока и кислородного голодания тканей мозгового вещества.
- Инфекционно-воспалительные. Спровоцированы возбудителями инфекции (патогенные или условно-патогенные микроорганизмы).
- Воспалительные. Неинфекционной этиологии (протекают без участия инфекционного агента).
- Травматические. Возникают вследствие механических повреждений мозговых структур.
При миелинокластии синтез миелина протекает нормально, клетки оболочки разрушаются под воздействием внешних и внутренних патогенных факторов. Разделение условно, потому что миелинопатия нередко прогрессирует под влиянием негативных внешних факторов, в то время как миелинокластия обычно возникает у пациентов с предрасположенностью к повреждениям миелина.
Демиелинизирующие заболевания делятся по локализации очагов на виды, которые поражают ЦНС или периферическую нервную систему (ПНС). Болезни, которые развиваются в структурах ЦНС, включают рассеянный склероз, лейкоэнцефалопатии, лейкодистрофии, склерозы Бало (концентрический) и Шильдера (диффузный).
Повреждение оболочек волокон в составе ПНС провоцирует развитие заболеваний: амиотрофия Шарко-Мари-Тута, синдром Гийена-Барре. Примеры приобретенных миелинопатий: синдромы Сусака и CLIPPERS. Часто встречающаяся воспалительная миелинопатия неинфекционной этиологии – рассеянный склероз.
К этой группе относят достаточно редкие разновидности склероза: рассеянный энцефаломиелит, псевдотуморозную демиелинизацию, геморрагический лейкоэнцефалит, склерозы Бало и Шильдера. К инфекционно-воспалительным формам относят ВИЧ-энцефалит, склерозирующий панэнцефалит, цитомегаловирусный энцефалит. Пример токсико-метаболической формы – демиелинизирующий синдром осмотического типа, пример гипоксически-ишемической формы – синдром Сусака.
Особенности МР-диагностики очаговых изменений вещества мозга
Как правило, о наличии очаговых изменений в веществе мозга становится известно после того, как пациент прошел МРТ. Для уточнения характера поражения и дифференциальной диагностики исследование может быть проведено с контрастированием.
Множественные очаговые изменения более характерны для инфекций, врожденной патологии, сосудистых расстройств и дисметаболических процессов, рассеянного склероза, тогда как единичные очаговые изменения возникают после перенесенных инсультов, перинатальных поражений, отдельных видов травм, метастазировании опухолей.
Основные симптомы
Демиелинизация – это такая патология, которая всегда проявляется неврологическим дефицитом, что позволяет заподозрить начавшийся процесс разрушения миелина, если неврологическая симптоматика появилась без очевидных причин. Демиелинизирующий процесс всегда протекает с участием иммунной системы, приводит к атрофии тканей мозга – головного и спинного, расширению желудочков.
Симптомы демиелинизации зависят от вида заболевания, причин возникновения и локализации очага в головном, спинном мозге или в структурах ПНС. При незначительном поражении мозгового вещества (до 20%), симптоматика может отсутствовать, что связано с полной компенсацией функций. Задачи, возложенные на поврежденные нервные волокна, выполняют здоровые ткани. Неврологические симптомы обычно появляются в случаях, когда объем поврежденной нервной ткани превышает 50%. Общие признаки:
- Атаксия (расстройство согласованности при работе группы мышц).
- Парезы, параличи.
- Мышечная гипотония (слабость в мышцах).
- Псевдобульбарный синдром (дизартрия – нарушение произношения из-за расстройства иннервации элементов речевого аппарата, дисфагия – затруднения при глотании, дисфония – изменение высоты, тембра, силы голоса).
- Зрительная дисфункция (нистагм – непроизвольные колебания глазных яблок, ухудшение остроты зрения, выпадение полей обзора, размытость, нечеткость картинки, искажение цвета).
- Изменение кожной чувствительности, парестезия (онемение, покалывание, зуд, жжение).
- Тонические спазмы, преимущественно в области конечностей.
- Дисфункция мочевого пузыря, кишечника.
Нейропсихологические нарушения связаны с ухудшением памяти и мыслительной деятельности, изменением личности и поведения. У пациентов часто развиваются неврозы, слабоумие органического генеза, астенический синдром, депрессия, реже эйфория. Больные подвержены резкой смене настроения, у них отсутствует критический анализ собственного поведения, что на фоне слабоумия приводит к многочисленным проблемам в быту.
Демиелинизирующий процесс головного мозга: что это такое, признаки, лечение
Наиболее часто встречающимся недугом является РС. Для него свойственны такие первые признаки:
- Нистагм (колебание глаз);
- Медленная речь (скандированная);
- Дрожь, возникающая при движении (интенционный тремор);
- Раздвоенная картинка перед глазами;
- Внезапное желание сходить в туалет (императивный позыв);
- Проблемы с мочеиспусканием (задержка вследствие спазма);
- Ослабление или полное отсутствие брюшных рефлексов;
- Побледнение височной части зрительного нерва.
По мере развития патологии у больного возникают такие симптомы:
- Ухудшение чувствительности лицевого нерва;
- Нарушенная координация движений;
- Головокружение;
- Асинергия бабинского (нарушение в функционировании конечностей);
- Адиадохокинез (неспособность выполнять быстрые движения);
- Усиление интенционного тремора;
- Сбои, которые диагностируются в позе Ромберга;
- Ухудшение восприятия боли, температуры и прикосновений;
- Ослабление и параличи отдельных мышечных групп;
- Чрезмерное повышение тонуса в мышечных тканях;
- Ухудшение слуха;
- Общая мышечная слабость.
Причины возникновения
Демиелинизирующие болезни, поражающие центральную и периферическую нервные системы, чаще развиваются на фоне генетической предрасположенности. У пациентов часто встречается сочетание определенных генов, которое провоцирует сбои в работе иммунной системы. Другие причины:
- Аутоиммунные и генетические патологии.
- Прием антипсихотических препаратов (нейролептиков).
- Хронические и острые интоксикации.
- Ионизирующее облучение, солнечная радиация.
- Перенесенные вирусные и бактериальные инфекции.
- Особенности питания.
Считается, что наиболее подвержены развитию патологии представители европеоидной расы, проживающие в северных географических широтах. Провоцирующими факторами являются травмы в области головы и позвоночника, частые стрессовые ситуации, вредные привычки. Риск заболеть повышается в связи с вакцинацией против оспы, гриппа, кори, коклюша, дифтерии, гепатита типа B и других инфекционных болезней.
Латеральный амиотрофический склероз (ЛАС)
ЛАС начинается незаметно. У пациента возникают трудности с обычными действиями (письмо, застегивание пуговиц). Позже развиваются проблемы с ходьбой, мышечные судороги, трудности с глотанием. В конце больной полностью парализован, зависит от искусственного дыхания, питания. При смертельном ЛАС пациент постепенно теряет нервные клетки. В 5-10% случаев заболевание имеет наследственную форму.
Демиелинизирующее заболевание характеризуется селективным нарушением центральных и периферических моторных нейронов (моторный нейрон – нервная клетка, непосредственно иннервирующая скелетные мышцы). Речь идет о постепенном исчезновении мотонейронов спинного мозга, в области мозгового ствола, дегенерации кортикоспинального пути.
Распространенные заболевания
Рассеянный склероз – демиелинизирующее, аутоиммунное заболевание с хроническим течением, поражающее главные элементы нервной системы (головной и спинной мозг). В ходе прогрессирования патологии происходит замещение нормальных мозговых структур соединительной тканью. Очаги появляются диффузно. Средний возраст пациентов составляет 15-40 лет. Распространенность – 30-70 случаев на 100 тысяч населения.
Геморрагический лейкоэнцефалит, протекающий в острой форме, развивается вследствие повреждения мелких элементов сосудистой системы. Часто определяется как постинфекционное осложнение с выраженной аутоиммунной реакцией. Характеризуется быстрым прогрессированием воспалительного процесса и многочисленными очаговыми поражениями мозговой ткани, сопровождается отеком мозга, появлением очагов кровоизлияния, некрозом.
Предшественником патологии обычно являются заболевания верхних дыхательных путей инфекционной этиологии. Спровоцировать болезнь также могут вирусы гриппа и Эпштейна-Барр или сепсис. Обычно приводит к летальному исходу. Смерть наступает из-за отека мозга в течение 3-4 дней с момента появления первых симптомов.
Для некротизирующей энцефалопатии, протекающей в острой форме, свойственно многоочаговое, симметричное поражение структур головного мозга демиелинизирующего характера. Сопровождается отеком тканей, некрозом и возникновением очагов геморрагии. В отличие от геморрагического лейкоэнцефалита, не обнаруживаются клетки, указывающие на воспалительный процесс – нейтрофилы.
Часто развивается на фоне вирусной инфекции, проявляется эпилептическими припадками и помрачением сознания. В цереброспинальной жидкости отсутствует плеоцитоз (аномально повышенная концентрация лимфоцитов), увеличена концентрация белковых соединений. В сыворотке крови выявляется повышенная концентрация аминотрансферазы. Развивается спорадически (единично) или вследствие наследственной генной мутации.
Псевдотуморозная демиелинизация проявляется общемозговой и очаговой церебральной симптоматикой. В 70% случаев сопровождается отеком мозгового вещества с повышением значений внутричерепного давления. Очаги демиелинизации обнаруживаются в белом веществе в ходе исследования МРТ головного мозга с использованием контрастного вещества.
Склероз Бало (концентрический) проявляется болями в области головы, патологическим изменением поведения, когнитивными расстройствами, эпилептическими приступами, гемисиндромами (неврологические нарушения в одной половине тела). Течение патологии клинически напоминает развитие внутримозговой опухоли. Очаги поражения ткани чаще наблюдаются в белом веществе.
В цереброспинальной жидкости обнаруживается лимфоцитарный плеоцитоз, повышенная концентрация белковых соединений. Нередко наблюдается присутствие олигоклональных антител в меньшем количестве, чем при обычном рассеянном склерозе. МРТ-исследование показывает типичные для рассеянного склероза признаки поражения мозговой ткани.
На снимках отчетливо видны множественные кольцевидные очаги демиелинизации в белом веществе, чаще в лобных долях головного мозга, окруженные характерными участками ремиелинизации (восстановления нормального миелина). В большинстве случаев наступает летальный исход в течение нескольких недель или месяцев острого течения патологии. При ранней диагностике прогноз более благоприятный.
На пути к диагнозу
Когда больной чувствует, что происходит что-то не то, но оправдать изменения усталостью или стрессом уже не получается, он отправляется к врачу. Заподозрить конкретную разновидность демиелинизирующего процесса только исходя из клиники чрезвычайно проблематично, да и в наличии самой демиелинизации не всегда есть четкая уверенность у специалиста, поэтому без дополнительных исследований не обойтись.
пример очагов демиелинизации при рассеянном склерозе
Главным и очень информативным способом диагностики демиелинизирующего процесса традиционно считается МРТ. Этот метод безвреден, может быть использован для пациентов различного возраста, беременных женщин, а противопоказаниями выступают чрезмерный вес, боязнь замкнутых пространств, наличие металлических конструкций, реагирующих на сильное магнитное поле, психические заболевания.
Круглые или овальные гиперинтенсивные очаги демиелинизации на МРТ обнаруживаются преимущественно в белом веществе под корковым слоем, вокруг желудочков мозга (перивентрикулярно), рассеяны диффузно, имеют различные размеры – от нескольких миллиметром до 2-3 см. Для уточнения времени образования очагов используется контрастное усиление, при этом более «молодые» поля демиелинизации лучше накапливают контрастное вещество, нежели давно существующие.
Основная задача невролога при обнаружении демиелинизации – определить конкретную форму патологии и выбрать соответствующее лечение. Прогноз неоднозначен. К примеру, с рассеянным склерозом можно прожить десяток и более лет, а при других разновидностях продолжительность жизни может быть год и менее.
Диагностика
При отсутствии характерной симптоматики на ранних стадиях течения, очаги поражения белого вещества часто становятся случайной находкой во время проведения диагностического обследования по другому поводу. В ходе личного осмотра у невролога по шкале FSS (состояние функциональных систем) определяется степень нарушения проводящих функций мозга.
Основной метод инструментальной диагностики – нейровизуализация. Очаги демиелинизации, расположенные в головном мозге, преимущественно выявляются при помощи исследования МРТ, на снимках отчетливо видны участки пораженной ткани диаметром не меньше 3 мм. Очаги демиелинизации в структурах ПНС обнаруживаются в ходе электромиографии. Ангиография показывает степень повреждения сосудов.
Методы лечения
Болезнь неизлечима. Усилия врачей направлены на устранение симптоматики и улучшение качества жизни пациента. Лечение демиелинизирующих заболеваний, поразивших головной мозг, назначают в зависимости от вида и характера течения. Обычно показаны фармацевтические средства, нейтрализующие проявления неврологических синдромов. Симптоматическая терапия включает препараты:
- Обезболивающие.
- Седативные, успокоительные.
- Нейропротекторные, ноотропные.
Чтобы лечить быстро прогрессирующие формы рассеянного склероза, применяют пульс-терапию кортикостероидами. Внутривенное введение больших доз препарата нередко не дает желаемого результата. В случае положительной реакции после курса внутривенного введения, кортикостероиды назначают перорально для предотвращения рецидивов. Кортикостероиды могут комбинироваться с другими иммуносупрессивными (подавляющими иммунитет) лекарствами и цитостатиками.
В 40% случаев резистентные к кортикостероидной терапии пациенты положительно реагируют на плазмаферез (забор, очищение и повторное введение крови в кровоток). Описаны случаи эффективного лечения склероза Бало иммуноглобулинами человека. Терапия народными средствами малоэффективна. Параллельно с медикаментозным лечением больным показана диета, физиопроцедуры, массаж, лечебная гимнастика.
Прогноз
Прогноз выживаемости зависит от вида патологии, характера течения и объема повреждения мозгового вещества. Возможно частичное или полное восстановление функций мозга.
Демиелинизирующие заболевания, поражающие структуры ЦНС и ПНС, связаны с разрушением оболочки, окружающей нервные волокна. На начальных стадиях заболевания могут протекать бессимптомно. Прогноз при ранней диагностике более благоприятный. Болезнь не поддается полному излечению, часто приводит к инвалидности и смерти больного.
900