0
Автор статьи: Марина Дмитриевна
2017.10.22
8 288
Сосуды
Все чаще мы слышим про риск развития инсульта. Это состояние стало слишком частой причиной смерти пожилых людей. Инсульт – нарушение кровообращения в мозге, которое приводит к отмиранию нервных клеток. Причиной такого состояния может быть либо тромб, либо разрыв сосуда. 80% всех случаев, которые приводят к инсульту, связаны с образованием тромба, препятствующего нормальному кровотоку в головном мозге. Результатом заболевания может быть паралич.
Инсульт
Восстановление после инсульта длительное, так как человек может потерять способность разговаривать, передвигаться, самостоятельно есть и т. д. Тяжесть таких последствий зависит от скорости предоставления медицинской помощи сразу после инсульта. Избежать паралича можно тогда, когда пациент в течение часа после инсульта доставлен в больницу, и начата лечебная терапия.
Причины парализации
Парализация половины тела справа наступает, если геморрагический или ишемический инсульт произошел в левом мозговом полушарии.
Это связано с перекрещиванием нервных волокон – клетки левого полушария отвечают за работу правой половины тела.
Для заболевания характерно быстрое развитие парализации вслед за повреждением сосуда.
Причины правостороннего паралича делятся на контролируемые и не неконтролируемые. Первую группу составляют факторы, которые может контролировать сам человек. Во вторую группу входят внешние факторы, а также врожденные аномалии.
Контролируемые причины:
- Избыток животных жиров в пище и повышенное образование холестерина;
- Неконтролируемая артериальная гипертензия;
- Избыточный вес;
- Длительный прием глюкокортикоидов;
- Сахарный диабет.
Не модифицируемые причины:
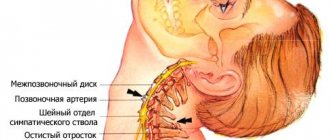
- Аномалии развития левых сосудов мозга (передней, средней и задней мозговых артерий);
- Атеросклероз левой внутренней сонной артерии;
- Почечная гипертония;
- Отягощенная наследственность;
- Извитость позвоночных артерий.
Поэтому если после инсульта парализовало какую-то часть тела, то виновен может быть и сам больной, который не вел здоровый образ жизни, и последствия в таком случае намного серьезнее.
Что делать если при инсульте парализовало правую сторону
Правосторонний инсульт встречается намного чаще, чем левосторонний. Парализация правой стороны свидетельствует о том, что поражено левое полушарие мозга. Прогноз в данном случае будет значительно более благоприятным.
Прежде всего это достигается благодаря тому, что можно быстро поставить диагноз и начать лечение. Если при инсульте парализовало правую сторону, то диагноз поставить очень легко – практически всегда данная патология сопровождается нарушением речевых функций.
Именно этот показатель позволяет выявить проблему практически безошибочно.
Характерные признаки
Паралич развивается вскоре после нарушения кровоснабжения мозга.
Независимо от того, какая артерия была повреждена, заболевание сопровождается как общими, так и локальными симптомами.
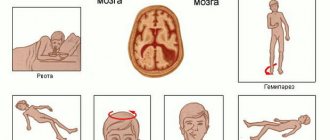
Общие симптомы:
- Головокружение, головная боль;
- Тошнота и рвота, не приносящие облегчения;
- Потеря сознания с возможной аспирацией желудочного содержимого;
- Падение артериального давления, частый пульс.
Паралич начинается сверху вниз. Его первые проявления связаны с повреждением двигательных черепных нервов:
- Потеря тонуса мимических мышц;
- Опущение правого века и уголка губ;
- Паралич половины языка;
- Невозможность говорить, жевать и глотать;
- Паралич правого глазного яблока.
Вслед за поражением черепных нервов присоединяется паралич мускулатуры головы и шеи:
- Трудности при повороте и наклонах головы;
- При просьбе сощуриться или улыбнуться пациент не может выполнить команду.
Паралич половины тела указывает на тромбоз таких крупных артерий, как внутренняя сонная, позвоночная, базилярная. Обездвиживание развивается в пределах 0,5-3 часов в зависимости от глубины и тяжести поражения. Утрата двигательной способности носит нисходящий характер с параллельным присоединением атаксии (нарушения походки), тремора, вестибулярных расстройств.
После парализации мышц шеи процесс последовательно переходит на:
- Мышцы правой половины плечевого пояса и руку;
- Мышцы туловища (межреберные мышцы поражаются в последнюю очередь);
- Правую половину таза и всю нижнюю конечность.
СПРАВКА. В редких случаях приступ инсульта растягивается на часы и дни. Это связано с таким феноменом, как «нарастающий тромбоз» — постепенное перекрытие стенки сосуда. В таком случае симптоматика нарастает в пределах 3-5 суток и сопровождается разнообразными нарушениями интеллектуальных функций, восприятия окружающей действительности, сознания.
Что делать если при инсульте парализовало правую сторону? –
Получите бесплатную консультацию в нашем центре: Заказать обратный звонок Отправьте нам свои медицинские документы Наша врачебная команда подготавливает для Вас предварительное предложение Вы выбираете для себя оптимальный вариант В согласованную с Вами дату мы организуем прием в клинике Вы (с нашей помощью) приобретаете билеты, бронируете отель, заказываете трансфер, переводчика и начинаете лечение за границей Мы помогаем Вам на всех этапах диагностики и лечения, а также после Вашего возвращения домой
Нередко после ОНМК ставят диагноз «инсульт парализация правой стороны тела» – это серьезное осложнение нарушения мозгового кровообращения, которое говорит о поражении левого полушария большого мозга. По частоте встречаемости такие синдромы лидируют, это объясняется особенностями анатомии и физиологии сосудистой системы.
Этиопатогенез
Главным механизмом развития паралича является инсульт – повреждение артерии с выходом крови за пределы сосудистого русла. В результате образуется гематома, которая постепенно растет и сдавливает мозговую ткань. Жизненно важные нейроны погибают, отмечается выпадение функций, снижается контроль скелетной и гладкой мускулатуры, пропадает чувствительность.
К такому состоянию предрасполагают:
- Нарушения питания – главную роль играет недостаток в рационе кальция, который укрепляет стенки артерий. Кардиологи в этих случаях повторяют «где тонко, там и рвется». Ослабленные мозговые сосуды, склонные к повреждению, могут стать причиной развития инсульта;
- Гипертония – усугубляет ситуацию повышение артериального давления, которое может повредить ослабленные сосуды. У пожилых людей отмечается недостаток кальция, который может стать причиной разрыва артерии;
- Отягощенная наследственность – согласно последним исследованиям существует предрасположенность к сосудистым заболеваниям, особенно по гипертензии и инсультам. До конца механизм не изучен, предполагается недостаточность нейрогуморального механизма и слабость сосудистой стенки;
- Ожирение – это состояние сопровождается нехваткой минералов, подъемом давления, что повышает вероятность развития инсульта с последующим параличом;
- Сердечно-сосудистые болезни – к кровоизлиянию в мозг предрасполагают пороки развития клапанов, сердечная недостаточность, атеросклероз и тромбозы;
- Эндокринные заболевания – на первом месте стоит диабет, приводящий к гипертонии и кровоизлияниям. Иногда причинами является гипотиреоз, патологии коры надпочечников;
- Вредные привычки – никотин ослабляет стенки артерий, повышает уровень холестерина в крови. Натуральный алкоголь в минимальных дозировках полезен, а вот переизбыток суррогата или пьянство часто заканчивается инсультом и параличом.
Перечисленные факторы могут спровоцировать как левый, так и правый паралич. По статистике последний вариант отмечается чаще, что повышает шансы больного на выживание в силу своевременной диагностики.
Виды паралича
После инсульта перед врачом стоит главная задача – определить наличие паралича и его разновидность. Все кровоизлияния правой и левой стороны подразделяются на две категории:
- Периферический паралич – наиболее благоприятный вариант болезни, характеризуется частичной утратой функций. У пациента поражена часть двигательных нейронов, что приводит к потере чувствительности, снижению сложных и целенаправленных движений.
- Центральный паралич – говорит о кровоизлиянии в двигательные зоны, в результате чего полностью отнимается правая рука и нога. Такие пациенты неспособны себя обслуживать, есть высокий риск инвалидности.
Признаки правостороннего паралича
Если был инсульт в левое полушарие – у больного поражена правая сторона тела, мускулатура конечностей парализована и речь отсутствует. Это главные отличия такого состояния. Также у больных появляются следующие признаки:
- Общие симптомы – головная боль, тошнота, рвота и слабость. Проявляются в первые несколько дней, считаются ответной реакцией организма на повреждение нейронов мозга;
- Выпадение движений – при центральном параличе правые конечности вялые, отсутствует чувствительность, пациент не может совершить никаких действий правой рукой и ногой. Если поражены периферические нейроны, у больного наблюдается тремор, на этой же стороне затруднены некоторые движения;
- Снижена память – отмечаются трудности в запоминании предложений, в тяжелых случаях человеку сложно повторить отдельные слова;
- Парез правого лицевого нерва – эта ветвь иннервирует все мимические мышцы со своей стороны. При отсутствии контроля мускулы расслабляются, у больного «повисает» угол рта и нижнее веко;
- Самопроизвольные сокращения некоторых скелетных мышц справа – обычно рука согнута в локтевом суставе, нога распрямлена, отмечается ротация стопы внутрь.
Перечисленные симптомы наблюдаются через несколько минут после кровоизлияния. На фоне ухудшения самочувствия у пациента развивается стресс, сопровождаемый депрессией и сложностями в общении.
Последствия правостороннего паралича
В тяжелых случаях правостороннее поражение приводит к необратимым осложнениям, которые развиваются вследствие объемного кровоизлияния или нарушения правил лечения. Перечислим наиболее часто встречаемые состояния:
- паралич обеих рук и ног;
- пожизненная речевая дисфункция;
- нарушение мышления, запоминания, социального поведения;
- появление пролежней;
- обострение хронических заболеваний на фоне сниженной двигательной активности;
- энурез и расстройства держания кала.
задача врача – создание условий, обеспечивающих полноценное восстановление после инсульта правой стороны, которые сведут к минимуму развитие осложнений.
Лечение
Терапевтическая программа направлена на восстановление кровообращения и питания в зоне поражения, предотвращение сосудистых расстройств и повторных инсультов. Лечение включает применение медикаментов, мероприятия по реабилитации и профилактики.
Медикаментозная терапия
Если при инсульте парализована правая сторона, начать следует с лекарственной терапии. Препаратами выбора являются:
- Антиагреганты и антикоагулянты (Курантил, Варфарин) – разжижают кровь и улучшают ее прохождение по артериям. Назначение этих средств эффективно при атеросклерозе, тромбозе или сосудистых спазмах;
- Мочегонные (Гипотиазид, Верошпирон) – выводят лишнюю жидкость, предупреждают отек мозга и гипертонический криз;
- Спазмолитики (Папаверин, Винкамин) – расслабляют сосуды и улучшают кровообращение;
- Агниопротекторы (Пармидин, Алпростан) – благоприятно воздействуют на артерии, предупреждают развитие спазмов;
- Ноотропы (Пирацетам, Актовегин) – улучшают работу головного мозга. Принимаются продолжительно, включая период реабилитации.
Доктор назначает препараты, руководствуясь состоянием больного. В тяжелых случаях выписывается полный список, проводится суточный мониторинг давления.
Реабилитация
Главной задачей восстановления после инсульта является возвращение движений в правой стороне, речи и памяти. Начать следует с диеты, дополнив процедуры массажем, лечебной физкультурой и посещением логопеда (комплексной реабилитации).
Диета
Режим питания необходим для улучшения кровообращения и поддержания сопротивляемости иммунитета. Хорошо подобранный стол должен содержать все необходимое для регенерации поврежденных тканей, но не перегружать ослабленный организм.
Основные правила по диете следующие:
- исключение копченых и жирных блюд;
- мясо можно кушать только с одобрения врача, маленькими порциями и в протертом виде. В меню включаются только постные сорта;
- обогатите рацион овощами и фруктами;
- исключите кофе, крепкий чай, газировку и алкоголь;
- питание должно быть дробным, небольшими порциями.
Для тяжелобольных пациентов меню составляет диетолог с учетом состояния организма и необходимых энергетических затрат.
Массаж
Этот метод направлен на профилактику пролежней и применяется с первых дней возникновения паралича. Проводится разминка правой стороны тела, после которой улучшается кровообращение, трофика тканей, восстанавливается подвижность в суставах.
Для устранения последствий паралича стандартная разминка включает:
- поглаживание – от периферии, по ходу крови;
- растирание – проводится более интенсивно, аналогично предыдущему методу;
- вибрационные движения – в области мягких тканей;
- заканчивается процедура поглаживанием.
Чтобы не возникало новых пролежней, рекомендуется делать массаж ежедневно, регулярно менять положение больного и растирать кожу спиртом (при отсутствии ран).
ЛФК
Лечебная физкультура применяется спустя 2-3 недели после атаки при учете положительной динамики. Ее главными задачами являются:
- предотвращение атрофии мускул;
- улучшение нервно-мышечной проводимости;
- возвращение координации движений и способности к самообслуживанию.
Для составления комплекса лучше обратиться к врачу, доктор подбирает индивидуальную программу с учетом утраченных функций и работы конечностей.
Посещение логопеда
Для восстановления речи необходимы ежедневные тренировки, которые будет контролировать специалист. Пациенту даются домашние задания, включающие систематические упражнения.
Задачами такой терапии являются:
- восстановление устной речи;
- реабилитация письма;
- нормализация речевой памяти.
Очень важно, чтобы человек не только научился разговаривать, но и понимал речь окружающих. Специалисты рекомендуют пациентам не замыкаться, а постоянно контактировать с людьми.
Оцените на сколько качественно и подробно описана информация
(7 4,43 из 5) Загрузка…
Источник: https://Evexia.ru/nauchnaya-rabota/poleznye-sovety/chto-delat-esli-pri-insulte-paralizovalo-pravuyu-storonu/
Последствия парализации
Последствия более выражены в тех случаях, когда был поврежден крупный мозговой сосуд, или лечение было начато неадекватно и не вовремя. Возможны следующие последствия:
- Стойкие мимические нарушения, опущение века;
- Нарушения глотания, жевания;
- Снижение интеллекта;
- Расстройство координации движений;
- Потеря контроля над тазовыми функциями (дефекация, мочеиспускание);
- Частичная утрата памяти, нарушения речи, чтения и письма.
Часто, если парализована правая часть тела, то речь отсутствует полностью. Это усложняет процесс восстановления.
Инвалидизация при данном заболевании достигает 30%.
Почему возникает недуг
В случае развития парализации при инсульте в качестве неблагоприятных факторов выступают различные заболевания. В список возможных причин входит:
- артериальная гипертензия в случае бесконтрольного течения;
- атеросклеротические изменения в сосудах головного мозга или сосудах шейного отдела позвоночника;
- некоторые заболевания сердца и сосудов;
- перенесенная тяжелая стрессовая ситуация, а также как последствие гипертонического криза.
Причина болезни может заключаться в наличии определенных проблем со свертываемостью крови, некоторых эндокринных нарушений. Инсульт нередко диагностируется у людей с глобальным поражением капилляров, риск его появления увеличивает малоподвижный образ жизни, прием гормональных препаратов.
Необратимые изменения в коре головного мозга и его стволе происходят и при длительном кислородном голодании.
Когда очаг поражения располагается в левом полушарии ГМ, симптомы проявляются справа. Сомнительным признаком считают нарушение речи, поскольку оно беспокоят преимущественно левшей.
Лечение и восстановление парализованной стороны
Лечение должно быть организовано еще до госпитализации.
Первые мероприятия начинают на дому или при транспортировке в больницу и включают в себя:
- Обеспечение доступа кислорода;
- Контроль дыхания и кровообращения;
- Поддержание уровня сахара в крови (так как мозг питается глюкозой) – внутривенное введение глюкозы;
- Тромболизис (мероприятия по растворению тромбов) – введение тромболитических препаратов;
- Профилактика отека мозга (мочегонные средства);
- Восполнение жидкостных потерь (введение физиологического раствора, кровезаменителей по индивидуальным схемам).
В стационаре терапия основывается на лечебных мероприятиях и поддержании жизненных функций.
Режим: постельный. Пациент находится в отделении реанимации, далее переводится в неврологический стационар;
Питание: парентеральное и через зонд. Используют специальные белково-углеводные смеси, растворы аминокислот, глюкозу.
Лечебные мероприятия:
- Профилактика повторного тромбообразования (антиагреганты, тромболитики);
- Укрепление стенок сосудов (сосудистые препараты, никотиновая кислота);
- Поддержание мозговых функций (ноотропные средства);
- Контроль давления (средства против артериальной гипертензии, бета-блокаторы);
- Стабилизация сопутствующих заболеваний (антиаритмики – при аритмии, статины – при атеросклерозе, инсулин – при сахарном диабете).
Восстановительные процедуры
Реабилитацию следует начинать как можно раньше.
Это связано не только с возможностью более быстрого восстановления, но и с профилактикой осложнений.
Самыми частыми осложнениями для лежачих больных являются:
- Потеря массы тела;
- Пролежни;
- Депрессия;
- Пневмония.
Реабилитация должна иметь ступенчатый характер и проводиться в стационаре, на дому и в реабилитационном центре. Основные процедуры для того, чтобы восстановить утраченные способности – массаж и пассивные (в последующем – активные) упражнения на ту сторону, которую парализовало. Если за пациентом ухаживают близкие или социальные работники, они должны обучиться основам реабилитации у профессиональных реабилитологов.
Полезное видео по теме:
Массаж
Массаж проводится для профилактики мышечной атрофии, он имеет следующие особенности и правила проведения:
- Запрещены все виды тонизирующего или специфического массажа;
- Можно делать массаж только поглаживающими движениями;
- Не рекомендуется выполнять массаж всего тела.
СПРАВКА. Сеанс следует начинать с одной области (включая здоровую половину), например, с головы. Через несколько дней подключают шейно-воротниковую зону, затем – руки, спину, ноги. Массаж на переднюю половину туловища не проводится.
Упражнения
В первые 2-3 месяца проводятся только пассивные упражнения.
Они заключаются в том, что ухаживающий человек сам проводит упражнение, а пациент не прилагает к выполнению активных усилий.
Виды упражнений:
- Медленные наклоны головы вправо и влево;
- Сгибание рук в локтях, круговые движения в предплечье, повороты кисти;
- Вибрационная и дыхательная гимнастика;
- Сгибание ног в колене, повороты согнутой ноги вправо-влево.
В последующем присоединяются занятия на мелкую моторику. Пациент должен самостоятельно есть и выполнять простые гигиенические процедуры. Подмывание и прогулки проводят совместно с ухаживающим персоналом.
В процессе лечения и реабилитации паралич может пройти полностью или частично. В зависимости от динамики примерно спустя полгода приступают к активным упражнениям. Они включают в себя:
- Групповые прогулки;
- Простые упражнения в положении сидя (наклоны туловища);
- Занятия с гимнастическим мячом;
- По состоянию пациента – занятия в бассейне (но не активное плавание).
Второй инсульт в 2013 г. Не работает правая рука и нога
insultu-net.ru
Здравствуйте,Александр! Случайно увидела вашу переписку на сайте, решила написать, в надежде на то, что вы чем то поможете мне.
Повествование моей проблемы будет долгим, надеюсь, вы всё поймёте. Мне в моём положении надеяться не на кого, поэтому я обратилась к вам.
Первый инсульт- геморрагический в 1995 году
В мае 1995 года я перенесла геморрагический инсульт (первый), госпитализирована была сразу, пролежала почти месяц, выписали восстанавливаться дома, ухаживала за мной моя мама и мои дети и муж, довольно скоро я восстановилась почти полностью, дали 1 гр. инвалидности.
Полностью я не была обследована, не чем, больница наша в Усть-Куте тогда, видимо не была оснащена необходимым оборудованием, вот и сама как могла восстанавливалась, читала в интернете, как нужно лечиться.
И только через 11 лет я смогла выбраться в Обл. больницу , поехала провериться к сосудистому хирургу, а у меня ещё и лимфастаз и заодно проверилась у невролога (выписку прилагаю).
Второй инсульт. Последствия
А в 2013 году грянул второй инсульт, здесь я сама отказалась от госпитализации, а врач дежурный и не настаивал, говорил, уже проходит, взял расписку и я благополучно встретила инсульт уже дома, врача не вызывала.
Я понимаю,что сама виновата,надо было настоять на первой помощи. Потом,уже позже вызвала знакомого невропатолога,она назначила систему, уколы, договорилась с медсестрой, она приходила, лечила меня. 2 раза приглашала массажиста, она мне массаж делала, сама кое какие упражнения делала, но как то не проходит.
После инсульта плохо работает правая нога, рука не работает
В итоге- правая рука не работает, плохо, с тростью перебираюсь до кухни, туалета, вдоль стенок, упираясь на стены, речь моя вообще не пострадала, память тоже, только правая рука и нога, тактильная чувствительность сохранена, чувствую горячее, холод, боль при ранении в руке, может это из за кисты? Скажите,что мне можно предпринять или стойко ждать исхода?
Возможные причины
Здравствуйте. Проблемы с правой рукой и ногой у вас возникли после второго инсульта (повторного). Жаль, что не обследоваться после первого. Геморрагический И. особенно в возрасте до 50 лет -повод для исключения аномалий строения сосудов головного мозга. Артериовенозные мальформации и аневризмы- частые причины внутримозговых кровоизлияний.
И не только кровоизлияний. Например, растущая аневризма может вызывать острое нарушение мозгового кровообращения
Вы написали, что консультированы сосудистым хирургом. Рекомендовали ли он вам ангиографию сосудов головного мозга? Это МР- ангиография или КТ- ангиография. Это позволило бы оценить строение сосудистого русла головного мозга. И по поводу лимфостаза причину нашли? Там тоже может быть проблема, общая с причинами ишемического И.
Инсульт в области базальных ядер
У вас был инсульт в области базальных ядер- место, где проводящие нервные пути проходят максимально плотно. Это значит, что даже при небольшом очаге поражается крупная порция нервных путей, отвечающих за проведение нервных импульсов. При этом высшие нервные функции (речь, память, счет, логика) не страдают.
Киста- следствие, место гибели нервных клеток и замещении его спинномозговой жидкостью. Причина- произошедшее в 2013 году.
Прогноз
Чего ожидать в дальнейшем. У вас сохраняется гемипарез, о котором читайте подробнее вот тут. Спастический- сопровождается повышением мышечного тонуса. Чем выше тонус- тем больше повреждены проводящие двигательные пути. Реабилитация, безусловно, нужна.
Про прогноз после второго инсульта- полное возвращение мышечной силы вопрос сложный- скорее нет, чем да, спустя 5 лет. Но улучшить подвижность правой руки и ноги можно. Для этого нужны занятия лечебной физкультурой под контролем физического терапевта.
Комплекс упражнений, которые вы будете выполнять самостоятельно и под его контролем. Движения будут тренировать и улучшать подвижность и ловкость конечностей. Отразится это на уверенности при ходьбе, передвижении по дому.
И важно оценить спастичность мышц. Если спастика высокая- нужно решать вопрос о миорелаксантах. Это препараты для снижения мышечного тонуса. Если они будут не эффективны, то с врачом решаете вопрос о проведении ботулинотерапии.
Если считаете статью полезной поделитесь ею в социальных сетях. Буду признателен [upto]
С уважением, врач невролог Постников Александр Юрьевич
Источник: https://insultu-net.ru/vtoroy-pervyy-insult-posledstviya-ne-rabotaet-pravaya-ruka-i-noga-prognoz-problemy/
Прогноз при парализации
Прогноз определяется размером парализованной зоны, пораженным участком мозга, возрастом человека и наличием осложнений. Если тромболизис был начат в первые 6-12 часов с момента приступа, прогноз для жизни и здоровья относительно благоприятен. Паралич у таких пациентов способен исчезнуть в пределах 3-4 месяцев.
ВАЖНО. Если инсульт сопровождался коллапсом, комой, нарушениями дыхания, прогноз менее благоприятен. Для такой группы людей характерны стойкие пожизненные нарушения, паралич проходит частично или не проходит совсем.
Лечение массажем
Для ускорения процесса выздоровления и улучшения кровообращения в головном мозге можно использовать массаж. Массаж ног после инсульта (и всего тела) выполняют с помощью:
- Поглаживания. Расслабленной ладонью скользят по поверхности кожи, собирая ее в крупные складки. Сначала поглаживания должны быть поверхностными, но постепенно их глубину нужно увеличивать. Они должны захватывать жировую ткань и мышцы. Рука специалиста должна двигаться зигзагами, спиралью. С помощью этого массажа можно привести организм в тонус и, сняв верхний слой клеток, улучшить кровообращение и питание тканей.
- Растирания. Благодаря этому повышается эластичность тканей, уменьшаются отеки за счет перемещения жидкости. Растирать кожу нужно с помощью подушечек пальцев, основания ладони или сжатой в кулак рукой.
- Разминания. Это такой вид пассивной гимнастики. Во время процедуры мышцу захватывают, оттягивают и сдавливают. На сосуды также оказывается некоторое воздействие. Разминание способствует повышению упругости и тонуса мышечных волокон. Поэтому при наличии спастических изменений процедура запрещена.
- Вибрации. Специалист выполняет колебательные движения расслабленной рукой на пораженной части тела пациента. Проводится массаж с разной скоростью и амплитудой. Поэтому и результат может быть разным. Если вибрация сильная, то тонус мышц снижается, а если высокая – повышается. Движения обычно выполняются справа налево.
Подобное лечение можно проводить и в домашних условиях. Его проводят самостоятельно близкие люди, нанимают специалиста или используют массажеры.
Родственники пострадавшего должны выполнять массаж со стороны поражения, постепенно передвигаясь к другим участкам. После инсульта у людей в тонусе остаются только:
- ладонная поверхность, передняя часть плеча и предплечья;
- грудная мышца;
- передняя поверхность бедра и задняя часть голени;
- мышцы подошвы.
Эти области можно массажировать только поверхностно, поглаживая или легонько растирая. Для остальных участков подойдут интенсивные движения.
Массажируя больного в лежачем положении, нужно подкладывать под голову подушку, а под колено валик. Чтобы здоровая конечность не двигалась, ее можно закрепить утяжелителями.
Процесс восстановления после инсульта тяжелый и длительный, но если сам пострадавший и его родственники будут прилагать все возможные усилия, результат будет положительным.
Уход и психологическая поддержка
Уход за пациентом должен быть постоянным и комплексным. Мероприятия включают в себя:
- Организацию высококалорийного питания и контроль за тем, чтобы пациент принимал пищу;
- Помощь во время гигиенических процедур;
- Переодевание 1 раз в 3 дня и смена постельного белья 1 раз в неделю;
- Регулярная смена судна;
- Прикладывание к ногам больного грелок;
- Помощь при передвижении;
- Использование увлажняющих средств (так как кожа больных сухая и склонна к атрофии);
- Прогулки не менее 40 минут в день.
До тех пор, пока пациент не будет способен к самостоятельному движению, его следует переворачивать в постели каждые 2 часа (профилактика пролежней).
Психологическая поддержка больных способствует ускорению выздоровления и профилактике депрессии.
Основные мероприятия направлены на исключение изоляции и обучение пациента:
- Необходимо объяснить человеку важность полноценной терапии;
- Для реабилитации предпочтительны групповые, а не индивидуальные, занятия.
Близкие должны не просто навещать больного, а организовывать с ним совместный досуг (чтение книг, прогулка, беседа). Это поможет человеку ощущать себя не оторванным от привычной жизни.
Как научиться пользоваться ходунками
Как только больной научится уверенно стоять на ногах без поддержки, ему можно начинать делать первые шаги. Без помощника в этом деле не обойтись, так как он должен страховать с парализованной стороны, чтобы предотвратить падение.
Пациент должен положить руку помощнику на шею и упереться коленом в его колено. Зафиксировав сустав можно делать первый шаг.
Задачей помощника является не только поддержка больного, но и контроль правильности его походки. Когда пациент будет передвигаться с помощью ходунков, необходимо следить за тем, чтобы постановка стопы, разворот колена и тазобедренного сустава были правильными.
РЕКОМЕНДУЕМ ПОСМОТРЕТЬ: Лекарства при микроинсульте головного мозга
Весь процесс имеет несколько особенностей:
- Больной не может полноценно схватиться за помощника рукой, так как она ослаблена.
- Чтобы сделать шаг, ему нужно выбрасывать ногу вперед, что приводит к цеплянию ноги помощника.
- Гораздо удобнее поддерживать больного со здоровой части тела, но коленный сустав при этом не будет фиксироваться и пациент не сможет держаться за стену здоровой рукой.
Главной целью использования ходунков является обретение способности сгибать ногу во всех суставах, в противном случае пациент будет постоянно цепляться стопой за пол. Помощник должен напоминать человеку, что ногу следует поднимать выше и сгибать ее во всех суставах.
Облегчить движение помогут высокие сапоги, фиксирующие голеностопный сустав. Больную руку следует фиксировать косынкой, чтобы во время движения она не отвисала, и головка плеча не вышла из суставной впадины. Во время занятий следует контролировать работу сердца больного и давать ему отдых.
Когда пациент научится передвигаться с помощью ходунков без посторонней помощи, можно начать ходить самостоятельно. Это делают с помощью трости, держась за стены, передвигая перед собой стул. Но важно следить, чтобы нагрузка была равномерно распределена. Нельзя щадить больную ногу, больше опираясь на здоровую.
Вывод
При своевременном и адекватном лечении пациенты могут реабилитироваться в течение 6-9 месяцев. Независимо от того, как долго длится восстановление, больные должны придерживаться определенных рекомендаций в течение всей жизни:
- Следить за уровнем сахара и холестерина в крови;
- Изменить рацион (заменить мясо на рыбу, исключить полуфабрикаты и выпечку, сократить потребление соли);
- Быть внимательными к изменениям своего состояния;
- Контролировать мочеиспускание, дефекацию и продолжительность сна;
- Продолжать прием препаратов для лечения сопутствующих заболеваний.