Виды и классификация
Обширный инсульт возникает при поражении крупных артерий, в том числе сонных ‒ они принимают участие в кровоснабжении больших полушарий головного мозга. В результате их закупорки либо разрыва может полностью прекращаться питание одного или даже двух полушарий. Это приводит к резкой ухудшении нервной деятельности, а при отсутствии медицинской помощи в течение первых нескольких часов ‒ к летальному исходу. Важно определить тип инсульта и его причины ‒ эти факторы влияют на подбор дальнейшей схемы лечения и реабилитации после инсульта.
Ишемический обширный инсульт
Ишемический инсульт встречается у 80% пациентов. Его основная причина ‒ это ухудшение проводимости крови по сосудам, при этом их стенки остаются без повреждений. Ишемией называется кислородное голодание тканей, что особенно опасно для головного мозга. Этот вид инсульта может возникать резко либо развиваться постепенно, на фоне основных предрасполагающих факторов:
- закупорки сосуда тромбом, в том числе при атеросклерозе и формировании бляшек;
- сосудистого спазма, в результате которого кровь не может свободно поступать к тканям головного мозга;
- резкое снижение показателей артериального давления ‒ в таких условиях к нервным тканям поступает незначительное количество крови, обогащенной кислородом.
При ишемическом инсульте остаются шансы на полное восстановление. Если стенки сосуда сохраняют целостность, в первые несколько часов следует принять все возможные меры для восстановления кровообращения.
Обширный геморрагический инсульт
Геморрагическим называется инсульт, который возникает при разрыве артерии. Его второе название ‒ нетравматическое мозговое кровоизлияние. Этот опасное явление, которое может приводить к летальному исходу даже в случае своевременного оказания неотложной помощи. Обширная гематома лишает ткани головного мозга возможности принимать и передавать нервные импульсы, результатом чего могут становиться не только ухудшение памяти, внимания, навыков и рефлексов, но также кома и полное угнетение нервной деятельности.
Выделяют несколько разновидностей геморрагического инсульта, которые отличаются по расположению гематомы и степени опасности для пациента.
- Внутримозговое кровоизлияние ‒ самый распространенный вид. Кровь поступает в вещество головного мозга и повреждает нервные клетки, которые отвечают за различные навыки и функции в организме человека. Риски для жизни пациента присутствуют, но они минимальны, по сравнению с другими типами геморрагического инсульта. Основными причинами считаются гипертония (повышение артериального давления), атеросклероз и тромбоз. п
- Субарахноидальное кровоизлияние ‒ патологическое состояние, при котором кровь поступает в подпаутинное пространство, между оболочками головного мозга. Оно часто возникает спонтанно и может приводить к летальному исходу, даже при своевременном оказании медицинской помощи. Из причин субарахноидального кровоизлияния, помимо гипертонического криза, выделяют курение, избыточный вес и злоупотребление алкоголем ‒ все эти факторы приводят к слабости сосудистых стенок.
Опасность геморрагического инсульта в том, что не каждому пациенту удается полностью восстановить утраченные навыки. Даже при соблюдении всех рекомендаций врача, нервные ткани повергаются некрозу и не могут выполнять функцию передачи нервных импульсов.
Стволовой инсульт
Как ишемический, так и геморрагический инсульт могут располагаться в стволовом центре головного мозга. Здесь находятся жизненно важные центры, которые участвуют в регуляции дыхания, глотания, сердечного ритма. Попадание крови в эту область опасно мгновенным летальным исходом из-за остановки процессов дыхания и сердцебиения.
Основные причины
Обширный инсульт не возникает на пустом месте, это заболевание всегда провоцируют какие-либо причины. В зависимости от этого возникает ишемический или геморрагический обширный инсульт. Например, в первом случае причиной может быть спазм сонных и позвоночных артерий, закупорка крупного сосуда тромбом. В случае геморрагического инсульта болезнь может произойти, из-за высокого АД (артериального давления), физического или психического перенапряжения и так далее. Более подробно разновидности инсульта будут рассмотрены ниже.
0
Причины кровоизлияния
Но есть несколько общих провоцирующих факторов, которые могут вызвать как ишемический, так и геморрагический обширный инсульт головного мозга:
- ожирение;
- сахарный диабет;
- неактивный образ жизни;
- нарушения работы сердца;
- атеросклероз;
- гипертония;
- высокий уровень холестерина в крови;
- курение, употребление наркотиков и спиртных напитков.
В большинстве случаев профилактика любого инсульта основана на соблюдении принципов ЗОЖ (здорового образа жизни). Поэтому, если человеку важно его здоровье, то следует вести активный образ жизни, отказаться от вредных привычек, а ближе к старости наблюдаться у врача.
Причины и факторы риска
Обширный инсульт может случаться внезапно, но в некоторых случаях его симптомы нарастают в течение нескольких часов. Приступ может возникнуть у любого человека, вне зависимости от пола и возраста, Однако, выделяют ряд предрасполагающих факторов, которые уменьшают прочность и эластичность сосудистых стенок, тем самым повышая вероятность развития инсульта. К ним относятся:
- пожилой возраст (более 50 лет) ‒ со временем стоит уделять больше внимания полноценному отдыху, правильному питанию и физической активности;
- хроническая гипертония ‒ пациентам рекомендуется следить за самочувствием и регулярно измерять показатели артериального давления;
- любые болезни сердца ‒ при их обострении существует риск повышения или снижения давления, ухудшения качества сосудистых стенок, различных видов аритмии (требуются регулярные обследования);
- ишемические атаки ‒ часто возникают как предвестники инсульта либо инфаркта;
- тип и график работы, в том числе высокая степень нервного напряжения, ночные смены и вредные условия труда;
- вредные привычки ‒ курение снижает прочность и эластичность сосудов, вызывает скачки артериального давления;
- избыточный вес;
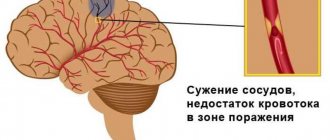
- заболевания сосудов, в том числе стеноз (сужение) артерий, которые питают головной мозг;
- наследственная предрасположенность ‒ инсульт в анамнезе родственников.
Чтобы снизить вероятность обширного инсульта, врачи Клинического Института Мозга рекомендуют проходить регулярные обследования при любых патологиях сердца и сосудов, а также в пожилом возрасте. Также важно придерживаться здорового образа жизни, выбирать правильное питание и нести легкие физические нагрузки. Жирная пища животного происхождения ‒ основной источник холестерина. Он накапливается на сосудистых стенках и может формировать бляшки, которые сужают просвет артерий.
Еще одна причина обширных инсультов и осложнений после них ‒ отсутствие ранней диагностики и своевременного лечения. Наиболее эффективный период, в течение которого важно обратиться к врачу ‒ первые два часа. В Клиническом Институте Мозга есть необходимое оборудование, а специалисты имеют огромный опыт лечения инсультов любого типа, что гарантирует максимум шансов на успешное выздоровление.
Последствия
Последствия обширного инсульта не просто серьезные, а действительно опасные. Специалисты обращают внимание на то, что большая их часть не сможет восстановиться в последующий период жизни.
К числу возможных последствий относится:
- мышечный гипертонус и отсутствие способности контролировать многие движения;
- психические нарушения;
- нарушение зрения большей или меньшей выраженности;
- появление слуховых галлюцинаций вплоть до полной потери слуха;
- серьезные нарушения речи;
- паралич отдельных участков или тела целиком;
- разрушительные процессы в головном мозге, которые отражаются на разумности человека;
- утраченная координация;
- проблемы с памятью;
- утрата способностей к обучению.
Заранее сказать, какими окажутся последствия обширного инсульта в конкретном случае, нельзя. Его отголоски будут различны в зависимости от того, какие именно участки будут поражены, к какому полушарию мозга они относятся. Нередко при угасании функций одного из мозговых полушарий, активизируется работа второго.
Как только будет понятно, какие зоны повреждены, специалисты дают прогнозы относительно дальнейшего существования человека.
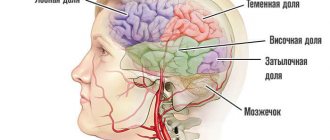
Левостороннее повреждение
Собственно левое полушарие мозга несет ответственность за всю левую часть тела, а также за логику, аналитические и вербальные способности. Для инсульта левого полушария характерны такие проблемы:
- ухудшение зрения на правом глазу;
- сложности с чтением и письмом;
- проблемы с запоминанием событий, а также буквенных и числовых обозначений;
- проблемы с психикой;
- потеря чувствительности с правой стороны тела, что может выражаться в парезе, параличе;
- речь пропадает либо становится бессвязной;
- отсутствие анализа поступающей информации, невозможность формирования логических цепочек;
- последовательность привычных действий нарушается.
Специалисты утверждают, что восстановление после обширного инсульта, затронувшего левую сторону мозга, происходит проще, чем при поражении правого полушария мозга. На фоне комплексной реабилитации многие функции со временем частично возвращаются.
Правостороннее поражение
На правом полушарии лежит ответственность за всю левую часть тела, а также за процесс мышления и запоминания образов, восприятие информации в целом.
По этой причине обширный инсульт правого полушария моет иметь следующие последствия:
- проблемы с памятью;
- не понимание эмоций людей;
- затрудненное ориентирование в пространстве;
- потеря чувствительности справа, в том числе порезы и параличи;
- затрудненное распознавание лиц;
- эмоциональное состояние становится неадекватным.
Замечено, что при повреждении мозга с левой стороны в особенности нарушается эмоциональная и психическая составляющая. Но и восстановительные процессы в таком случае протекают быстрее, в особенности те, которые касаются двигательных функций.
Клиническая картина
Обширный инсульт протекает с поражением большого участка головного мозга. Клиническая картина ярко выражена, а повреждения несут опасность для жизни пациента. Важно обратиться за неотложной помощью, если у пострадавшего прослеживаются следующие симптомы:
- резкое снижение слуха и зрения, нарушение координации движений, невозможность концентрировать внимание;
- острая головная боль, головокружение;
- тошнота и рвота;
- покраснение кожи и слизистых оболочек либо их бледность;
- снижение чувствительности кожи, часто на одной стороне лица или туловища, паралич мышц;
- появление провалов в памяти;
- обморок.
При обширном инсульте остается вероятность развития комы. Это состояние, при котором пострадавший не реагирует на любые внешние раздражители, но его дыхание и сердцебиение сохраняются. Кома может продолжаться длительное время, и от этого зависят шансы на дальнейшее восстановление.
Прогноз и возможные осложнения
Прогноз заболевания зависит от тяжести поражения головного мозга, скорости оказания первой помощи и формы патологии. При развитии комы прогноз неблагоприятный: летальный исход наступает у 80% больных в первые недели после инсульта. При сохранении сознания 50% пациентов остаются инвалидами.
Осложнения: нарушение двигательной активности (односторонний или полный паралич), потеря памяти, частые депрессии, апатия. Больной не узнает родных, не помнит многих фактов и событий, неспособен принимать адекватные решения и оценивать происходящее вокруг. В 90% случае отмечается острое нарушение речи, зрения и концентрации внимания.
Выжившие после обширного инсульта нуждаются в постоянной помощи и уходе. Однако при проведении реабилитации в специализированных учреждениях возможно восстановление некоторых функций и улучшение общего состояния.
Тест для быстрой диагностики обширного инсульта
В домашних условиях можно определить первые признаки нарушения мозгового кровообращения и предупредить развитие обширного инсульта. Они могут проявляться за несколько часов до приступа, и важно их отличить от нормального состояния. Пациент может не понимать опасности происходящего и находиться в хорошем самочувствии, поэтому первичная диагностика ‒ задача окружающих. Врачи Клинического Института Мозга предлагают ознакомиться с простыми тестами, которые следует сразу провести при подозрении на инсульт ‒ они помогут на ранних сроках обратиться за медицинской помощью и повысить шансы на полноценное восстановление.
- Первый способ определить инсульт ‒ попросить человека улыбнуться. При нарушении мозгового кровообращения один из углов рта остается опущенным.
- Второй способ ‒ поднять обе руки перед собой и удерживать их в течение нескольких секунд. Если в норме это упражнение не вызывает затруднений, то при инсульте одна рука либо не поднимается, либо сразу опускается вниз.
- Третий способ ‒ попросить повторить простое предложение. Речь человека может становиться неразборчивой. Также можно задавать простые вопросы о месте нахождения пострадавшего, его имени и дате ‒ он не сможет дать на них четкий ответ.
- Четвертый способ ‒ направить источник света в глаза. При инсульте один из зрачков не реагирует на свет, в то время как второй будет сужаться, а затем расширяться при менее интенсивном освещении.
Важно понимать ‒ не все первые признаки инсульта могут проявляться у одного человека. При совпадении хоть одного из пунктов важно обратиться за неотложной медицинской помощью. На раннем этапе есть вероятность полностью сохранить функции головного мозга и не утратить нервные связи.
Каковы шансы на жизнь при таком заболевании?
При обширном инсульте заранее ни один специалист не оценит шансы пациента на жизнь. Они формируются на основании следующих факторов и обстоятельств:
- наличие в анамнезе больного различных заболеваний, имеющих хронический характер – чем их больше, тем меньше шанс на положительный исход;
- расположение кровоизлияния, если речь идет об инсульте геморрагического типа – минимальные шансы на выживание в случаях внутрижелудочковых, а также внутримозговых кровоизлияний;
- объем кровоизлияния;
- как быстро была оказана медицинская помощь при развитии состояния;
- наличие в анамнезе переходящих либо острых нарушений в кровоснабжении мозга – если в сосудах этой области уже начались изменения атрофического плана, то проводимая посредством специальных медикаментов терапия окажется неэффективной;
- разновидность инсульта – геморрагический вариант оставляет меньше шансов на выживание относительно ишемического;
- численность поврежденных зон мозга, в особенности тех, которые несут ответственность за жизнеобеспечение человеческого организма;
- размеры и тип поврежденных сосудов – чем крупнее артерия, тем сложнее восстановление;
- состояние человека – чем глубже кома, тем хуже прогноз, лишь в исключительных случаях человек сохраняет сознание;
- возможное развитие осложнений, в том числе отечности мозга, что резко снижает вероятность положительного исхода;
- наличие дополнительных травм на фоне потери сознания;
- оснащение лечебного учреждения необходимым оборудованием и препаратами.
Чем больше отягчающих факторов среди перечисленных, будет иметь место, тем меньше шанс на положительный исход. В любом случае, шансы на дальнейшее продолжение жизни в случае инсульта будут тем выше, чем ранее будет замечено состояние и оказана квалифицированная помощь.
В среднем по статистике показатели смертности в случае обширного инсульта таковы:
- первые несколько дней – около 25%;
- первый месяц – около 35%;
- первый год – около 55%.
Это усредненные данные. Так, на фоне геморрагического инсульта смертность возрастает до 80%. При развитии состояния повторно шанс на выживание резко снижается до 10%. Если в область поражения попадает сразу несколько основных отделов головного мозга, то 95% пациентов умирают уже в первые часы. Еще 5% остаются в вегетативном либо коматозном состоянии.
Даже при хорошем восстановлении организма, шанс на повторный инсульт в первый год остается высоким – до 25%. Наиболее высока вероятность относительно полного восстановления у людей младше 45 лет, у которых ранее не было проблем с сердцем и сосудами.
Методы диагностики и лечения
Тактика лечения зависит от вида обширного инсульта, возраста пациента, сопутствующих заболеваний и других факторов. При геморрагическом типа важно устранить источник кровотечения, а некоторым пациентам может потребоваться хирургическое вмешательство, с целью удаления гематомы либо аневризмы. При ишемическом инсульте терапия проводится в нескольких направлениях:
- коррекция дыхания и сердцебиения;
- устранение и профилактика отечности головного мозга;
- разжижение крови и недопущение образования тромбов;
- симптоматическое лечение, направленное на снятие судорожного синдрома, лихорадки и других клинических признаков.
В Клиническом Институте Мозга есть все необходимые условия для лечения и реабилитации пациентов с инсультов. На первом этапе все процедуры обязательно проводятся в стационаре, под круглосуточным наблюдением врачей. Кроме того, в первые недели повышена вероятность повторного приступа, и важно не пропустить его первые симптомы. После полной стабилизации лечение продолжается дома, с прохождением обязательных обследований и постоянного контроля состояния пациента.
Особенности лечения
Лечение патологии, спровоцированной закупоркой сосуда тромбом в головном мозге, основывается на применении ряда лекарственных средств. Медикаментозная терапия при инсульте включает в себя:
- тромболитики и антикоагулянты;
- ноотропные препараты;
- витамины.
Тромболитики разжижают кровь, ускоряют растворение тромбов и транспортировку кислорода к мозгу. Ноотропные средства укрепляют нейронные связи и нормализуют кровообращение в пораженном полушарии головного мозга. Прием витаминов в постинсультный период способствует укреплению центральной нервной системы.
Восстановление после обширного инсульта
Важный этап ‒ это восстановление утраченных после инсульта навыков. Это могут быть в том числе самые простые функции, в том числе речь, письмо, самообслуживание в быту. Комплексная программа может включать несколько этапов:
- двигательная реабилитация, разработка поврежденных конечностей, развитие мелкой моторики;
- речевая, в том числе регулярные занятия с логопедом;
- физиотерапия ‒ комплекс методик для улучшения кровообращения и улучшения питания головного мозга.
Клинический Институт Мозга предлагает индивидуальные программы лечения и восстановления после обширного инсульта. Здесь есть возможность пройти полное обследование и реабилитацию в условиях стационара, а затем ‒ проходить обследования и посещать полезные процедуры (лечебная физкультура, аппаратное лечение, электрическая и магнитная стимуляция). На базе Клинического Института Мозга работают нейропсихолог, логопед, специалисты массажа и физкультуры. Однако, занятия в домашних условиях также играют важную роль в реабилитации и должны выполняться пациентом самостоятельно.
Клинический институт мозга Рейтинг: 4/5 — 7 голосов
Поделиться статьей в социальных сетях
Лечение
Лечение обширного инсульта проходит в стационаре. Пациента помещают в реанимацию или палату интенсивной терапии. Для сохранения нормального водно-солевого баланса внутривенно вводится необходимое количество жидкости и электролитов.
Медикаментозная терапия включает прием противотромботических, гормональных, сосудорасширяющих и вазоактивных препаратов, а также стимуляторов кровообращения и дыхания, антиоксидантов и нейротрофиков. Сразу после поступления в стационар больному внутриартериально вводятся литические смеси. Для снятия отека головного мозга применяются гипертонические растворы и мочегонные препараты.
При геморрагическом инсульте необходимо увеличить свертываемость крови. При этом назначаются препараты, снижающие артериальное давление, мочегонные средства и лекарства для поддержания нормальной работы сердца. В сложных случаях проводится нейрохирургическая операция для устранения кровотечения.
Пациент долгое время находится в лежачем положении. Важно предпринять необходимые меры, чтобы предупредить образование пролежней, инфекции мочевыводящих путей и застойного воспаления легких. Для этого больного ежедневно переворачивают на бок, делают массаж грудной клетки и проводят необходимые гигиенические процедуры.
При нарушении процесса глотания питание осуществляется через зонд. Если пациент может глотать самостоятельно, его кормят через поилку или ложкой. В рационе должны преобладать мясной и овощной бульоны, каши, протертые мясные и рыбные блюда и молочные продукты (творог и молоко).
Программы:
Оценка реабилитационного потенциала
Восстановление движений
Реабилитация после инсульта
Восстановление когнитивных функций
Ранняя (реанимационная) реабилитация
Состояние комы при инсульте
Кома представляет собой некое пограничное состояние, когда в теле человека отмечается угасание основных функций в плане жизнеобеспечения. Это распространенное последствие обширного инсульта. Она выражается в следующих реакциях:
- мягкие ткани тела утрачивают свою чувствительность;
- отсутствует контроль над основными процессами в плане жизнедеятельности;
- зрачок абсолютно не реагирует на воздействие светом;
- человек как бы погружается в глубокий сон.
Сама по себе кома – это опасное состояние. Из-за того, что она предполагает практически нулевую степень активности мозга, специалисты не могут дать оценку течения восстановительных процессов в организме, их динамику.
Если клетки мозга будут постепенно отмирать, не восстанавливаясь, способность к самостоятельному существованию у человека будет постепенно теряться.
Современная статистика такова, что большинство случаев комы, развившейся на фоне инсульта, завершаются смертельным исходом.
Постинсультная кома: есть ли шансы выжить?
Инсульт (ишемический или геморрагический) у пациентов наблюдается при разрыве кровеносных сосудов в мозге. Причиной этому могут стать многие состояния – повышенное давление, атеросклероз, интоксикация, заболевания крови. Статистика неутешительна – свыше 50 % случаев заканчиваются остановкой сердца пациента. Еще один неблагоприятный исход развития болезни – апоплексическая кома.
Крайне тяжелый и опасный для жизни вид инсульта – геморрагический. Летальный исход отмечен в 90%. А те пациенты, что «выкарабкаются», навсегда останутся инвалидами. Именно при таком течении инсульта чаще наступает клиническая кома.
Кома после инсульта – бессознательное состояние пациента, при котором нарушаются функции ЦНС и физиологических систем. Какие-либо прогнозы при таком развитии инсульта делать сложно – многое зависит от степени комы и состояния организма человека.
Симптомы и течение постинсультной комы
Кома в переводе с древнегреческого означает «сон». С виду так и есть – человек мирно спит. Вот только разбудить пациента, впавшего в такое состояние, нереально. Не реагируя на жизнь вокруг, он остается жив – органы продолжают (иногда с помощью аппаратов) функционировать. Но жизнь ли это?
Человек в глубокой коме:
- постоянно в бессознательном состоянии;
- испражняется самопроизвольно;
- теряет способность к поддержанию цикла сон/бодрствование;
- не реагирует на раздражители из внешней среды (звуки, боль, прикосновения, свет).
Кома при инсульте у каждого пациента проходит по-разному – кто-то подключен к аппаратам, а кто-то даже сохраняет глотательные рефлексы, что позволяет обойтись без зондового питания. Некоторые пациенты реагируют на яркий свет, совершают спонтанные движения, гримасничают или смеются. Но эти факторы не доказывают, что человек пришел в сознание – он не говорит, не слышит и не понимает.
Кома может наступить быстро – в первые часы развития инсульта. Но бывает (особенно при ишемическом инсульте), что коматозное состояние по ряду симптомов возможно предугадать:
- головокружение;
- нарушение зрения;
- необычная сонливость;
- спутанное сознание;
- приступы зевоты;
- сильные боли в голове;
- онемение конечностей;
- паралич конечностей.
Если своевременно среагировать на тревожные признаки развития кровоизлияния в мозг и комы, у пациента появляется шанс выжить.
Степени постинсультной комы
Кома после инсульта длится обычно от 2 ч до 10 дн. Во врачебной практике были случаи, когда пациент после удара пребывал в коматозном состоянии несколько месяцев, и даже – лет. Точных прогнозов, сколько именно по времени оно продлится, не даст ни один специалист.
Чем дольше продолжается кома, тем сложнее потом проходит восстановление пациента. В большинстве случаев человек навсегда остается инвалидом – многие жизненно важные функции организма так потом и не возвращаются.
Кома характеризуется стадийностью процесса:
- 1-я степень (пре-кома). Пациент еще в сознании, сохраняются рефлекторные функции.Отмечается некоторая заторможенность в движениях, потеря мышечного тонуса, ослабление рефлексов кожи. Важно «разглядеть» начало развития патологии и начинать лечение, поскольку потом будет уже поздно.
- 2-я степень. Пациент впадает в глубокий сон. Он не реагирует на раздражители извне и боль, физиологические реакции отсутствуют. Дыхание может становиться прерывистым и шумным, часто появляются неосознанные сокращения мышц конечностей.
- 3-я степень. Эту степень комы чаще вызывает обширный инсульт. Сознание пациента отсутствует полностью, нет никаких физиологических реакций на раздражители и мышечных сокращений. Уровень артериального давления и температура тела падают.
- 4-я степень. Такое развитие инсульта несовместимо с жизнью пациента. В данном случае, отсутствует даже спонтанное дыхание – больной на аппаратах для поддержания жизни. Кровяное давление снижается, появляется гипотермия.
Пострадавшему сейчас нужен особый уход. И пусть он не чувствует и не слышит, ничего не говорит, питание ему все же требуется. На всем протяжении коматозного состояния больной находится под ежедневным наблюдением медицинского . Специалист, в зависимости от степени поражения головного мозга, назначает лечение, которое будет поддерживать жизнь пациента. В обязательном порядке проводятся мероприятия по предотвращению у него пролежней.
Каковы прогнозы на возвращение к жизни?
Прогноз на выживание человека, впавшего в кому, сделать сложно. Это зависит от многих факторов:
- степень тяжести комы;
- степень поражения мозга;
- причины, повлекшие за собой инсульт;
- место, где произошел инсульт;
- оперативность лечебных мер.
В большинстве случаев прогнозы неутешительны – остается немного шансов на то, что больной выйдет из состояния апоплексической комы. 3-я и 4-я степени особенно опасны.
Расстройства мозговой активности у некоторых пациентов приводят к вегетативному состоянию. Лишь в редких случаях такое состояние имеет преходящий характер, но врачи рекомендуют до последнего бороться за выздоровление человека. Ждать и надеяться – вот что остается родственникам. А если человек и «проснется», то впереди долгие месяцы и годы борьбы за выживание.
Максимальная летальность после обширного инсульта происходит спустя 1-3 дня после наступления тяжелой комы. Причиной тому становится отек мозга, его разрушение или сдавливание важных нервных центров. Летальный исход в коматозном состоянии увеличивают следующие факторы:
- «сон» наступил после повторного инсульта;
- отсутствие физиологических реакций;
- возраст пациента более 70 лет;
- сывороточный креатинин в крови снижается до показателей 1,5 мг/дл;
- томография показывает обширные нарушения мозговой активности;
- дисфункция ствола головного мозга.
Родственники пострадавшего чаще готовятся к худшему. Но в жизни остается место чудесам – пациент выходит из комы. Во врачебной практике были случаи, когда даже после нескольких лет «сна» больной открывал глаза.
Выход из комы
Это только в фильмах показывают, что кома при инсульте заканчивается мгновенным пробуждением пациента, когда он через пару дней уже живет полноценной жизнью. На самом деле – коматозное состояние прерывается медленно. Проходят недели, прежде чем больной покажет признаки жизни.
Выход из комы проходит в несколько этапов:
- Появляется глотательный рефлекс, мышцы и кожа начинают реагировать на внешние воздействия, пациент может пошевелить пальцами. При проявлении таких признаков врач ставит положительный прогноз.
- Человек приходит в сознание, чуть позже возвращается речь. В этот период у больного могут наблюдаться бред и галлюцинации.
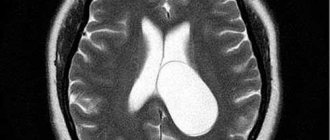
Когда человек придет в сознание, томография четко покажет, какие именно зоны мозга поразил инсульт. Это облегчает выбор методики для дальнейшей реабилитации больного.
Жить прежней жизнью, активной и полноценной, у пострадавшего не получится даже спустя годы после комы. Реабилитационный период проходит очень долго и мучительно, как для пациента, так и для его родственников. Восстанавливать придется и двигательную, и мыслительную деятельность. Многие пациенты «с нуля» учатся есть, ходить в туалет и говорить, это сложнейший период.
Выздоровление больного зависит во многом только от него. Ежедневно ему придется напрягать всю силу воли, чтобы научиться жить заново, привыкнув к своему состоянию.