Ишемический инсульт: общая характеристика
Нозологическое описание ишемического инсульта включает в себя три различные патологии, характеризующие локализацию нарушения кровообращения:
- ишемия – недостаток кровотока в локальном участке какого-либо органа;
- инфаркт – поражение органа, вызванное дефицитом кровоснабжения;
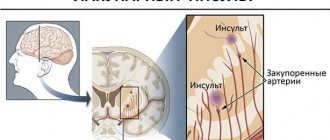
- инсульт – нарушения кровоснабжения в одном из участков головного мозга, вызванное прогрессирующей ишемией одного из сосудов и сопровождающееся некрозом (омертвлением) клеток мозга.
Другое название ишемического инсульта – инфаркт мозга – в полной мере соответствует протекающим патологическим процессам в головном мозге. Важно отметить, что разрушение тканей происходит и после восстановления нормального кровотока.
Именно поэтому человек, перенёсший инсульт, нуждается в квалифицированном медицинском наблюдении и последующей реабилитации.
Среди причин, приводящих к ишемическому инсульту, можно выделить две группы:
- немодифицируемые, т.е. неподдающиеся лечению (например генетическая предрасположенность, возрастные риски);
- модифицируемые, влияние которых можно контролировать (вредные привычки, лишний вес, сахарный диабет, повышенный уровень холестерина, малоподвижный образ жизни и другие).
Многие неблагоприятные факторы могут быть скорректированы или сведены к минимуму при соблюдении правил здорового образа жизни.
Разновидности инсульта
Ишемический инсульт – патологический синдром, проявления которого различаются, исходя из разновидности заболевания. Если рассматривать механизм, повлекший развитие патологии, можно выделить пять видов инсульта:
Атеротромботический
Атеротромботический инсульт – в основе его развития лежит атеросклероз, при котором закупорка сосуда крупных или средних артерий вызвана холестериновыми «бляшками»; такое состояние часто развивается ночью во сне.
Кардиоэмболический
Кардиоэмболический инсульт – вызван особым видом тромба – эмболом, который формируется при различных заболеваниях сердца (аритмия, эндокардит, порок сердца) и перекрывает артерии мозга; состояние имеет внезапный характер и развивается во время бодрствования.
Лакунарный
Лакунарный инсульт – возникает при поражениях мелких сосудов; чаще всего развивается у больных с гипертонической болезнью или сахарным диабетом.
Гемодинамический
Гемодинамический инсульт – вызван нарушенным движением крови по сосудам (например при понижении давления), в результате чего головной мозг не получает достаточное количество необходимых питательных веществ; чаще всего развивается у больных с сопутствующей сосудистой патологией.
Неизвестного происхождения
Инсульт неизвестного происхождения – выявить причины заболевания не представляется возможным.
Периоды протекания инсульта
Ишемический инсульт обладает индивидуальным характером течения у каждого больного. Однако стремительность развития патологического процесса – одна из общих черт, присущих людям, перенёсшим это тяжёлое состояние.
Иногда счёт идёт не на часы, а даже на минуты, так как мозговая ткань разрушается очень быстро.
Выделяют пять периодов протекания инсульта:
Первый период – острейший – длится не более 3 суток. Своевременно оказанная медицинская помощь, заключающаяся во введении пациенту тромболитических препаратов, может замедлить патологическую реакцию и даже свести её на нет.
Если проведение медицинских мероприятий проходит успешно, то врачи говорят не об инсульте, а о транзиторной ишемической атаке (менее грозное состояние, хорошо поддающееся лечению).
Второй период – острый – протекает от 3 суток до 4 недель. Это важное время для диагностики степени поражения головного мозга, а также купирования симптомов заболевания.
Затем следуют восстановительные периоды: ранний (до 6 месяцев) и поздний (до 2 лет). В это время проводится комплекс реабилитационных мер и процедур, направленных на восстановление утраченных функций участков головного мозга (если это представляется возможным).
Остеохондроз поясничного отдела позвоночника симптомы и лечение
После этого наступает период остаточных явлений, которые будут сопровождать человека и давать о себе знать на протяжении всей жизни.
По скорости распространения поражения и усиления симптомов специалисты выделяют следующие разновидности ишемического инсульта:
- транзиторная ишемическая атака – поражается небольшой участок головного мозга, кровообращение нарушается не более чем на сутки; прогноз благоприятный;
- малый инсульт – приступы ишемии имеют выраженный характер и могут продолжаться до 3 недель;
- прогрессирующий инсульт – симптомы проявляются не сразу, а постепенно нарастают в течение нескольких часов или даже дней; полное восстановление невозможно;
- обширный ишемический инсульт – симптомы наиболее выражены и продолжаются в течении длительного времени; прогноз неблагоприятный.
На возможность благоприятного прогноза также оказывает влияние степень тяжести протекания ишемического инсульта.
При лёгкой степени тяжести симптомов мало или они проявляются незначительно. Прогноз благоприятный, возможно быстрое восстановление.
Средняя степень характеризуется множеством признаков в зависимости от локализации поражения. Сознание человека не изменяется, в отличие от тяжёлой степени поражения, при которой в патологический процесс вовлекаются обширные участки головного мозга и страдает множество функций.
Больному человеку требуется обязательное лечение в стационаре с последующим курсом реабилитации.
При инфаркте мозга поражаются определённые участки мозга, отвечающие за те или иные психические и неврологические функции. По области поражения инсульт бывает нескольких видов.
Классификация
В зависимости от характера повреждения, выделяют:
- Гемморагический.
- Ишемический.
- Субарахноидальный.
По степени повреждения головного мозга:
- Обширный. Инсульт такого типа охватывает несколько долей головного мозга. Это проявляется утратой нескольких функций организма в зависимости от того, какие доли мозга были повреждены. Например, паралич и утрата речи.
- Очаговый. Затрагивает только одну зону. Утрачивается одна функция (например, зрение).
- По степени тяжести выделяют: легкий; средней тяжести; тяжелый.
Типы ишемического инсульта
Правосторонний ишемический инсульт
Правосторонний ишемический инсульт приводит к нарушению двигательных функций с левой стороны тела. Восстановление происходит очень медленно. Одно из самых неблагоприятных последствий – паралич левой стороны.
Кроме этого, возможно нарушение речи, а также потеря концентрации внимания и кратковременной памяти.
Признаками инсульта с правой стороны могут быть:
- заторможенность реакций,
- онемение тела,
- паралич тела и лицевых мышц с левой стороны.
Левосторонний ишемический инсульт
При левостороннем ишемическом инсульте в первую очередь страдают функции речи, в то время как двигательные функции поражаются несущественно. Речь восстанавливается с большим трудом.
При повреждении центра Брока человек способен разговаривать только отдельными словами и простыми предложениями. К другим признакам можно отнести нарушения восприятия, затруднённость движений и нарушение координации.
Основное осложнение при этом виде инсульта – отклонения в психической сфере, прежде всего со стороны эмоциональных проявлений. Также может наблюдаться потеря памяти и дезориентация в пространстве и времени.
Мозжечковый инсульт
Мозжечковый инсульт приводит к стойкому нарушению координации движений. Помимо этого на начальной стадии поражения у пациента могут наблюдаться приступы тошноты и рвоты, частые головокружения.
По мере того как мозжечок начинает сдавливать ствол мозга, добавляются другие симптомы (онемение лицевых мышц), после чего человек впадает в кому. Смертность при мозжечковом инсульте крайне высока.
Стволовой инсульт
Самый опасный вид ишемического инсульта – стволовой, так как именно в стволе головного мозга располагаются центры, отвечающие за важнейшие системы функционирования организма – дыхательную и сердечную.
При их поражении шансы на выздоровление практически равны нулю. Симптомы этого вида инсульта – невозможность ориентироваться в пространстве, нарушение координации движения, головокружение, тошнота.
Обширный инсульт
Обширный инсульт затрагивает большие участки головного мозга, на которых происходит практически полное нарушение кровообращения, вплоть до его отсутствия. Происходит отёк мозга. Наступает полный паралич. Шансов на восстановление практически нет.
Клиническая картина
Клиника ишемического инсульта включает общемозговые и очаговые проявления. Для ишемии не всегда характерны общемозговые признаки: головные боли, тошнота, рвота, нарушение сознания от сопора до комы.
Очаговые симптомы ишемического инсульта зависят от пораженной области и конкретного сосуда.
| Артерия | Область мозга | Клиника инсульта |
| Средняя мозговая артерия | Латеральная поверхность каждого полушария, моторные функции верхних конечностей | Слабость и потеря чувствительности в лице, шее и руке (и в меньшей степени в ноге) на противоположной стороне тела, потеря половины зрительных полей двух глаз, нарушение движений языка, понимания речи |
| Передняя мозговая артерия | Лобная доля | Изменение психического состояния, нарушение эмоциональности и плавности речи, активность хватательного рефлекса, нарушение способности концентрировать внимание и мыслить, слабость больше в ногах, чем в руках на противоположной стороне тела, нарушение чувствительности, нарушения походки и недержание мочи |
| Вертебробазилярная артерия | Поражение ствола мозга, черепных нервов, мозжечка | Головокружение, нистагм, диплопия, дефицит поля зрения, нарушение глотания, дизартрия, нарушение чувствительности лица, обморок, атаксия |
| Задняя мозговая артерия | В зависимости от поражения всего русла или корковых ветвей. | Потеря половины поля зрения глаза на противоположной стороне, корковая слепота, зрительная агнозия (нарушение восприятия), изменение психического статуса и памяти. При поражении корковых ветвей – слепота, нижне-таламических – жгучие боли. |
Клиника инсульта зависит от поражения определенных зон мозга. Блокировка района средней мозговой артерии по левой стороне связано с нарушениями речи, а по правой – с изменениями поведения, рассеянностью, неглектом, нарушением памяти. Восстановление речи затруднено у пациентов с поражениями зон Вернике и Брока – глобальной афазией.
Симптомы ишемического инсульта
Как правило, ишемический инсульт развивается быстро, всего за несколько минут. Ухудшение состояние может начаться внезапно на фоне полного здоровья. В пожилом возрасте возможно постепенное нарастание проявлений инсульта в течение двух суток.
Чтобы вовремя распознать это опасное для жизни человека состояние, нужно чётко знать, какие симптомы на него указывают.
Существует специальный тест, помогающий выявить ранние признаки инфаркта мозга: нужно попросить человека улыбнуться или показать зубы, поднять руки и произнести несколько фраз.
При начинающемся инсульте выполнить эти действия не представляется возможным: лицо больного асимметрично или перекошено, он не в состоянии поднять сразу две руки (одна рука будет опущенной), речь нечёткая.
Если есть один или несколько признаков, то как можно скорее человека нужно доставить в больницу и оказать ему медицинскую помощь. Первые 3 часа считаются самыми важными для оказания медицинской помощи и дальнейшего благоприятного прогноза.
От локализации участка повреждения в головном мозге зависит и многообразие симптомов ишемического инсульта. Так, если произошла закупорка сосуда, расположенного в передней части шеи, то пациента будут беспокоить онемение или неподвижность руки (или ноги) с одной стороны тела, речевые затруднения, нарушение зрения в одном глазу вплоть до слепоты.
Фосфоглив или карсил, что лучше? Мнение врачей
Если кровообращение нарушено в сосуде вдоль задней части шеи, могут наблюдаться такие симптомы, как головокружение, тошнота, слабость во всём теле, двоение в глазах и нечёткость зрения, чувство жара и потливость.
Чем ишемический отличается от геморрагического?
Чтобы понять разницу этих двух видов необходимо разобраться тщательней в том, что они из себя представляют.
Ишемический инсульт — это, по-простому, когда кровь из-за тромба или иных преграждений не поступает к ткани мозга, вследствие чего ткань ослаблена и не «работает».
Геморрагический инсульт — это когда отмирает часть мозга и кровь, которая должна поступать туда переходит на другую сторону мозга. Так как крови накапливается слишком много, сосуды расширяются и лопаются, из-за чего возникает кровоизлияние в мозг.
Разница между ними легко уловима. Необходимо отметить и то, что при втором виде инсульта пациент не имеет возможности прожить долго, а при первом типе даже может пережить первый и второй инсульт, если здоровье в хорошем состоянии. Но даже при отличном физическом и моральном состоянии третий инсульт окажется тяжелым.
Симптомы транзиторных ишемических атак (ТИА)
Симптомы ишемического инсульта могут быть похожими на симптомы транзиторных ишемических атак, однако последние протекают в более лёгкой форме и имеют хороший шанс на выживаемость и восстановление утраченных функций мозга.
Часто транзиторные ишемические атаки предшествуют инфаркту мозга, но могут быть и его следствием.
Клиническая картина ТИА при проведении МРТ или КТ головного мозга не предполагает наличия очага поражения, а продолжительность неврологических симптомов не превышает 24 часов.
В дифференциальной диагностике ишемического инсульта и ТИА применяются следующие методы:
- клинический и биохимический анализ крови;
- электрокардиограмма (ЭКГ);
- эхокардиография (ЭхоКГ) сердца;
- ультразвуковое исследование сосудов головы и шеи с применением допплера.
Восстановление
Для того чтобы восстановление больного было более эффективным, при проведении реабилитационных мер важно соблюдать регулярность. Для возвращения утраченных функций может понадобиться помощь физиотерапевта и логопеда. Улучшить двигательные навыки может занятие лечебной гимнастикой.
Важно следить за психическим состоянием человека. Пациенты, которые перенесли третий инсульт, имеют высокий риск развития постинсультной депрессии. Этого не стоит допускать, так как люди с депрессией хуже поддаются реабилитации и имеют более высокий риск летального исхода, чем больные без психических расстройств.
Особенности диагностики инсульта
Современные методы диагностики позволяют быстро и чётко определить признаки начинающегося инсульта и своевременно начать комплекс мероприятий по купированию его симптомов, что в дальнейшем помогает предупредить серьёзные осложнения и снизить смертность от этого недуга.
Основные методы диагностики ишемического инсульта головного мозга включают в себя:
- исследование крови и её важнейших показателей (клинический и биохимический анализы крови, изучение липидного состава, развёрнутая коагулограмма);
- проведение ЭКГ и измерение артериального давления;
- МРТ или КТ сосудов головного мозга и шеи (для точного определения расположения и размеров поражённого участка и состояние ближайших сосудов);
- осмотр пациента врачом-неврологом, сбор анамнеза, выявление сопутствующих заболеваний, влияющих на развитие инфаркта мозга и эффективность лечения.
В условиях стационара проводят дифференциальную диагностику ишемического инсульта и других заболеваний со сходными признаками, в первую очередь транзиторных ишемических атак, а также эпилепсии, опухолей головного мозга и других заболеваний.
Почему возникает
Основными причинами развития инсульта является:
- Разрыв сосуда головного мозга в результате его тромбирования или образования аневризмы (аномальное образование с тонкими стенками).
- Патологии сосудов (сосуды с истонченными стенками, которые возникли в результате заболевания или генетической аномалии).
- Сужение просвета сосуда или его полное тромбирование в результате обрастания стенок сосуда жировой тканью.
Как вернуть зрение после инсульта
Инсульт – патология, связанная с разрывом сосуда головного мозга или его закупориванием.
Тромбоз возникает у людей, перенесших операцию на сердце или страдающих сердечно-сосудистыми заболеваниями и повышенной свертываемостью крови. Инсульт возникает чаще всего ночью или рано утром. В группу риска попадают:
- пожилые лица и наркоманы, употребляющие кокаин;
- диабетики;
- лица с избыточной массой тела;
- курильщики;
- женщины, предохраняющиеся оральными контрацептивами.
Кровоизлиянию чаще всего подвержены лица средних лет. Инсульт наступает в дневное время суток после тяжелых физических нагрузок или стрессовых ситуаций.
Основными причинами кровоизлияния является гипертония, резкие скачки артериального давления, диабет, аневризма сосудов, табакокурение, малоподвижный образ жизни.
Последствия ишемического инсульта
Инфаркт головного мозга вызывает разнообразные неблагоприятные последствия и осложнения, которые зависят от локализации и размера участка поражения и отличаются по степени тяжести, продолжительности и способности к восстановлению. Чем больше очаг поражения, тем меньше шансов на полное восстановление утраченных функций.
Наиболее часто встречающиеся последствия ишемического инсульта головного мозга можно разделить на несколько групп:
- речевые нарушения – наблюдаются достаточно часто, особенно у пациентов, перенесших левосторонний инсульт; могут проявляться в невозможности произносить слова и общей неразборчивости речи, трудности называть предметы, проблемах с чтением и письмом;
- двигательные нарушения – могут быть как частичными, так и полными, вплоть до паралича; локализуются в конкретном участке (или даже половине) тела; проявляются в нарушенной подвижности, слабости; данный вид осложнения затрудняет у человека навыки самообслуживания и делает его зависимым от помощи других людей;
- нарушение чувствительности в отдельных частях тела – иногда могут оставаться в течение длительного времени, даже когда восстанавливаются двигательные функции (это связано с тем, что нервные волокна, отвечающие за проведение нервных импульсов, восстанавливаются очень медленно);
- нарушения в когнитивной и эмоционально-волевой сфере – ослабление интеллектуальных способностей, проблемы с памятью и вниманием, частая смена настроения, снижение коммуникативных навыков;
- психические нарушения – пониженный эмоциональный фон, проблемы со сном, снижение аппетита, депрессивные состояния, вплоть до мыслей о суициде.
Помимо перечисленных осложнений у пациентов могут наблюдаться такие симптомы, как нарушенная координация и шаткая походка, затруднённое глотание пищи, особенно твёрдой, эпилептические припадки, ухудшение зрения, риск развития пневмонии, тромбоз конечностей и другие последствия, отрицательно сказывающиеся на качестве жизни.
Отдельно стоит отметить риск возникновения повторного инсульта. К сожалению, около трети пациентов, перенесших инсульт, подвергаются его повторной атаке, которая неизбежно влечёт за собой серьёзную угрозу для жизни и здоровья.
Третий инсульт: прогнозы и шансы, последствия, симптоматика, 3 признака – Про Кровь
Инсульт, ранее считавшийся проблемой исключительно людей пожилых, уже не первый год стремительно молодеет. Всё больше и больше людей, страдая даже незначительными проблемами с сердцем, попадают в зону риска по вероятности инсульта. Чтобы избежать его, необходима не только профилактика сердечных заболеваний, но также кардинальные изменения образа жизни человека.
Описание заболевания
Известно, что кровоснабжение мозга — самая важная и одна из самых сложных задач человеческого организма.
Этот орган требует очень много энергии и питательных веществ, являясь центром дееспособности всех остальных систем, а если его этой энергии лишить, произойдёт закономерный сбой, критический для жизни человека.
Такой сбой и называется инсультом. Это резкая остановка кровообращения в головном мозге, которая приводит к потерям сознания и параличам разной степени тяжести.
Если не оказать при инсульте должной помощи человеку, крайне вероятен летальный исход. Если в случае первого инсульта у больного есть некоторое время для того, чтобы ему оказали помощь, то во второй или другие последующие разы (а рецидивы инсульта случаются часто) шансов будет значительно меньше.
Наиболее частые причины инсульта:
- Сердечно-сосудистые заболевания. В первую очередь за кровоснабжение отвечает сердце. Если его работа будет нарушена, то риск инсульта увеличивается до максимума
- Повышенный уровень холестерина в крови. Холестерин вреден тем, что образует в кровеносных сосудах бляшки — «пробки», которые мешают течению крови и могут в критический момент почти полностью перекрыть протоки
- Сахарный диабет. Это заболевание истончает стенки кровеносных сосудов, делает их хрупкими и тонкими, менее гибкими. Из-за этого происходят разрывы, приводящие к недостаточному снабжению головного мозга
- Усиленная свёртываемость крови. Слишком густая в сравнении с общими медицинскими стандартами кровь имеет свойство свёртываться и образовывать сгустки, из которых тоже получаются «пробки» для сосудов
- Вредные привычки. Алкоголь, курение, наркотические вещества — всё это помимо общей интоксикации организма сильно влияет на сосуды, ослабляя их.
ВАЖНО! Не причиной, но предпосылкой к возможному инсульту является ожирение последних степеней. Эта болезнь приводит как минимум к трём первым пунктам из списка выше.
Опасность
- К сожалению, полностью убрать из организма последствия такого серьёзного потрясения невозможно.
- Современная медицина в состоянии спасти человека, впервые переживающего инсульт, в большинстве случаев, но на этом проблема не заканчивается.
- Она присутствует даже после курса реабилитации, потому что больному прежде всего грозит повторный инсульт головногомозга, причём в течение текущего года или нескольких последующих лет.
Виноват в рецидиве не только больной, который, выбравшись из критического состояния, продолжает прошлую жизнь без каких-либо положительных и профилактически-полезных изменений.
Инсульт наносит мозгу и сердечно-сосудистой системе непоправимый ущерб, который нельзя восстановить медикаментами, сеансами гимнастики и отдыхом. Ресурсы человеческого тела не бесконечны, а инсульт приближает их истощение на 3-10 лет.
Если такой вред наносит первый инсульт, можно только представлять себе, на что способен второй по счёту. Если после первичного случая при самом благоприятном исходе и при соблюдении всех врачебных предписаний пациент может прожить в среднем от 8 до 12 лет, то после рецидива средняя продолжительность жизни падает до 2-3 лет.
Повторный ишемический инсульт
- Ишемический инсульт — самый распространённый клинический случай инсульта, поражает в основном людей пожилого возраста (после 60 лет).
- Происходит из за быстрого отмирания клеток мозга в результате кислородного голодания по причине не способных к полноценной работе сосудов.
- Спасти человека от повторного ишемического инсульта очень тяжело, но всё же проще, чем от остальных его видов.
- Сопровождающие болезни в виде сахарного диабета и проблем с сердцем — не редкость и значительно осложняют лечение.
- Прогноз для ишемического инсульта всё таки более обнадеживающий, чем для геморрагического кровоизлияния.
- Код ишемического инсульта по МКБ 10 – 163, он также подходит и для рецидива.
Повторный геморрагический инсульт
Геморрагический инсульт — это, по сути, кровоизлияние в мозг. Критическое состояние, выжить после которого намного тяжелее, чем в случае ишемического инсульта. Причины кардинально отличаются: это хроническая гипертония или гипертензия, различные заболевания крови и церебральный атеросклероз.
Организм редко переживает такое потрясение два раза, особенно в короткие сроки. Немного сглаживает положение только то, что страдают таким видом инсульта преимущественно люди, не достигшие пожилого возраста. Ещё сильный организм легче переносит инсульт.
Вероятность возникновения
Инсульт — это следствие болезней, которые были и развивались в теле пациента не один год. После реабилитации эти болезни никуда не исчезнут, а значит, будут провоцировать повторный приступ. Именно поэтому даже примерные больные, которые занимаются своим телом после болезни, не нарушают рекомендаций и принимают профилактические препараты, попадают в группу риска.
Через какое время есть вероятность рецидива?
У некоторых повторный инсульт происходит в течение первого года после первого. На других второй удар обрушивается и через два-три года.
Если инсульт был перенесён человеком в возрасте после 45-50 лет, то вероятность возвращения болезни очень высока.
Больше всего пугает врачей не сама возможность рецидива, а то, как быстро он может произойти. Около 30% повторных инсультов происходят в течение одного года с первым. Разумеется, такая нагрузка чаще всего оказывается летальной — около 70% случаев заканчиваются смертью пациента.
Это не значит, что нет смысла заниматься профилактикой — в силах пациента отсрочить рецидив или избавиться от такой вероятности насовсем.
Причины
Помимо очевидных причин вроде истощённых клеток мозга, кровеносных сосудов и сердца, есть обстоятельства более простые.
Например, если больной получил инсульт из-за избытка холестерина, опасность повторного случая никуда не исчезнет, пока уровень опасного вещества не будет понижен.
Если пациент страдает болезнями сердца, то стоит усиленно заняться их профилактикой, так как теперь каждый раз неполадки с сердцем будут увеличивать риск.
Также иногда пациенты, выбравшись за пределы больничной палаты, думают, будто бы им больше ничего не угрожает и опасность целиком миновала. Они возвращаются к прежнему способу жизни, который и привёл их к инсульту, не занимаются устранением болезней, страдают вредными привычками и не укрепляют тело физическими нагрузками — кардиопробежками или гимнастикой.
ВАЖНО! Увеличивать вероятность инсульта могут инфекционные заболевания, особенно приводящие к воспалительным процессам. Избавляться от таких болезней, а также любых других, которые нарушают иммунитет при опасной близости инсульта, нужно в первую очередь.
Очень весомой причиной может стать возраст. С износившимися органами и системами органов сложно что-то поделать, к сожалению, современная медицина ещё не достигла такого уровня. Людям пожилого и преклонного возраста стоит быть особенно осторожными, чтобы не встретиться с болезнью снова.
Признаки
Распознать инсульт вовремя очень важно. Если при первом случае у вас будет несколько десятков минут, чтобы сориентироваться и оказать помощь, то во втором случае не будет и этого времени.
Повторный удар по ослабевшим клеткам произойдёт быстро и внезапно.
Основные симптомы:
- тошнота и рвота;
- онемение мышц лица (здесь поможет простой тест — больного нужно попросить улыбнуться и если он не сможет, то это точно инсульт);
- нарушения в работе вестибулярного аппарата, потеря координации;
- потеря способности связно говорить или говорить вообще;
- потеря чёткости зрения;
- полуобморочное состояние, слабость.
При таких симптомах человека нужно немедленно госпитализировать, так как счёт идёт на минуты. Спасти жизнь в случае второго инсульта может только профессионал, быстро отреагировавший на вызов.
Последствия
Медицина не стоит на месте, так что в примерно трети от общего количества клинических случаев спасти пациента удаётся. Но если после первого инсульта сохранить привычный ритм жизни возможно даже для пожилого человека, после рецидива такие шансы уменьшаются вдвое-втрое.
Такие сильные повторные потрясения головного мозга, который, на самом деле очень уязвимый орган, не могут не оставить на организме человека отпечаток. Так как большая часть активных клеток головного мозга уничтожены инсультами, многие функции организма будут необратимо нарушены.
Среди возможных последствий повторного инсульта головного мозга:
- частичная или полная потеря возможности самостоятельно передвигаться;
- ухудшение работы органов чувств (слух, зрение, восприятие вкуса и т.д.);
- потеря части мыслительных и умственных способностей, ухудшение памяти.
ВАЖНО! Эти изменения не происходят сами собой. Зависит от того, какие конкретно зоны головного мозга поразила или обошла болезнь. Повреждённые отделы головного мозга восстановить очень непросто, зачастую невозможно.
Вероятность скорого летального исхода из-за ещё большей нагрузки на сердечно-сосудистую и нервную системы значительно повышается.
Прогноз для жизни
Прогнозы врачей для пациентов, которые два раза выжили в такой критической ситуации, обычно неутешительны. Это неудивительно, так как ресурсы организма на исходе после нанесённого ущерба.
Давать общие временные рамки для всех, равняя разных по генетическим данным, образу жизни, запасу здоровья и материальному состоянию людей сложно и бессмысленно. Главное — это стремление к стабилизации своего состояния со стороны самого больного, а также максимально точное и строгое соблюдение всех врачебных рекомендаций.
Создав для больного все рекомендуемые условия для реабилитации, остаётся только надеяться на выносливость и остаточные ресурсы тела, которые помогут продлить жизнь настолько, насколько это возможно.
Прогноз для жизни людям в пожилом возрасте давать еще сложнее. Из-за изношенности организма он часто бывает неутешительным.
Источник:
Прогноз при третьем инсульте
Большое распространение во всем мире получили инсульты. Это третья по частоте причина смертности по данным ВОЗ. Среди болезней головного мозга, связанных с изменениями в кровеносных сосудах, доля второго и третьего инсультов составляет более 30%.
О причинах развития повторных нарушений мозгового кровообращения и прогнозе для тех, кто перенес третий инсульт, рассказывается далее.
Кто болеет третьим инсультом
Люди, перенесшие инсульт два раза, особенно, если им удалось полностью восстановиться, со временем перестают внимательно относиться к здоровью. Даже пережитое повторное нарушение кровообращения не заставляет постоянно принимать необходимые препараты и бросить вредные привычки. Вероятность же того, что произойдет третье нарушение кровообращения, на фоне перенесенных двух, около 50%.
После двух инсультов больной может более беспечно относиться к своему здоровью, что влечет за собой вероятность следующего
Основная группа больных, у которой шансы на развитие этой патологии выше, это люди, перенесшие легкие преходящие нарушения кровообращения или микроинсульты. Часто на небольшие признаки нарушения мозгового кровообращения больные не обращают должного внимания и, в результате, после двух транзиторных атак, развивает очередной инсульт.
Его развитие связано с тем, что в организме сохраняются механизмы, приведшие к нарушению мозгового кровообращения:
- склонность организма к образованию тромбов;
- атеросклеротические изменения в сосудах головного мозга;
- присутствие хронических заболеваний, провоцирующих инсульт — это, в первую очередь, гипертония и сахарный диабет.
В такой ситуации у человека не хватает внутренних резервов, чтобы предотвратить наступление следующей ишемии. Каждое последующее поражение головного мозга сложнее переносится организмом, чем предыдущее. С каждым новым нарушением мозгового кровообращения количество людей, проживших пять лет и более после инсульта, снижается.
Иллюстрируя эти слова обратимся к статистике:
- Ежегодно в России до 450 тыс. человек первый раз испытывают различные формы нарушения мозгового кровообращения, 80% – это ишемические инсульты, 20% разнообразные типы геморрагических.
- За первые 20 суток умирает 35% людей с этим заболеванием, в первый год — ещё около 15% пациентов.
- Люди, пережившие первый год после нарушения мозгового кровообращения, живут от 8 до 10 лет. У этих пациентов отсутствуют тяжелые неврологические нарушения.
- После третьей ишемии в первый месяц погибает 20% пациентов.
Источник: https://igl-clinic.ru/analizy/tretij-insult-prognozy-i-shansy-posledstviya-simptomatika-3-priznaka.html
Прогноз для жизни при ишемическом инсульте
В составлении прогноза после перенесённого инсульта основными факторами, на которыми опираются медицинские работники, являются:
- Размер и локализация поражения мозговой ткани. Восстановление после инфаркта мозга может протекать гораздо быстрее, если участок поражения сравнительно небольшой и очаг поражения не затрагивает жизненно важные мозговые центры.
- Разновидность инсульта. Высокие показатели смертности сопровождают атеротромботическую и кардиоэмболическую формы инфаркта мозга, а самые низкие – лакунарную.
- Возраст пациента. Чем старше больной, тем более неблагоприятен для него прогноз.
- Сопутствующие заболевания. Если у пациента имеются заболевания, явившиеся причиной развития инсульта (например атеросклероз и артериальная гипертензия), то риск повторного отрыва тромба и закупорки сосуда очень велик. Соответственно, прогноз для таких пациентов не очень благоприятный.
- Временной фактор. Исход ишемического инсульта также во многом будет зависеть от быстроты оказанной медицинской помощи и длительности реабилитации.
Улькавис или Де-Нол, что лучше, отзывы врачей
Основной процент летальных исходов приходится на первые два дня от начала заболевания, в последующие 30 дней умирает около четверти больных (в основном от развившихся осложнений). Оставшиеся в живых пациенты приобретают различные формы инвалидизации, которые однако могут сойти на нет при своевременно проведённой реабилитации.
Выживаемость больных после инфаркта мозга с каждым прожитым годом постепенно снижается: если в конце первого года заболевания выживают около 70% пациентов, то через 10 лет – не более 25%.
Помощь до госпитализации
Если у родных, друзей или просто посторонних людей закралось подозрение, что у человека случился инсульт, то нужно оказать посильную помощь и сразу вызвать скорую. Когда удар настиг дома, тогда ответившему на звонок нужно сказать, что у человека случился именно инсульт и нужно настаивать на этом. Можно даже сказать, что такое вердикт вынес знакомый врач. Это главное условие, гарантирующее, что приедет бригада квалифицированных специалистов и при них будет все нужное для быстрой помощи и эффективное средство окажется у медика в чемодане.
Нет гарантии, что в приехавшей скорой будет достаточное количество сильных мужчин, способных перенести больного. Об этом нужно позаботиться самостоятельно. Можно обратиться к соседям, если сильных рук не хватает. Санитары могут потребовать плату у родственников за транспортировку их близкого. Подобный акт следует фиксировать на камеру и разбираться с этим, когда больной будет вне опасности. Но не нужно спорить с оплатой перед транспортировкой в стационар и заплатить санитарам-мошенникам.
В машине скорой врачи медики проводят интенсивную терапию, они не ждут приезда в больницу, дают человеку препарат, который требуется. Врачи могут наложить повязки, жгуты, подключить его к мед. аппаратуре, помочь в иммобилизации конечностей.
Если больной потерял сознание после инсульта и у него наблюдается парализация, нужно обеспечить ему нормальный приток воздуха, освободить шею, развязать галстук или платок, расстегнуть рубашку на груди, открыть окно, чтобы помещение наполнилось свежим воздухом.
Голову помещают на подушечки, приподнимают ее. Нужно, чтобы язык не запал во рту, это проверяют, если у больного наблюдается рвота, необходимо чтобы массы не мешали дышать, человек не подавился и не захлебнулся ими. Если недуг сразил во время приема пищи, нужно вытащить изо рта пищу и вставные челюсти, если больной ими пользуется. В случае наличия рвоты у человека его голову поворачивают набок, потому что рвота может повториться.
Если у больного после ОНМК есть проблемы с глотанием, следует использовать глицин в количестве 2-3 таблетки, их кладут под язык. После их полного рассасывания процедуру повторяют и кладут еще 2-3 штучки глицина. Допустимо дать человеку 10 таблеток, то есть 1 грамм препарата. Важно понизить давление у пациента, если оно повышено. Это определяют с помощью измерения. Понизить давление можно с помощью препаратов или же, опустив ноги в горячую воду. Грамотная первая помощь поспособствует сохранению здоровья и хорошего самочувствия человека.
Реабилитация после ишемического инсульта
Восстановительные мероприятия после перенесённого инсульта рассчитаны на длительный срок.
Основной принцип – постепенное усложнение и увеличение нагрузки на организм пациента, используя щадящие лечебные режимы:
- строгий постельный режим – в самом начале развития патологического состояния больному противопоказаны резкие движения и перемещения, но в уходе за ним медицинский персонал использует средства, направленные на профилактику пролежней, обтирания, переворачивания, элементы дыхательной гимнастики;
- умеренно расширенный постельный режим – пациенту разрешается минимальная двигательная активность (самостоятельные переворачивания, принятие сидячего положения, самостоятельный приём пищи);
- палатный режим – самостоятельное или с помощью медицинского персонала перемещение в пределах палаты, использование специальных средств реабилитации (ходунков), постепенный переход к самообслуживанию;
- свободный режим.
Реабилитация, через которую люди проходят после инсульта, состоит из нескольких этапов и начинается в отделении, куда пациент был госпитализирован (как правило, это отделение неврологии).
По окончании острого периода – перевод в реабилитационное отделение больницы или специализированного санатория. Далее подключается амбулаторное наблюдение в поликлинике по месту жительства.
Реабилитационные мероприятия после перенесённого инфаркта мозга включают в себя:
- лечебную гимнастику (ЛФК) и массаж;
- физиотерапевтические процедуры;
- приём лекарственных препаратов, назначенных врачом;
- диетическое питание;
- соблюдение режима дня.
Многие восстановительные мероприятия могут проводиться на дому.
Как проходит лечение
Лечение состоит из нескольких периодов: реанимационные мероприятия, интенсивная и общая терапия, домашний режим, восстановительные этап.
Самолечение опасно осложнениями!
Внимание
Несмотря на то, что наши статьи основаны на проверенных источниках и прошли проверку практикующими врачами, одни и те же симптомы могут быть признаками различных заболеваний, а болезнь может протекать не по учебнику.
Плюсы от обращения к врачу:
- Только специалист пропишет подходящие препараты.
- Выздоровление пройдет легче и быстрее.
- Врач проконтролирует течение болезни и поможет избежать осложнений.
найти врача
Не пытайтесь лечиться самостоятельно — обратитесь к специалисту.
На первых этапах лечение осуществляется в стенах клиники в палате интенсивной терапии или реанимации.
Как оказать первую помощь при инсульте
Болезнь развивается в результате нарушенного кровообращения.
При геморрагическом инсульте осуществляются следующие мероприятия:
- Остановка кровоизлияния. Для этого применяются препараты, увеличивающие свертываемость крови.
- Снятие отека с тканей мозга.
- Восстановление нормального давления.
Пациент находится на постельном режиме (кровать с приподнятым подголовником и валик под ногами, на голове грелка со льдом).
Для лечения используются:
- медикаменты для снижения давления;
- препараты для увеличения свертываемости крови;
- средства для восстановления или улучшения циркуляции крови около пораженного участка.
Терапия при лечении ишемии имеет противоположное направление:
- Применение препаратов, направленных на расширение сосудов головного мозга.
- Использование средств для разжижения крови.
- Введение средств антикоагулянтного действия.
- Применение мочегонных препаратов для гипертоников во избежание образования отеков.
К общей терапии относятся:
- Применение успокоительных препаратов.
- Использование лекарств, обеспечивающих восстановление тонуса сосудов.
- Действия по восстановлению или поддержанию пораженных клеток головного мозга.
Восстановление памяти после инсульта
Последствия перенесенного инсульта не исчезают бесследно, а проявляются в виде неврологического дефицита.
Хирургическое вмешательство, как правило, осуществляется при наличии определенных показаний:
- Непроходящий отек головного мозга.
- Наличие гематом, расположенных по бокам, а также кровоизлияние в мозжечок.
- Выявление симптомов, что образовавшееся гематома сдавливает мозг.
- Высокий уровень вероятности наступления повторного геморрагического инсульта.
Следует отметить, что операцию назначают молодым или лицам средних лет. Оптимальным временем проведения операции являются первые двое суток с момента инсульта.
Скопившаяся кровь удаляется путем рассечения головы и получения доступа к головному мозгу или при помощи пункции.
Хирургическое вмешательство при ишемии встречается реже. Осуществляется при тромбозе главных сосудов.
Лечение ишемического инсульта
В лечении инсульта наиболее важными для возможности восстановления утраченных способностей мозга являются первые 3 часа с момента возникновения симптомов.
В условиях стационара после проведённой диагностики состояния больного возможно проведение тромболитической терапии, суть которой сводится во внутривенном введении специальных препаратов, способных растворять тромбы.
Однако по истечении 4,5 часов от начала патологического состояния такой способ лечения теряет свою эффективность и не назначается.
Ещё до госпитализации врачами скорой помощи пациенту проводится так называемая базисная терапия, направленная на стабилизацию состояния больного (нормализацию сердечно-сосудистой и дыхательной систем).
Базисная терапия включает в себя:
- поддержание водно-электролитного баланса,
- нормализация тканевого метаболизма,
- контроль температуры тела и артериального давления,
- наблюдение за сердечными сокращениями.
При наличии сопутствующих заболеваний сердечно-сосудистой системы могут быть назначены:
- ангиопротекторы,
- антикоагулянты,
- сердечные гликозиды,
- антиоксиданты,
- и другие средства.
Специфическое лечение при перенесённом инсульте состоит в восстановлении нарушенного кровообращения в очаге поражения (тромболитическая терапия) и профилактике нового тромбообразования (антикоагулянтная терапия).
Лечебный эффект достигается за счёт приёма лекарственных препаратов и хирургических методов лечения (по жизненным показаниям).
Первичная, вторичная профилактика
Предупредить инсульт можно руководствуясь простыми правилами:
- уменьшить потребления соли, повысить потребление калия. Много минерала содержат курага, виноград, орехи, подсолнечные семечки, бананы, гречка, брокколи;
- DASH-диету. Основные принципы – увеличение потребления овощей, фруктов, нежирных молочных продуктов, ненасыщенных жиров. Ограничение насыщенных липидов (красное мясо, сливки, жирный творог, сыр, сало);
- повысить физическую активность: не менее 150 минут/неделю упражнений умеренной интенсивности или 75 минут/неделю – интенсивных аэробных нагрузок;
- нормализовать вес;
- отказаться от курения, включая пассивное;
- ограничить или исключить алкоголь;
- поддерживать АД путем приема лекарственных препаратов, изменения образа жизни на уровне менее 140 мм рт. ст. для систолического, 90 мм рт. ст. для диастолического давления;
- принимать аспирин (при 10-летнем риске возникновения инсульта 6-10%);
- регулярно проходить ЭКГ всем пациентам старше 65 лет;
- контролировать заболевания, которые могут стать причиной мозговой атаки: фибрилляцию предсердий, сахарный диабет, врожденные, приобретенные патологии сердечно-сосудистой системы;
- снизить уровень холестерина до здоровых значений;
- профилактические операции при значительном сужении крупных сосудов.
Питание больных после инсульта
Специальная диета после перенесённого инсульта требует: ограничения потребления соли и сахара, отказ от острой, жирной и жареной пищи, различных копчёностей, солений и маринадов. Основная цель – способствовать восстановлению организма и не допускать новых приступов болезни.
Питание должно быть частым (не менее 5-6 раз в день), но маленькими порциями. В рацион рекомендуется включить свежие овощи и фрукты, богатые клетчаткой, крупы, кисломолочные продукты и нежирные сорта мяса и рыбы.
Первые блюда лучше всего делать вегетарианскими и не слишком густыми. Большую пользу могут принести продукты с повышенным содержанием калия (курага, бананы, цитрусовые) и способные выводить из организма свободные радикалы (черника, клюква).
Больным после инсульта нежелательно употреблять много жидкости во избежание образования отёков. Как правило, врачи рекомендуют выпивать не более одного литра жидкости в день.