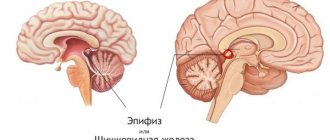
Опухоль головного мозга: симптомы и лечение
Объёмные образования головного мозга встречаются относительно редко.
По различным данным, частота заболеваемости этими опухолями составляет 4-8 случаев на 100 тысяч населения, что значительно меньше таких широко распространённых онкологических заболеваний, как рак толстой кишки, молочной железы и яичника.
Большую долю объёмных образований полости черепа составляют доброкачественные опухоли головного мозга, симптомы которых могут симулировать самые разнообразные заболевания центральной нервной системы, а могут и вовсе отсутствовать, что представляет серьёзные диагностические трудности.
Классификация
В основу классификации доброкачественных новообразований головного мозга положено несколько принципов. Наиболее распространённой и часто используемой является гистологическая классификация, в соответствии с которой выделяют следующие опухоли:
- Доброкачественная менингиома – самое распространённое доброкачественное новообразование головного мозга. Развивается из оболочек головного мозга;
- Акустическая шваннома встречается значительно реже менингиомы. Развивается из клеток оболочки слуховых нервов;
- Аденома гипофиза, сопровождающаяся грубыми эндокринными нарушениями;
- Краниофарингиома – преимущественно детская опухоль. Развивается из остатков канала, из которого во внутриутробном периоде формировался гипофиз;
- Гемангиобластома – обычно доброкачественная опухоль из сосудов головного мозга, по своей сути являющаяся кистой;
- Папиллома сосудистого сплетения – нечасто встречающееся новообразование, берущая начало из желудочков головного мозга;
- Кисты.
Знание строения опухоли чрезвычайно важно для постановки правильного диагноза и организации лечебных мероприятий, поскольку на снимках большинство доброкачественных опухолей головного мозга выглядит одинаково. Лишь гистологическое исследование позволяет определить все особенности структуры новообразования.
Микроскопическое исследование фрагмента опухоли также позволяет выставить стадию процесса в соответствии с международной классификацией. Всего выделяют четыре стадии, но для каждого новообразования они свои. В качестве примера можно привести стадии астроцитарных опухолей:
- I стадия – субэпендимальная гигантоклеточная астроцитома и пилоцитарная астроцитома, характеризующиеся чрезвычайно медленным ростом, чёткими границами и в целом доброкачественным течением;
- II стадия – диффузная астроцитома и другие опухоли, которым свойственен медленный рост. Однако уже на этой стадии она начинает прорастать окружающую её ткань;
- III стадия – анапластическая астроцитома. Отличается не только относительно быстрым ростом, но и потерей клетками свойственного им внешнего вида;
- IV стадия – глиобластома, наиболее распространённая злокачественная опухоль головного мозга.
Эта классификация убедительно показывает, что граница между доброкачественностью и злокачественностью опухоли довольно условная, и что окончательный вердикт может быть выставлен только по результатам гистологического исследования.
Как проявляются
Доброкачественная опухоль головного мозга может иметь самые разнообразные симптомы, поскольку клиническая картина новообразования напрямую зависит от того, в какой области головного мозга оно развивается.
Симптомы одних опухолей проявляются постепенно, ступенчато, другие долгое время никак себя не обнаруживают, а с третьими человек может жить всю жизнь, даже не догадываясь об их существовании.
- Упорная головная боль часто ассоциируется с опухолью головного мозга, хотя по статистике она сопровождает менее 10% всех объёмных новообразований в полости черепа. Механизм боли основан на повышении внутричерепного давления при росте новообразования и раздражении болевых рецепторов;
- Тошнота и рвота, не приносящая облегчения, обусловлены раздражением рвотного центра ствола головного мозга, а также опухолевой интоксикацией;
- Нарушения зрения различной формы и интенсивности, связанные с механическим сдавлением зрительных путей. Постепенное одностороннее ухудшение зрения, сопровождающееся отёком диска зрительного нерва, что выявляется при осмотре глазного дна, очень характерно для доброкачественной опухоли головного мозга;
- Двигательные расстройства, начиная лёгкой слабостью и заканчивая глубокими параличами, возникают в связи с давлением опухолевой массы на двигательную кору или на проводящие двигательные пути;
- Нарушения чувствительности, преимущественно в виде её снижения в какой-либо половине тела;
- Судорожные припадки. Опухолевый очаг непрерывно раздражает окружающие его нейроны, из-за чего они создают очаг патологического возбуждения. При разрядке это приводит к распространению импульсов по всей центральной нервной системе, что клинически проявляется как судороги;
- Психические нарушения – расстройства восприятия (иллюзии, галлюцинации), памяти, мышления, снижение уровня интеллекта и многое другое.
Локализация опухоли в веществе головного мозга имеет критическое влияние на клиническую картину. Как правило, если очаг расположен в больших полушариях, то он может долгое время никак себя не проявлять. Однако при локализации новообразования в области задней черепной ямки быстро возникают жизнеугрожающие состояния.
Это связано с тем, что задняя черепная ямка – очень маленькое пространство, стенки которого ни при каких обстоятельствах не могут двигаться.
Поэтому даже при малейшем повышении давления в этой области происходит сдавление вещества головного мозга, а ведь именно здесь расположены жизненно важные центры, контролирующие деятельность сердца, дыхания и других внутренних органов.
- Если опухоль локализована в лобной доле, то симптомов может не быть вовсе. С другой стороны, именно в этой доле расположены центры, отвечающие за высшие психические функции, а потому их повреждение приводит к самым разнообразным психическим расстройствам;
- Повреждение теменной области всегда сопровождается двигательными нарушениями, а иногда и расстройством узнавания предметов на ощупь;
- Заинтересованность височной доли проявляется психическими расстройствами и нарушениями речи;
- Вовлечение затылочной доли зачастую протекает без каких-либо симптомов, хотя возможны односторонние нарушения зрения и грубые психические расстройства;
- При локализации опухоли в мозжечке возникают головокружения, неустойчивость походки и другие нарушения координации;
- Действие опухоли на ствол мозга приводит к серьёзным нарушениям дыхания, аритмии, угнетением сознания вплоть до комы, судорожными припадками.
Доброкачественная опухоль головного мозга может проявляться и некоторыми другими симптомами, которые зависят от её гистологического строения. Так, многие аденомы гипофиза приводят к общим гормональным нарушениям, таким как болезнь Иценко-Кушинга (дефицит АКТГ – адренокортикотропного гормона), несахарный диабет, гиперпролактинемия и другие.
Лечение опухоли
Лечебная тактика при доброкачественной опухоли головного мозга – это комплексная задача, которую решает врач после тщательного обследования больного:
- КТ и МРТ головного мозга с контрастированием позволяет обнаружить опухолевый очаг, определить её размеры и локализацию, а также оценить состояние окружающего вещества мозга;
- ЭЭГ (электроэнцефалография) может показать наличие или отсутствие патологических очагов возбуждения. Могут привести к судорожным состояниям;
- Полное сканирование организма для исключения других опухолевых процессов, которые могли бы дать метастазы в головной мозг;
- Гистологическое исследование новообразования. Современное состояние медицины позволяет взять маленький фрагмент новообразования с минимальными повреждениями вещества головного мозга.
Имея на руках результаты всех исследований и, зная гистологический тип опухоли, врач может предложить пациенту следующее:
- Постоянно наблюдаться, при этом, не принимая препаратов и не ложась на операционный стол. Такая тактика оправдана в случае некоторых доброкачественных менингиом, которые растут со скоростью нескольких миллиметров в год, расположены в функционально «бедной» области головного мозга и не ухудшают качество жизни пациента;
- Хирургическое лечение, заключающееся в полном удалении опухоли. Это метод выбора в случае быстрорастущих опухолей, которые расположены в доступных участках головного мозга, а также в тех ситуациях, когда ожидаемый результат от операции значительно выше потенциальных рисков для пациента;
- Консервативная терапия. Как правило, это лечение не удаляет доброкачественную опухоль, но значительно облегчает самочувствие пациента, убирает симптомы и повышает качество жизни. В частности, при отёке головного мозга врач может назначить кортикостероиды и мочегонные препараты; при судорожных состояниях – антиконвульсанты и транквилизаторы; при психических расстройствах – нейролептики, антидепрессанты и другие психотропные препараты.
Прогноз при доброкачественных опухолях головного мозга очень хороший: после операции у 80-90% пациентов наблюдается значительное улучшение, рецидива не происходит. У пожилых людей показатели выживаемости несколько ниже за счёт отягощённого другими заболеваниями общего состояния.
Источник: https://VseoMozge.ru/dobrokachestvennaya-opuxol-golovnogo-mozga
Симптомы и лечение опухоли основания черепа
Все знают, что такое череп, а вот где находится его основание понимают лишь единицы. Давайте попробуем пройти краткий анатомический курс, чтобы разъяснить ситуацию. Это весьма сложная система, состоящая из заднего и переднего отделов.
Передний, в свою очередь, характеризуется граничным расположением между органами лица и мозгом, а задний – между шейным отделом и мозгом.
Более понятным языком: передний отдел основания черепа находится в районе околоносной пазухи, а задний приходится на затылочную часть.
Опухоли основания черепа – достаточно редкое явление. Лечить такую болезнь очень сложно и опасно, однако запущенный процесс приносит еще больше неприятностей. Лучше избавляться от образования, заприметив первые симптомы.
Внутреннее основание черепа
Разновидности доброкачественных опухолей основания черепа:
- папиллома инвертированная;
- гемангиома;
- полипы;
- менингиома;
- фиброма;
- остеома;
- шваннома;
- нейрофиброма;
- ангиофиброма;
- цементома;
- сумка Торнвальда.
Чаще всего возникает доброкачественная опухоль на затылке, так как именно в этой части сосредоточено максимальное количество жировых тканей, которые постоянно подвергаются механическому воздействию. Рассмотрим наиболее популярные образования.
Инвертированная папиллома
Это доброкачественная опухоль основания черепа, которая располагается в области носа или околоносных пазух. Начинает развиваться в возрасте от 50 лет, страдают преимущественно мужчины. Образование имеет местную агрессивность.
Под воздействием инвертированной папилломы страдают мягкие ткани и частично разрушаются плотные костные стенки носа. Основная опасность инвертированных папиллом – склонность к частым рецидивам.
Также около 5% образований перерождаются в рак.
Диагностика
Диагностируются папилломы благодаря оценке симптомов их проявления. Рассмотрим основные из них:
- затрудненное дыхание одной из носовых пазух либо полное его отсутствие;
- при увеличенной опухоли возможно ее вскрытие, в результате чего развивается носовое кровотечение;
- нарушаются функции обоняния;
- болевые ощущения в области носа, которые постепенно распространяются на все лицо;
- постоянная тяжесть в носовом проходе;
- чрезмерная слезоточивость;
- деформация внешних носовых хрящей.
После оценки симптомов переходят к аппаратному обследованию. Назначается риноскопия либо компьютерная томография, которые показывают внутреннее строение образования.
Оно имеет зернистую структуру и располагается в области основания черепами своеобразными дольками. При более детальном рассмотрении обнаруживаются сосочковые наросты.
Цвет ткани инвертированной папилломы – розовый либо багрово красный.
Рекомендуем прочитать: Липома головного мозга
Лечение
Вылечить инвертированную папиллому можно только благодаря хирургическому вмешательству. Часто применяется эндоскопический метод. Это контактное удаление единым блоком для меньшей инвазийности. Главное, не разрушить окружающие слизистые оболочки. После операции очень важно проводить обследование каждое полгода, дабы исключить вероятность рецидива.
Менингиома
Это доброкачественная опухоль основания черепа, способная со временем преобразоваться в злокачественное образование. Прорастает из твердых тканей мозговой оболочки. Характеризуется медленным ростом и постепенным разрастанием.
Как правило, удалить полностью такое образование очень сложно, поэтому всем пациентам, прошедшим операцию, рекомендуется осуществлять регулярную диагностику для исключения малигнизации образования. Также такая опухоль может распространяться в другие участки головного мозга.
Встречаются менингиомы чаще всего в возрасте от 35 лет.
Степени развития менингиом:
- доброкачественная первая степень;
- атипичная вторая степень;
- злокачественная третья степень.
Основной причиной развития менингиом является радиационное облучение. Также подобная опухоль может развиться после лучевой терапии, применяемой для лечения многих видов рака.
Симптомы
Проявляется заболевание в зависимости от своего расположения и размера. На первых парах менингиома может расти бессимптомно, однако при увеличении приносит немалый дискомфорт.
№ Полезная информация
| 1 | ухудшение зрения, раздвоение предметов |
| 2 | при размещении образования ближе к ушной раковине может нарушаться чувствительность слуха |
| 3 | частые головные боли |
| 4 | забывчивость |
| 5 | судороги |
| 6 | мышечная слабость |
| 7 | нарушение координации |
Шваннома (невринома)
Доброкачественное образование, которое образуется из периферических и спинномозговых нервов. Является результатом разрастания миелиновой оболочки в полости основания черепа. Встречается в возрасте от 50 лет.
Внешне напоминает плотное округлое образование с внешней обрамляющей оболочкой. Скорость роста достаточно медленная: 1-2 мм ежегодно. При более интенсивном росте возникает подозрение о злокачественности образования.
Причины
Причины развития:
- радиационное излучение, которому подвергается организм в раннем возрасте;
- длительное влияние испарений химических препаратов;
- вредные условия труда;
- генетический нейрофиброматозная наследственность;
- наличие дополнительный доброкачественных опухолей.
Опухоли задней черепной ямки
К таким образования можно отнести патологические изменения мозговых тканей в области мозжечка, IV желудочка и продолговатого мозга. Различают менингиомы, астроцитомы, невриномы, глиомы.
Возникают такие образования в раннем возрасте, развиваются медленно и могут преобразовываться в рак.
Если опухоли задней черепной ямки встречаются в пожилом возрасте, это, как правило, результат образования метастаз.
Опухоли задней черепной ямки — Лечение рака в Израиле | Израильский Онкологический Центр №1
Опухоли задней черепной ямки представляют собой патологические новообразования, локализующиеся в области таких отделов головного мозга как мозжечок, продолговатый мозг, область боковой цистерны, червь, IV желудочек.
В этих отделах центральной нервной системы могут развиваться различные новообразования, берущие сове начало из клеток нервной ткани. Так среди опухолей задней черепной ямки можно обнаружить менингиомы, невриномы слухового нерва, гемангиобластомы, медуллобластомы, астроцитомы, глиомы.
В большинстве случаев новообразования такой локализации обнаруживаются в раннем детском возрасте. Большинство из них носят доброкачественный характер и отличаются медленным ростом. Случаи озлокачествления новообразований такого типа редки.
У пожилых пациентов новообразования задней черепной ямки, как правило, являются очагами вторичного метастатического роста.
:
Симптомы опухолей задней черепной ямки
Клиническая картина опухолей задней черепной ямки определятся степенью поражения того отдела головного мозга, который вовлекается в патологический процесс. Чаще всего у пациентов с данным диагнозом появляются следующие патологические симптомы:
- беспричинная тошнота и рвота;
- мучительные головные боли, не купирующиеся приемом обезболивающих препаратов;
- снижение слуха;
- нарушение зрения;
- появление онемения или боли в области лица и шеи;
- парезы области иннервации черепных нервов;
- слабость мимических мышц;
- головокружение;
- нарушение походки;
- нарушение координации движений;
- асимметрия лица;
- нарушение глотания.
↑ | Обращение на лечение ↓
Диагностика опухолей задней черепной ямки в Израиле
Качественное обследование пациентов с признаками опухолей головного мозга необходимо для постановки правильного диагноза, определения локализации и особенностей роста опухоли, а также определения тактики ее лечения. Для получения максимально полной информации о таких новообразованиях как опухоли ЗЧЯ используются передовые диагностические технологии.
- Рентгенография – простое рентгенологическое исследование дает возможность определить наличие признаков повреждения костной ткани черепа.
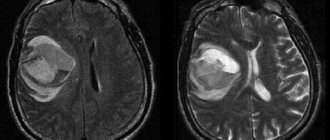
- КТ – это современное рентгенологическое исследование, позволяющее с высокой точностью визуализировать новообразования центральной нервной системы.
- МРТ – выполнение этой диагностической процедуры дает возможность получить максимальное количество информации о характере патологических изменений в мягких тканях.
- Спинномозговая пункция – эта манипуляция направлена на получение образцов спинномозговой жидкости. Лабораторное изучение ликвора дает возможность оценить состояние центральной нервной системы и определить степень распространенности патологического процесса.
- ЭЭГ – электроэнцефалографическое исследование выполняется с целью оценки функционального состояния центральной нервной системы.
- метрия – используется для обследования пациентов с признаками невриномы слухового нерва.
- Генетическое исследование – выполняется в случае наличия у пациента признаков такого наследственного заболевания как нейрофиброматоз.
- Биопсия – в некоторых случаях для постановки диагноза и определения степени распространенности патологического процесса требуется гистологическое изучение образцов опухолевой ткани. С этой целью выполняется хирургическая манипуляция, направленная на получение образцов опухолевой ткани.
↑ | Обращение на лечение ↓
Лечение опухолей задней черепной ямки в Израиле
Лечение опухолей задней черепной ямки лучше всего доверить опытным нейрохирургам. Применение современных хирургических методик и опыт специалиста позволяет полностью удалить новообразование, не повредив при этом ткань головного мозга.
- Хирургическое лечение – единственным радикальным методом борьбы с новообразованиями задней черепной ямки является оперативное вмешательство. На сегодняшний день израильские нейрохирурги используют современные технологии нейронавигации и удаления новообразований центральной нервной системы, которые делают хирургическое лечение максимально безопасным. Благодаря микрохирургическим инструментам и специальным оптическим системам хирург выполняет все действия с максимальной точностью. Это позволяет избегать повреждения здоровой ткани головного мозга и развития опасных осложнений.
- Лучевая терапия – энергия ионизирующего излучения может использоваться для борьбы с новообразования задней черепной ямки до и после оперативного вмешательства. В дооперационном периоде лучевая терапия помогает подготовить опухоль к хирургическому удалению и уменьшить ее размеры. В послеоперационном периоде сеансы лучевой терапии используются с целью снижения вероятности развития рецидивов заболевания.
- Современной разновидностью лучевой терапии является такая методика как радиохирургия. Этот метод борьбы с опухолями основан на использовании направленной энергии ионизирующего излучения, воздействующей точно на ткань новообразования. Благодаря точному определению координат расположения опухоли большое количество радиоактивных лучей направляется точно на опухоль, не повреждая при этом здоровую ткань головного мозга. Радиохирургия применяется для борьбы с опухолями небольших размеров, позволяя при этом избавиться от необходимости проведения хирургического лечения.
↑ | Обращение на лечение ↓
Преимущества Израильского Онкологического Центра
Лечение новообразований задней черепной ямки в клиниках Израиля обладает высокой эффективностью по следующим причинам:
- консультирование у опытных специалистов в области онкологических заболеваний центральной нервной системы;
- проведение качественного обследования с применением передовых технологий;
- индивидуальный подход при оставлении программы терапии;
- современная лучевая терапия;
- безопасное и эффективное хирургическое лечение.
Опухоли задней черепной ямки требуют своевременного и качественного лечения. Лучшим решением при постановке такого диагноза будет обращение к высококвалифицированным израильским специалистам.
↑ | Обращение на лечение ↓
Доктора отделения
Источник: https://www.cancertreatments.ru/vidy-raka/opuholi-zadnej-cherepnoj-yamki/
Обсуждение
При выборе положения пациента на операционном столе и при выполнении субокципитальных доступов может возникать ряд вопросов, касающихся рисков для пациента, связанных только с его позицией, а не с имеющейся у него нейрохирургической патологией. Оценивая многолетний опыт выполнения субокципитальных доступов в положении «лежа» и «полусидя», мы пришли к выводу, что наиболее безопасным является выполнение указанных доступов в положении «лежа», так как оно позволяет избежать такого жизнеугрожающего осложнения, как воздушная эмболия. Анализ 200 васкулярных декомпрессий, произведенных в различных положениях, демонстрирует, что положение «полусидя» в 25 раз увеличивает вероятность воздушной эмболии [9]. Тем не менее у ряда пациентов целесообразно выполнение субокципитальных доступов в положении «сидя» с применением интраоперационной транспищеводной допплерографии для контроля за возникновением воздушной эмболии. К таким пациентам относятся больные с ожирением (у которых положение «лежа» блокирует экскурсию грудной клетки), больные с гигантскими опухолями, а также с остеохондрозом шейного отдела позвоночника, препятствующему адекватному повороту и/или сгибанию головы.
Использование положения пациента «лежа» требует точного следования ориентирам при выполнении кожного разреза и костно-пластической трепанации, поскольку отклонение от стандарта выполнения трепанации суживает операционное поле, делая невозможным выполнение основного этапа операции. Это в свою очередь дискредитирует саму идею использования положения «лежа», являющегося при его правильном выполнении безопасным. Таким образом, при выполнении ретросигмовидного субокципитального доступа правильная разметка операционного поля обеспечивает безопасность пациента.
Частый вопрос вызывают способы герметизации синусов при их повреждении. Если синус поврежден в положении «полусидя», ни в коем случае нельзя допустить контакта дефекта синуса с воздухом, так как при этом дефект синуса превратится в источник воздушной эмболии. В такой ситуации ассистент или медицинская сестра должны непрерывно орошать дефект синуса физиологическим раствором, а далее — герметизировать его стенку при помощи гемостатической губки или Тахокомба.
Также нередко возникает вопрос: какую трепанацию выполнять — резекционную или костно-пластическую? При ретросигмовидном субокципитальном доступе всегда нужно стремиться выполнить костно-пластическую краниотомию. Однако если при наложении фрезевого отверстия определяется выраженная спаянность твердой мозговой оболочки с костью (особенно у пожилых пациентов), во избежание возникновения дефектов в твердой мозговой оболочке и синусах, можно выполнить резекционную трепанацию, впоследствии закрыв дефект трансплантатом. При выполнении срединного субокципитального доступа лучше всего прибегать к костно-пластической трепанации, исключая те случаи, когда необходима декомпрессия структур ЗЧЯ, например при операциях по поводу мальформации Киари [10].
Опухоли задней черепной ямки: симптомы, причины, диагностика и лечение
Опухоль задней черепной ямки – патологическое изменение мозговых тканей в области мозжечка, 4 желудочка, боковой цистерны, продолговатого мозга.
Возникает она преимущественно в детстве и при наличии некоторых факторов перерастают в рак. Если образование обнаруживается в пожилом возрасте, то речь идет об образовании метастаз.
Растет такая опухоль медленно. Чаще она носит доброкачественный характер. Иногда человек не знает о ней, поскольку лишь изредка возникает головная боль. Когда же больной обращается к врачам, опухоль уже большая и приводит к появлению грубой симптоматики.
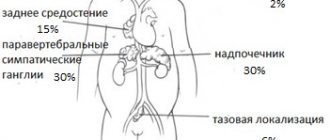
Код по МКБ-10: С71 – злокачественные, D33 – доброкачественные. По статистике опухоль ЗЧЯ – 70% внутричерепных новообразований у детей. С возрастом их частота уменьшается.
Распространенность недуга достаточно большая и составляет 305 случаев заболевания на 100 000 новорожденных. В некоторых районах страны этот показатель значительно выше.
Причины патологии
Предпосылки для появления образования могут быть разными. Чаще проблема возникает под влиянием радиационных и неблагоприятных внешних факторов. Повлияет на формирование могут:
- воспалительные процессы оболочки мозга,
- изменение нервных волокон,
- механические травмы,
- отсутствие части мозолистого тела.
Полностью причины не выявлены. Предполагается, что роль играют тератогенные факторы, которые влияют на женщину во время беременности.
Диагностика новообразований
Обследование пациентов с признаками опухолей необходимо тщательно обследовать.
Для получения точной информации используется:
- рентгенография, позволяющая определить наличие признаков повреждения костной ткани.
- КТ – визуализирует новообразования.
- МРТ – дает максимально полную информацию о характере патологических изменений.
- спинномозговая пункция – манипуляция, направленная на изучение ликвора. Она позволяет в полной мере оценить распространение патологии.
- метрия применяется для изучения пациентов, у которых отмечается невринома слухового нерва.
- Генетическое исследование.
Иногда для более точного диагноза проводится взятие клеток опухолевой ткани на гистологическое исследование. С этой целью выполняется хирургическая манипуляция, которая позволяет не очень травматичным способом взять анализ.
Лечение шейно-черепного синдрома
Для лечения шейно-черепного синдрома огромное значение имеет терапия остеохондроза и последствий дегенеративного разрушения межпозвоночных хрящевых дисков. Если причина заболевания устранена не будет, то даже самое эффективное лечение принесет лишь временное облегчение всех симптомов. С течением времени клиника продолжит развиваться и все неприятные ощущения вернуться с удвоенной силой.
В нашей клинике мануальной терапии для лечения шейно-черепного синдрома используется комплексный подход. После первичного осмотра врач невролог устанавливает точный диагноз и разрабатывает индивидуальный курс терапии
В первую очередь важно устранить компрессию корешковых нервов и обеспечить отток ликвора из подпаутинного пространства внутричерепной коробки. Сделать это можно с помощью остеопатии или тракционного вытяжения позвоночное столба. Видимое облегчение симптомов пациент испытывает уже после первого сеанса.
Затем назначается рефлексотерапия, запускающая процесс регенерации поврежденных тканей. В сочетании с кинезитерапией, лечебной гимнастикой и массажем эти приемы дают отличный результата. Пациент полностью избавляется от головных болей, испытывает прилив сил и значительное улучшение своего состояния.