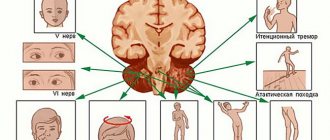
Вследствие различных заболеваний головного мозга изменяется электрическая активность его клеток.
У больного возникает эпилептический синдром, характеризующийся повторением судорожных приступов.
В большинстве случаев приступы исчезают вслед за устранением основного заболевания.
Безусловно, существует риск развития истинной эпилепсии, но при соответствующем лечении он не превышает 10%. У больных с ЭС не наблюдается нарушений психики или снижения интеллекта, характерных для эпилептиков.
Что это такое
Эпилептический синдром — это повторяющиеся судорожные припадки, развивающиеся на фоне заболевания головного мозга. Другими словами, это не самостоятельная болезнь, а результат других патологий мозга.
Причины ЭС у детей:
- Родовая травма.
- Внутриутробная гипоксия.
- Наследственное нарушение обмена веществ.
- Инфекционные заболевания.
Наиболее частые причины болезни у взрослых:
- Травмы головы.
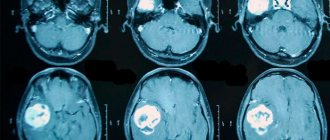
- Опухоль головного мозга.
- Гипоксия.
- Инфекции (менингит, энцефалит).
- Инсульт.
- Рассеянный склероз.
Другое название эпилептического синдрома — симптоматическая эпилепсия, то есть, приступы являются симптомом серьезного заболевания головного мозга.
Большое значение имеет наследственная предрасположенность к возникновению ЭС. Если близкие родственники больны эпилепсией, вероятность развития ЭС увеличивается до 30%.
Диагностика
Нужно также отметить, что диагноз «эписиндром» не является заключительным. Это частица общего диагноза, комплекс симптомов. Так что справиться с проблемой можно только лишь в том случае, если исключить первопричину. Как же можно диагностировать эписиндром? Для этого сегодня существует два основным и максимально информативных метода:
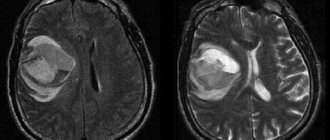
- КТ. В основе лежит использование рентгенолучей. Однако от рентгена отличается более высоким качеством полученного изображения.
- МРТ. В данном случае тело человека не подвергается облучению. Тут работает сильное магнитное поле.
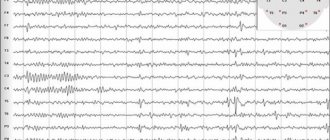
Данные методы помогают доктору обозначиться с диагнозом и исключить иные поражения головного мозга. А вот электроэнцефалограмма способна не только фиксировать сами припадки, но и определиться с местом их локализации.
Симптомы у детей и взрослых
Симптоматическая эпилепсия проявляется по-разному, в зависимости от локализации очага поражения мозга. В медицине выделяют следующие виды недуга: лобный, теменной, височный.
При поражении лобной доли возникают следующие симптомы:
- обонятельные галлюцинации;
- судорожное сжимание рук, прижатие ног к животу;
- закатывание глаз, слюнотечение.
Теменной ЭС проявляется следующими признаками:
- потеря ориентации в пространстве;
- обмороки;
- онемение конечностей, лица.
Симптомы височного типа патологии:
- лунатизм;
- спутанность сознания;
- приступы эйфории;
- зрительные галлюцинации;
- чувство жара в животе, тошнота.
У детей нервная система еще не окрепшая, поэтому ЭС имеет более яркую симптоматику:
- ритмичные судороги по всему телу;
- прерывистое дыхание;
- бледность кожных покровов;
- сгибание конечностей;
- нарушение сознания;
- выделение пены изо рта.
Средняя продолжительность припадка — 3-4 минуты. После него пациент чувствует вялость, сонливость, не помнит, что с ним произошло.
Наряду с продолжительными, появляются кратковременные приступы, при которых больной на мгновение теряет сознание, смотрит в одну точку, совершает хаотичные движения руками. Затем он приходит в себя, как будто ничего не случилось.
Симптоматика эписиндрома
Как проявляется эписиндром? Симптомы при данной проблеме являются фокальными. То есть проявления болезни зависят от того, где именно находится зона поражения.
Эписиндром лобный. В данном случае приступы будут сопровождаться следующими состояниями:
- У больного резко могут напрягаться и вытягиваться конечности.
- Пациент может непроизвольно причмокивать, жевать, закатывать глаза. Непроизвольно может происходить слюноотделение.
- Может быть болезненное и резкое сокращение мышц конечностей или лица.
- Иногда бывают ароматические галлюцинации.
Височный эписиндром. В данном случае болезнь проявляется следующим образом:
- Могут возникать галлюцинации зрения, обоняния, слуха.
- Бывают скачки настроения от эйфорических ощущений до дисфории.
- Могут пациентов мучить навязчивые мысли, лунатизм, ощущение дежавю.
Теменной эписиндром характеризуется следующими состояниями:
- Пациенты нередко жалуются на онемение определенных участков тела.
- Бывает нарушение сознания, замирание взгляда.
- Иногда бывает дезориентация и головокружение.
Эписиндром и эпилепсия — в чем разница
Следует дифференцировать истинную эпилепсию от эпилептического синдрома.
Основное отличие — в происхождении патологии. Эписиндром всегда развивается на фоне другого заболевания мозга.
Эпилепсия — самостоятельное заболевание, которое часто возникает по неизвестным причинам.
При эпилепсии у больного прогрессируют психические расстройства: психозы, амнезия. Для таких пациентов характерны изменения личности, выражающиеся в снижении интеллекта, нарушении мышления, изменении настроения. При ЭС этого практически не происходит.
У детей, больных эпилепсией, наблюдается гиперактивность или заторможенность, повышенная агрессия, садистские проявления. Эти дети не могут обучаться в обычной школе.
При эписиндроме вышеперечисленные проявления отсутствуют, дети могут посещать учебные заведения наряду со здоровыми сверстниками.
Если устранить основное заболевание мозга, являющееся первопричиной развития ЭС, все признаки исчезнут. Другими словами, ЭС не означает, что пациент болен эпилепсией.
Узнайте больше об эпилепсии:
- формах и стадиях заболевания, его симптомах и признаках, методах диагностики;
- образе жизни и меню больного, возможности беременеть и рожать при наличии данного недуга;
- частых последствиях болезни, мерах профилактики.
О детях
Очень важно своевременно диагностировать эпилепсию или эписиндром у детей. Именно для этого за ребятами нужно внимательно следить не только дома, но и в образовательных учреждениях. Так, при первых симптомах ребенка нужно отправить на обследование. И если об эписиндроме «расскажут» приступы (судороги, обмороки), то эпилепсия — более опасное и серьезное заболевание, когда происходят изменения личностных особенностей и психических процессов. Так, первые тревожные показатели эпилепсии у детей следующие:
- Может быть как неусидчивость и повышенная активность, так и совершенно противоположное состояние – инертность и заторможенность.
- Детям может быть присущ негативизм, упрямство.
- Нередко ребята становятся жестокими, их поведение соседствует с садистским.
- Действия детей разрушительные, агрессивные. Могут быть направлены не только на окружающих, но и на себя (аутоагрессия).
Также важно отметить, что если ребята с эписиндромом могут обучаться в общих образовательных учреждениях, то в большинстве случаев при эпилепсии малышам требуется обучение на дому.
Лечение
Лечение эпилептического синдрома начинается с выявления и устранения причины. Основные принципы терапии:
- Лечение инфекционного возбудителя (при менингите, энцефалите).
- Хирургическое удаление опухоли мозга.
- Назначение препаратов, улучшающих мозговое кровообращение (после инсульта).
- Применение жаропонижающих средств (если приступы возникают вследствие высокой температуры).
В случае, когда невозможно полностью устранить причину приступов (ЧМТ, внутриутробная гипоксия, родовая травма, рассеянный склероз), больному назначают противосудорожные препараты (Карбамазепин, Конвулекс, Фенобарбитал).
Также показана специальная диета с повышенным содержанием жиров.
Организм берет жиры в качестве основного источника энергии, это снижает частоту припадков.
Длительность приема зависит от состояния пациента. Если приступы не возникают в течение года, то дозировку лекарств постепенно снижают, затем препараты отменяют полностью.
Иногда прибегают к операции, во время которой воздействуют на центр возбуждения в мозге. Чаще всего хирургическое лечение показано при височном типе ЭС.
Профилактика
Предотвращение заболевания включает целый комплекс лечебно-профилактических мероприятий, оказывающих наибольшее действие в самые ранние сроки после возникновения черепно-мозговой травмы. Профилактика в большей степени ориентирована на нарушение цепочки патогенеза эпилепсии.
Ранее использование Карбамазепина или вальпроевой кислоты в небольших дозах значительно снижает риск возникновения приступов, сопровождающихся судорогами.
Элементарным профилактическим методом профилактики посттравматической эпилепсии является недопущение черепно-мозговой травмы, использование индивидуальных средств защиты в ходе опасного рабочего процесса, например, на стройке или производстве.
Как жить с заболеванием
Пациенты с ЭС вполне могут жить обычной жизнью, не чувствовать себя ущербными. Для предупреждения приступа необходимо соблюдать некоторые рекомендации:
- Беречься перегревания и сильного повышения температуры.
- Придерживаться низкоуглеводной диеты.
- Употреблять меньше острой и соленой пищи.
- Не пить тонизирующих напитков (чай, кофе, энергетики).
- Отказаться от алкоголя и курения.
- Избегать стрессовых ситуаций.
При частых судорожных припадках пациенты не могут выполнять свои трудовые обязанности и получают группу инвалидности.
Если приступы возникают редко, больной может работать, но существует целый ряд видов деятельности, который противопоказан при данном заболевании.
Жизнь с эпилепсией
Вопреки расхожему мнению, что человеку с эпилепсией придется во многом себя ограничить, что многие дороги перед ним закрыты, жизнь с эпилепсией не так уж строга. Самому пациенту, его близким и окружающим необходимо помнить, что в большинстве случаев они не нуждаются даже в оформлении инвалидности. Залогом полноценной жизни без ограничений является регулярный бесперебойный прием подобранных врачом препаратов. Защищенный лекарствами мозг становится не таким восприимчивым к провоцирующим воздействиям. Поэтому пациент может вести активный образ жизни, работать (в том числе, за компьютером), заниматься фитнесом, смотреть телевизор, летать на самолетах и многое другое.
Но есть ряд занятий, которые по существу являются «красной тряпкой» для мозга у пациента с эпилепсией. Такие действия должны быть ограничены:
- Вождение автомобиля;
- Работа с автоматизированными механизмами;
- Плавание в открытых водоемах, плавание в бассейне без присмотра;
- Самостоятельная отмена или пропуск приема таблеток.
А также существуют факторы, которые могут вызвать эпилептический приступ даже у здорового человека, и их тоже надо опасаться:
- Недосыпание, работа в ночные смены, суточный режим работы.
- Хроническое употребление или злоупотребление алкоголем и наркотиками
Что такое позитронно-эмиссионная томография (ПЭТ)?
В основе ПЭТ лежит явление регистрации двух противоположно направленных гамма-лучей одинаковых энергий, возникающих в результате аннигиляции. Процесс аннигиляции происходит в тех случаях, когда, при введении меченных короткоживущим радиоизотопом метаболитов, излученный ядром радиоизотопа позитрон встречается с электроном в тканях пациента. Для проведения исследования в межприступном периоде используется 2-дезокси-2-(18Ф)флюоро-Д-глюкоза. При височно-долевой эпилепсии в межприступном периоде показано выявление очагов гипометаболизма в области эпилептогенных фокусов. Эти фокусы выявляются приблизительно у 80% больных височно-долевой эпилепсией. Однако очаги гипометаболизма, выявляемые на ПЭТ, являются более обширными, чем структурные изменения на МРТ и фокальные изменения на ЭЭГ, и могут вовлекать ипсилатеральные отделы в области сильвиевой борозды и ипсилатеральные регионы теменной доли.
Функциональная нейровизуализация
Предназначена для оценки функционального состояния коры больших полушарий головного мозга при эпилепсии, т.е. оценки интенсивности мозгового кровотока и характера метаболических изменений в участках коры, подозреваемых в эпилептогенезе.
Для чего необходимо применение методов нейровизуализации при эпилепсии?
Морфологическое состояние головного мозга при эпилепсии всегда являлось областью повышенного интереса неврологов, эпилептологов и объектом разноплановых исследований.
В настоящее время общепринято мнение о чрезвычайно малой информативности рентгенографии черепа, используемой в качестве метода исследования больных эпилепсией. Практически все рентгенограммы бывают нормальными, за исключением следов прежних переломов костей черепа или участков кальцификации вещества головного мозга (например, при токсоплазмозе, туберозном склерозе). Нейрорадиологическое исследование при эпилепсии дало мощный толчок новому витку исследований, посвященных этиопатогенезу эпилептических приступов и оптимизации синдромологической классификации.
Каковы показания к нейровизуализации при эпилепсии?
К настоящему времени, согласно рекомендациям Комиссии по нейровизуализации Международной Противоэпилептической Лиги (1996), абсолютным показанием к проведению методов нейровизуализации являются любые эпилептические приступы, за исключением входящих в структуру заведомо идиопатических (генетически обусловленных) форм (при отсутствии специальных показаний), в том числе: детской абсанс-эпилепсии, доброкачественной миоклонической эпилепсии раннего возраста, ювенильной абсанс-эпилепсии, детской доброкачественной эпилепсии с центротемпоральными спайками (роландической эпилепсии). Под «специальными» случаями подразумеваются случаи с нетипичными формами указанных синдромов, сопряженными с нервно-психическим дефицитом, таксономическое положение которых в Классификации эпилепсии не определено.
Какой метод нейровизуализации наиболее информативен при эпилепсии?
Говоря о сравнительной информативности нейрорадиологических методов диагностики, следует отметить, что подавляющим большинством авторов в идентификации структурных изменений головного мозга отдается магнитно-резонансной томографии (МРТ) головного мозга. S.Garsia-Assensio et al. (1995) показали, что разнообразные структурные изменения головного мозга выявляются у 36% больных эпилепсией с нормальными показателями первичного КТ-исследования.
Эпилептический приступ
Возникновение эпилептического приступа зависит от комбинации двух факторов самого мозга: активности судорожного очага (иногда его ещё называют эпилептическим) и общей судорожной готовности мозга. Иногда эпилептическому приступу предшествует аура (греческое слово, означающее «дуновение», «ветерок»). Проявления ауры очень разнообразны и зависят от расположения участка мозга, функция которого нарушена (то есть от локализации эпилептического очага). Так же те или иные состояния организма могут быть провоцирующим фактором эпиприступа (эпиприступы, связанные с наступлением менструаций; эпиприступы, наступающие только во время сна). Кроме того, эпилептический приступ может быть спровоцирован рядом факторов внешней среды (например, мерцающим светом). Существует целый ряд классификаций характерных эпилептических приступов. С точки зрения лечения наиболее удобна классификация, основанная на симптоматике приступов. Она помогает также отличить эпилепсию от других пароксизмальных состояний.
Международная классификация эпилептических приступов (ILAE, 1981)
- Парциальные (фокальные, локальные) приступы. Простые парциальные приступы, протекающие без нарушения сознания. Моторные приступы:
- фокальные моторные без марша;
- фокальные моторные с маршем (джексоновские);
- адверсивные;
- постуральные;
- фонаторные (вокализация или остановка речи).
- Соматосенсорные приступы или приступы со специальными сенсорными симптомами (простые галлюцинации, например, вспышки пламени, звон):
- соматосенсорные;
- зрительные;
- слуховые;
- обонятельные;
- вкусовые;
- с головокружением.
- Приступы с вегетативно-висцеральными проявлениями (сопровождаются эпигастральными ощущениями, потливостью, покраснением лица, сужением и расширением зрачков).
- Приступы с нарушением психических функций (изменения высшей нервной деятельности); редко бывают без нарушения сознания, чаще проявляются как сложные парциальные приступы:
- дисфазические;
- дисмнестические (например, ощущение «уже виденного»);
- с нарушением мышления (например, мечтательное состояние, нарушение чувства времени);
- аффективные (страх, злоба, и др.,);
- иллюзорные (например, макропсия);
- сложные галлюцинаторные (например, музыка, сцены, и др.,).
- Простой парциальный приступ с последующим нарушением сознания:
- начинается с простого парциального приступ (А.1 — А.4) с последующим нарушением сознания;
- только с нарушения сознания;
- Простые парциальные приступы (А), переходящие в сложные, а затем в генерализованные.
- Абсансы Типичные абсансы
- только с нарушением сознания;
- изменения тонуса более выражены, чем при типичных абсансах;
- случайные приступы, наступающие неожиданно и без видимой причины;
Международная классификация эпилепсий и эпилептических синдромов (1989)
- ЛОКАЛИЗАЦИОННО-ОБУСЛОВЛЕННЫЕ (ФОКАЛЬНЫЕ, ПАРЦИАЛЬНЫЕ) ЭПИЛЕПСИИ И СИНДРОМЫ Идиопатические (с возраст-зависимым дебютом) Доброкачественная эпилепсия детского возраста с центрально-височными пиками
- Эпилепсия детского возраста с затылочными пароксизмами
- Первичная эпилепсия чтения
- Хроническая прогрессирующая постоянная эпилепсия детского возраста (Кожевниковский синдром)
- Идиопатические (с возраст-зависимым дебютом) Доброкачественные семейные неонатальные судороги
- Неспецифической этиологии Ранняя миоклоническая энцефалопатия
- С генерализованными и фокальными приступами Неонатальные судороги
- Приступы, связанные с определённой ситуацией Фебрильные судороги
Как отличить эпилепсию у новорожденного от физиологических изменений
Ребёнок до года серьёзно отличается поведением от старших детей – 2-3 лет. Он часто совершает неосознанные движения руками, ногами. И отличить нормальное развитие от эпилептического припадка бывает непросто. Но есть универсальные признаки, свидетельствующие о начале припадка.
| Основные признаки | Дополнительные признаки |
| Внезапное обездвиживание – ребёнок как будто застывает. | Проблемы с дыханием, вплоть до его остановки. |
| Взгляд фокусируется на одном направлении. | Повышение температуры |
| Глаза начинают закатываться за верхние веки. | Учащённое мочеиспускание и дефекация. |
| Отсутствует реакция на раздражители – свет, звук, движение. | Судороги |
| Потеря сознания |
После приступа нормальная жизнедеятельность ребёнка возобновляется.
Что такое магнитно-резонансная ангиография (МРА)?
МРА – метод визуализации васкулярных (сосудистых) структур мозга, основанный на регистрации МР-сигнала от движущихся ядер водорода (протонов), с последующей компьютерной обработкой и построением трехмерной модели. При этом получается изображение самого кровотока, а не сосудистой стенки. Данный метод не связан с внутривенным введением контрастного вещества.
Важно!
Благодаря нейровизуализационным методам значительно увеличиваются возможности диагностики причин развития эпилепсии, становится реальным получение совершенно иного качества информации о состоянии головного мозга, что позволяет оптимизировать тактику и стратегию ведения таких пациентов, в том числе включающую определение четких и своевременных показаний для хирургического лечения эпилепсии. С 2012 года пациенты, обращающиеся за консультативно-диагностической помощью к неврологам-эпилептологам Неврологического центра эпилептологии, нейрогенетики и исследования мозга Университетской клиники, получили уникальную возможность проведения МРТ исследования головного мозга на базе Профессорской клиники нашего университета (Красноярск, проспект Мира, 5, тел. 8(391) 271-21-36). Выбор метода МРТ, области максимального диагностического поиска, необходимость проведения дополнительных методов контрастного усиления осуществляют квалифицированные врачи неврологи-эпилептологи Университетской клиники (Красноярск, ул. Карла Маркса, 124, тел.). Автор: Шнайдер Наталья Алексеевна, д.м.н., профессор, заведующая кафедрой медицинской генетики и клинической нейрофизиологии ИПО, руководитель Неврологического центра эпилептологии, нейрогенетики и исследования мозга Университетской клиники КрасГМУ им. проф. В.Ф. Войно-Ясенецкого Источник: Шнайдер, Н.А., Дмитренко, Д.В., Батухтин, Е.Н., Молгачев, А.А. Современные методы нейровизуализации при эпилепсии. Учебное пособие для системы последипломного образования врачей. – Красноярск, 2007. – 102с.